

受检者年纪很大,有心血管基础病,一直有吃药控制,在去年年底时因身体不适住院,医生建议做全身检查。做肠道检查时,医生考虑到受检者对于肠镜比较抗拒,便 让受检者做粪便基因检测,检测结果为阳性。医生看到报告后就张先生情况与麻醉科医生进行了会诊,再与受检者以及家属沟通,随即进一步安排了肠镜检查。
检测时间:2021年11月9日结果:阳性(+);CT值:37.97
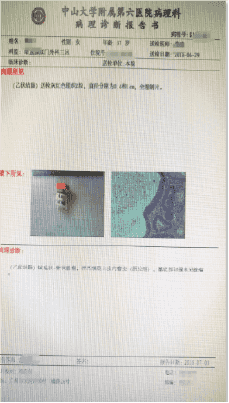
活检情况:回盲瓣呈唇样,阑尾窝存在。结肠各段均可见4-5mm大小息肉,距肛门口35-40cm可见一环周生长新生物,呈菜花状,肠腔狭窄,活检5块,易出血,钛夹定位。 诊断结果为多发性息肉,怀疑结肠癌,结合病理及X光诊断。
(左半结肠)癌根治标本:溃疡隆起型中分化腺癌;肿瘤侵及深肌层;未见明确神经、脉管侵犯;标本两侧切缘未见癌累及;肠周淋巴结未见转移。

检测报告
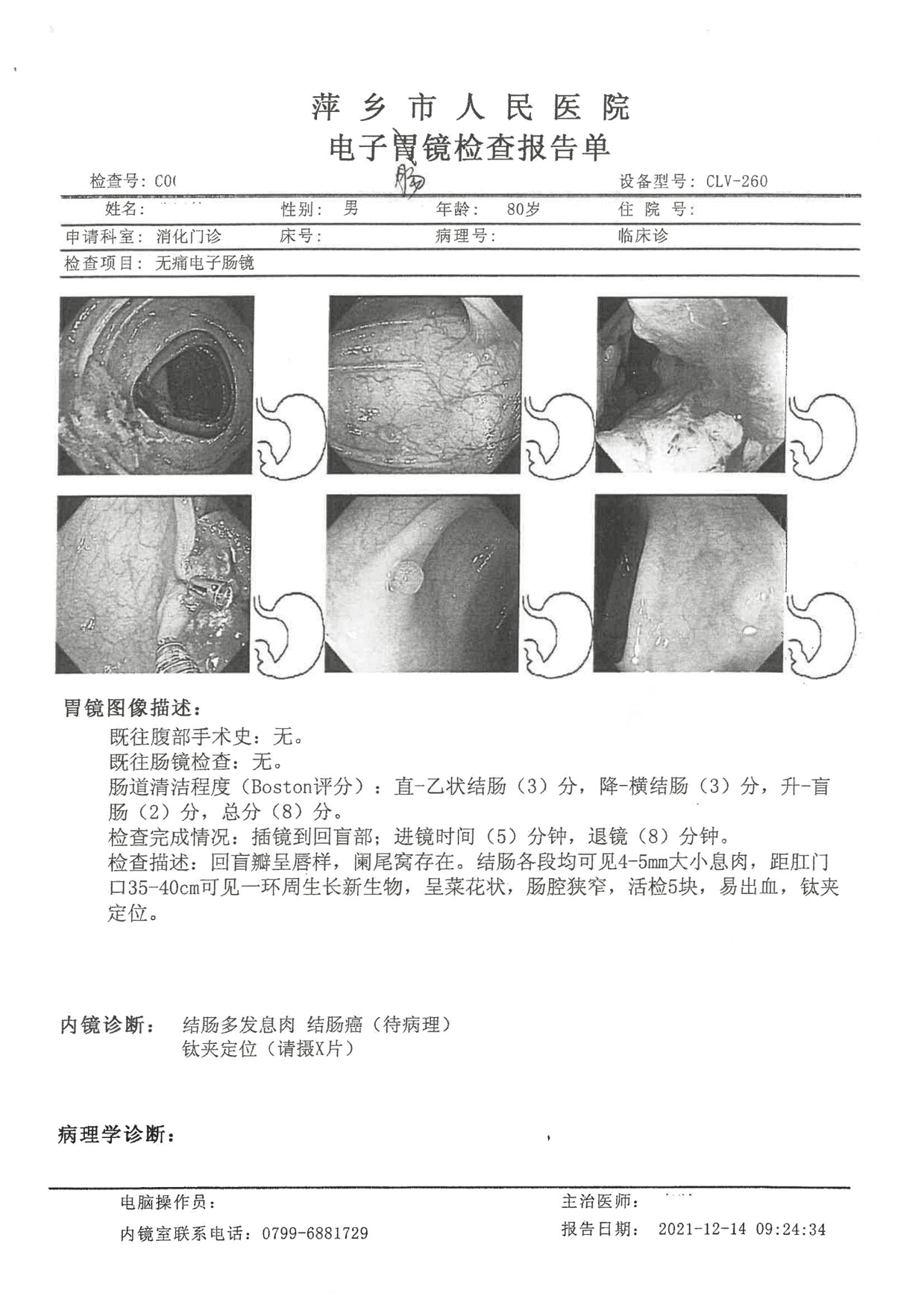
肠镜报告

病理报告
张先生,身高178cm,体重80kg,平日有抽烟、喝酒、且较少运动;该职工平时无任何症状,公司以往每年都安排员工体检,但一直没有做肠道方面筛 查。2021年年底参与公司组织的粪便DNA检测,检测结果阳性,随后到医院做肠镜检查。
检测时间:2021年12月20日结果:阳性(+);CT值:35.22
横结肠近肝曲见0.3cm息肉,横结肠可见直径0.8cm息肉,降结肠可见1.0cm息肉。结果诊断为:结肠多发息肉。
1、“降结肠”ESD标本:管状腺瘤,腺上皮低级别上皮内瘤变,灶性区域高级别上皮内瘤变伴粘膜内癌形成。
2、“横结肠”ESD标本:管状腺瘤,腺上皮低级别上皮内瘤变,灶性区域高级别上皮内瘤变。
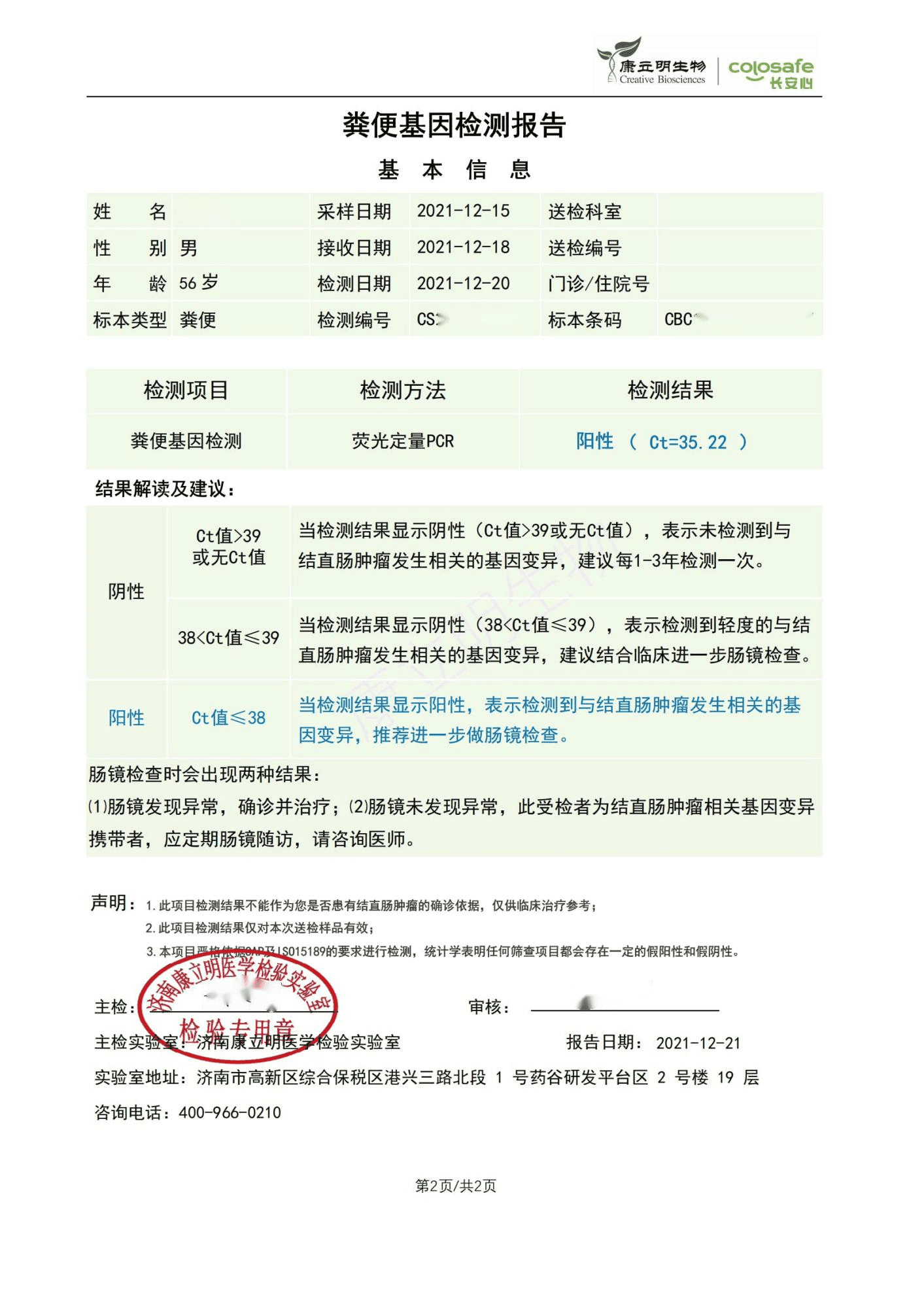
检测报告
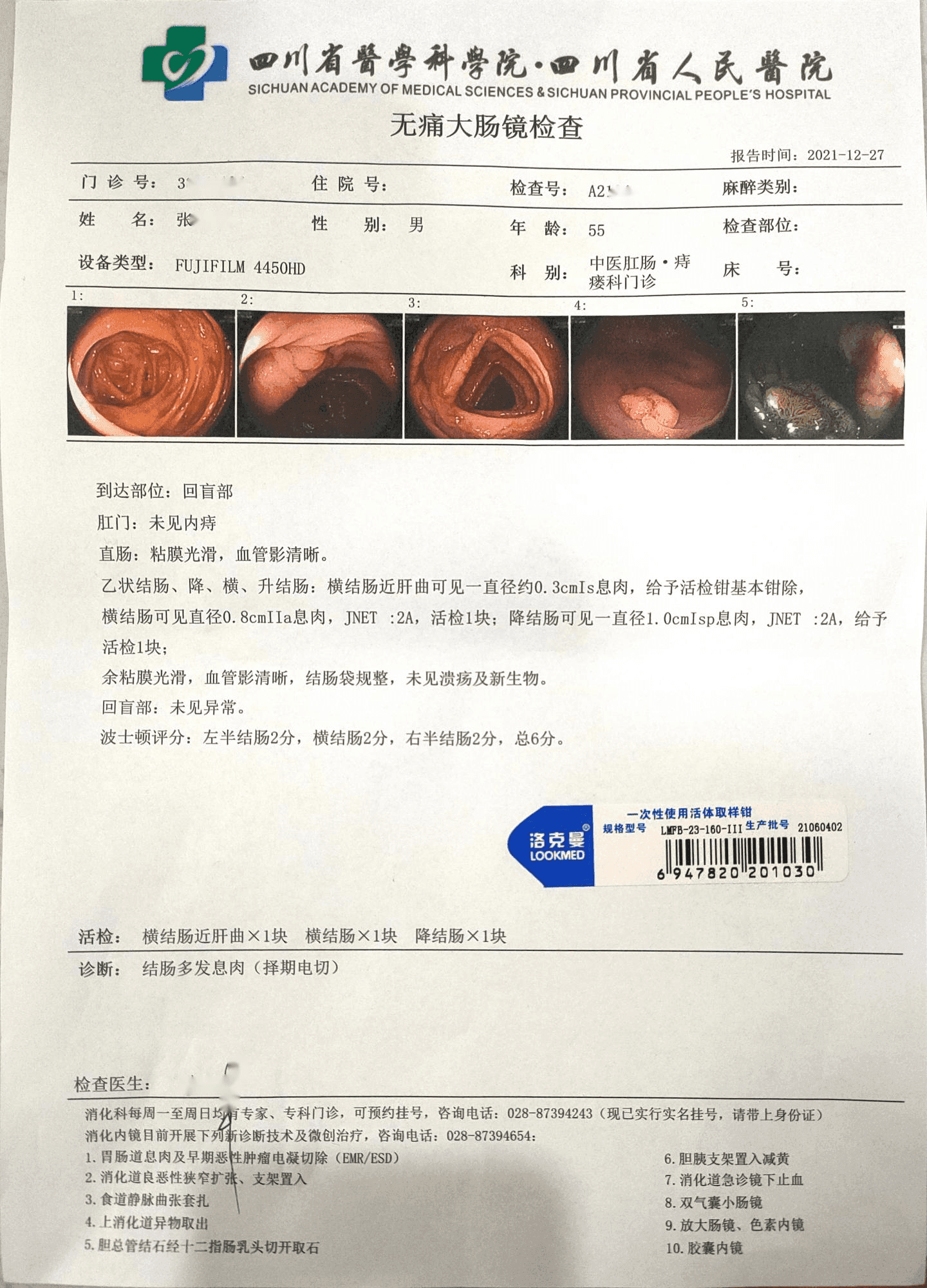
肠镜报告

病理报告
企业白领潘女士,37岁,无症状无家族史。因看到报道,根据自身工作特点,前往医院进行了粪便DNA检测,2018年检测结果阳性,经肠镜病理确诊为原位癌,立即进行手术切除,术后9个月复查肠镜阴性。该病例提示要关注肠癌年轻化趋势。
检测时间:2018年7月3日结果:阳性
乙状结肠有一2cm*2cm的亚蒂息肉,取活检。
绒毛状-管状腺瘤,伴高级别上皮内瘤变(原位癌),基底部切缘未见腺瘤。

检测报告
肠镜报告
病理报告
受检者夫妻双方均有肠癌家族史,家庭中父亲57岁,不愿意做肠镜,儿子23岁,未考虑过肠道筛查。考虑其家族史,对全家及亲属进行检测,2020年12月7日检测结果父子二人均为阳性,经过肠镜病理确诊,结果均为管状腺瘤。同时,家族中一位27岁的亲属也查出管状腺瘤。此案例提示有肠癌家族史者不论年龄,均需定期筛查。
检测时间:2020年12月7日结果:父亲:阳性(CT值:37.7) ;儿子:阳性(CT值:37.91)
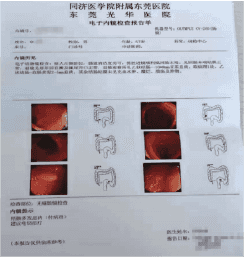
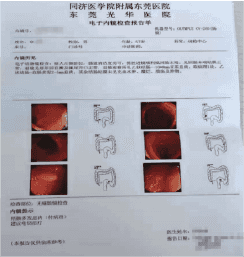
父亲:结肠多发息肉;儿子:乙状结肠多发息肉。
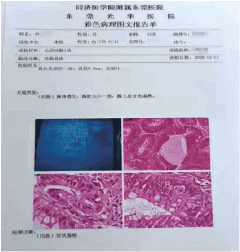
父亲:结肠管状腺瘤;儿子:乙状结肠管状腺瘤。

父亲检测报告
父亲肠镜报告
父亲病理报告

儿子检测报告
儿子肠镜报告
儿子病理报告
李先生是退休职工,平日生活规律,肠道没有不适,精神状态一直都不错。前段时间朋友推荐李先生做肠道健康检查,李先生认为自己没有任何肠道问题,还是抱着试一试的态度做了粪便DNA检测,检测结果为阳性。看到报告的李先生及家属们都很意外,商量过后决定做肠镜进一步检查。
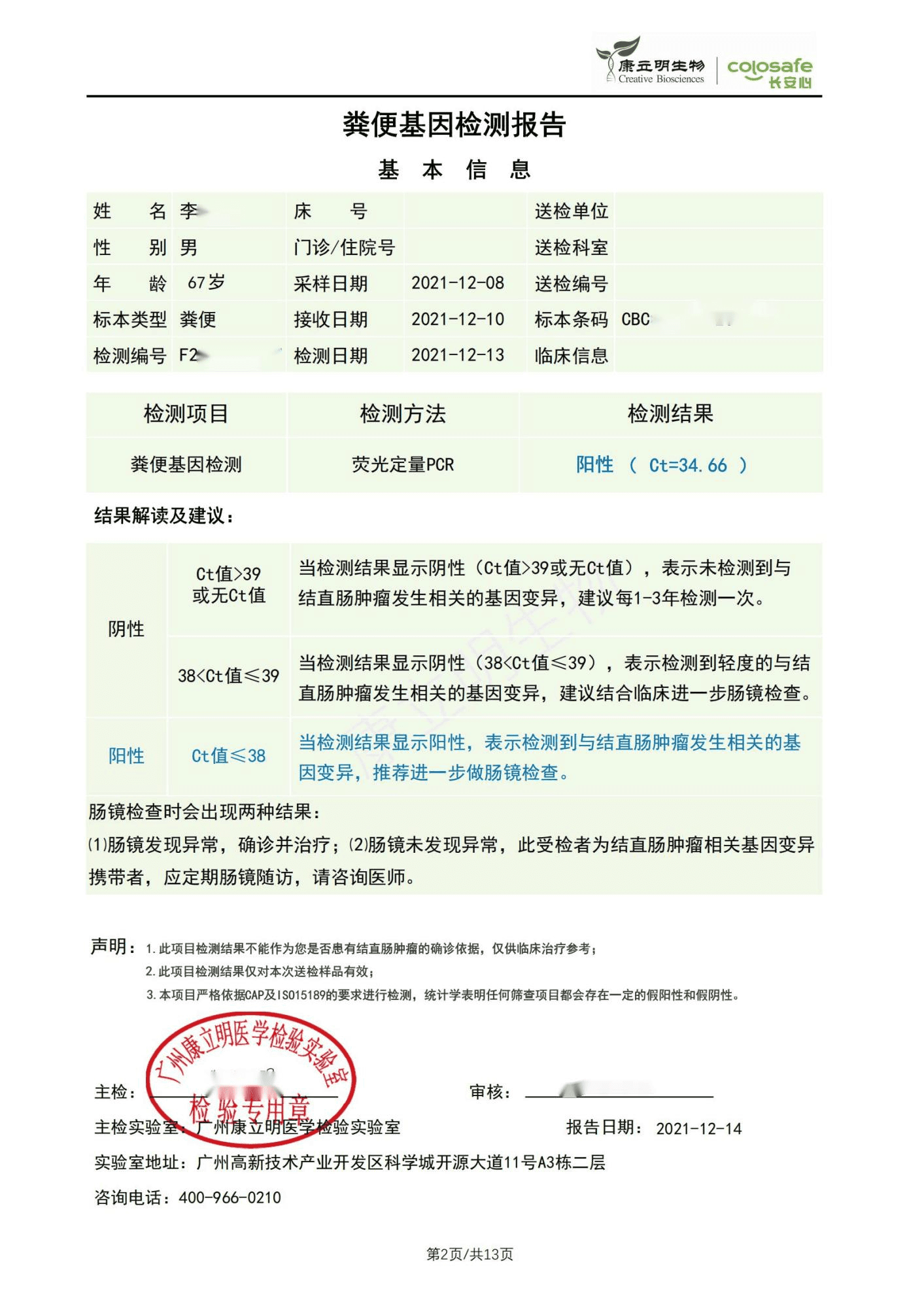
检测时间:2021年12月10日结果:阳性(+);CT值:34.66
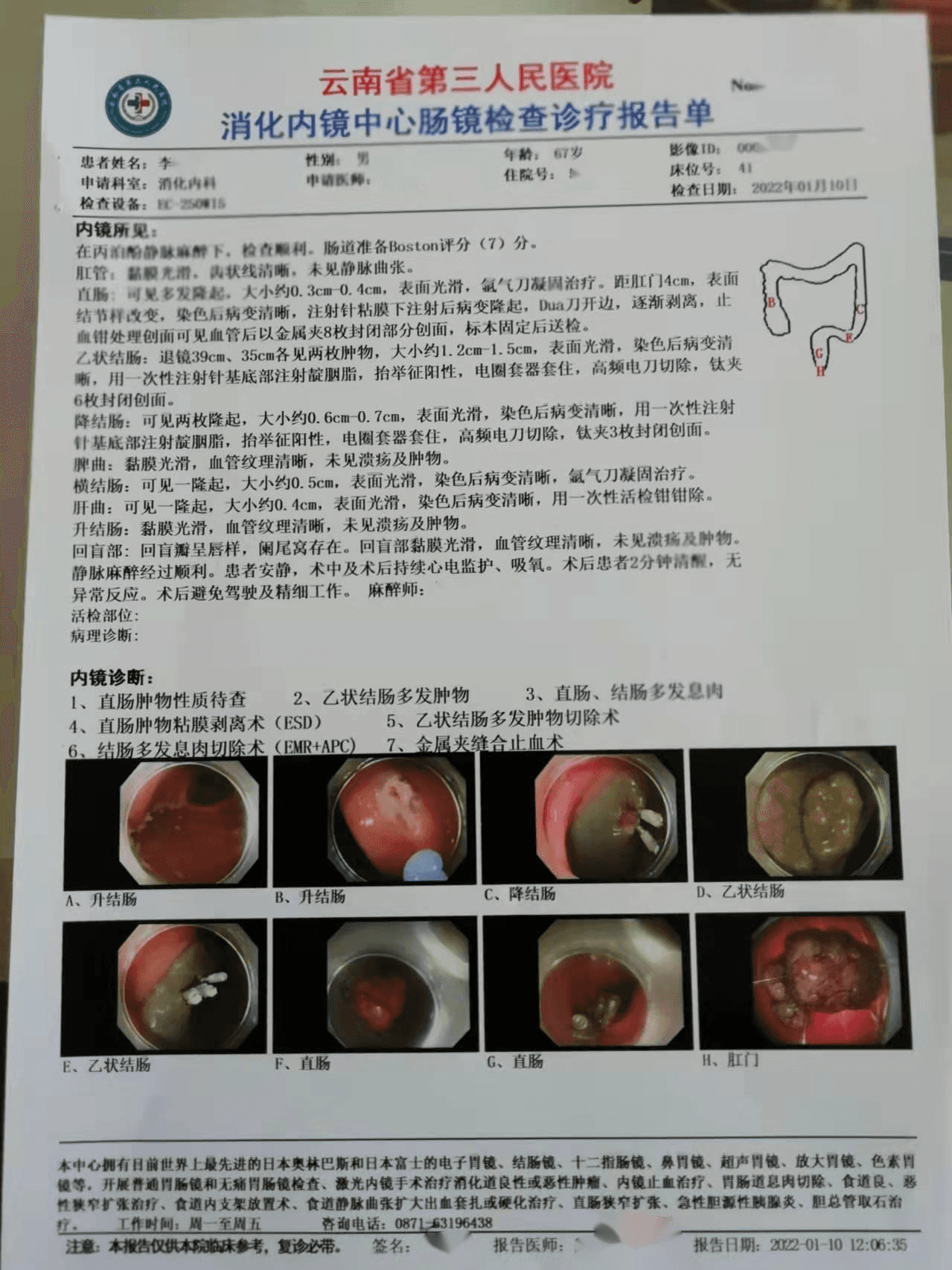
直肠:可见多发隆起大小约0.3-0.4cm息肉。距肛门4cm,表面结节样改变,染色后病变清晰,肿物性质待查。乙状结肠:退镜39cm、35cm各见两枚肿物,大小约1.2cm-1.5cm。降结肠:可见两枚大小约0.6-0.7cm息肉。横结肠:可见大小约0.5cm息肉。肝曲:可见大小约0.4cm息肉。
内镜诊断:1、直肠肿物性质待查 2、乙状结肠多发肿物 3、直肠、结肠多发息肉
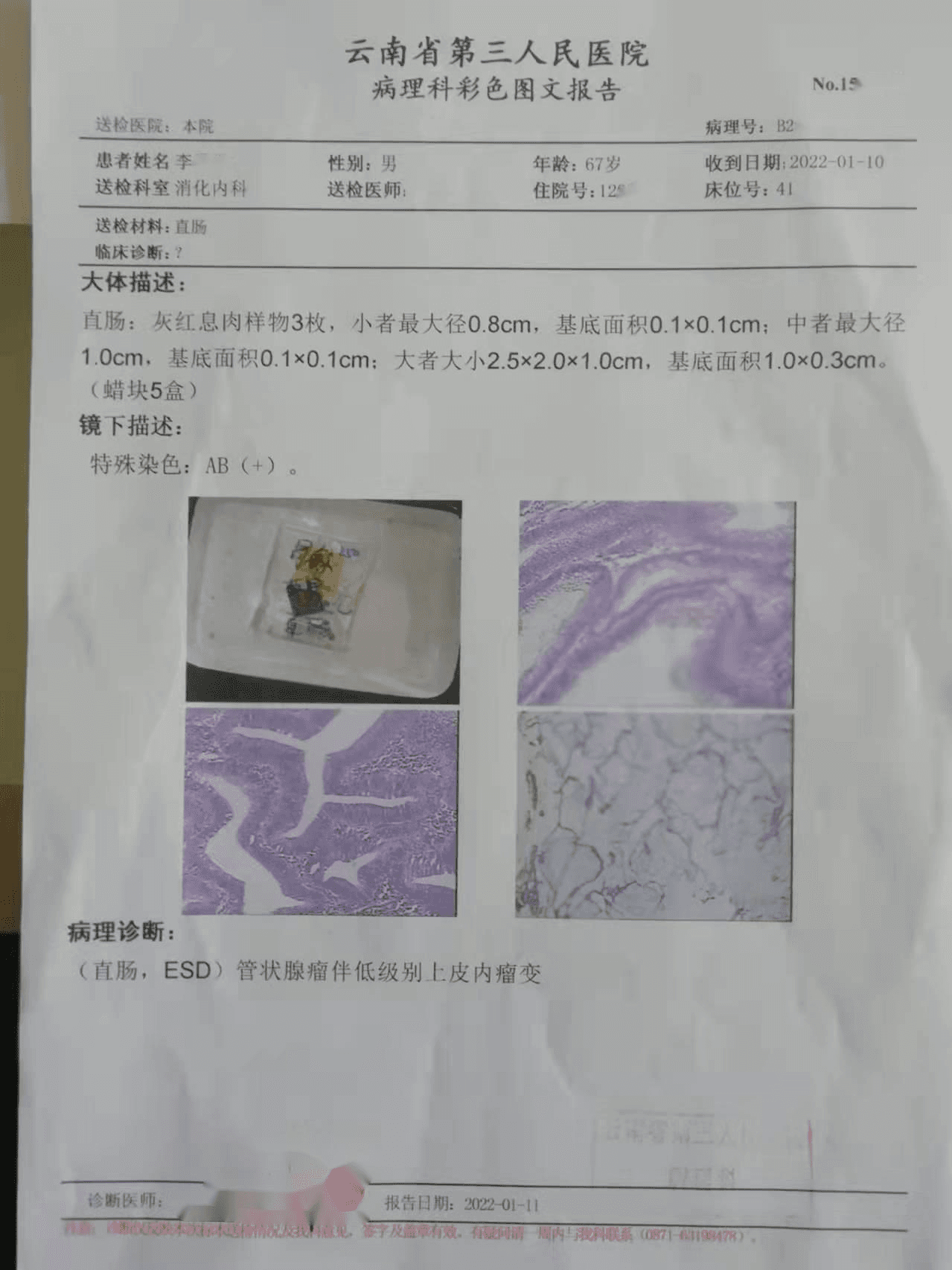
(肝曲)炎性息肉;(降结肠、乙状结肠,ESD)管状腺瘤伴低级别上皮内瘤变;(直肠,ESD) 管状腺瘤伴低级别上皮内瘤变
检测报告
肠镜报告
病理报告
赵先生退休后开始偶有便血、腹痛情况,时轻时重,患痔疮多年但羞于开口,并未引起重视,直至去年便血症状加重,出现了明显消瘦的症状,家属发现异样便询问赵先生情况,并立即挂号面诊。在医院做了粪便DNA检测,结果阳性,医生安排进一步肠镜检查。
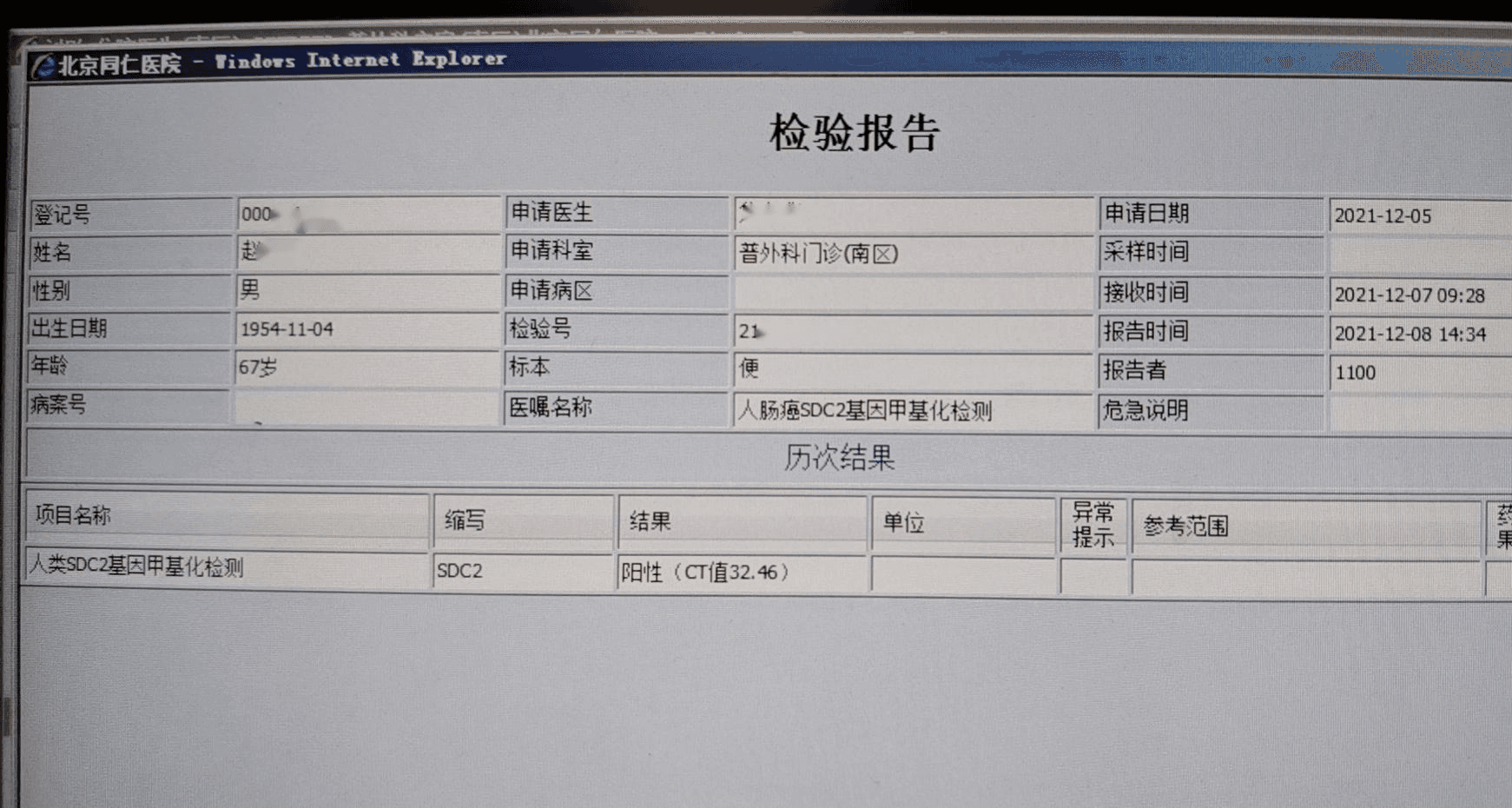
检测时间:2021年12月8日结果:阳性(+);CT值:32.46
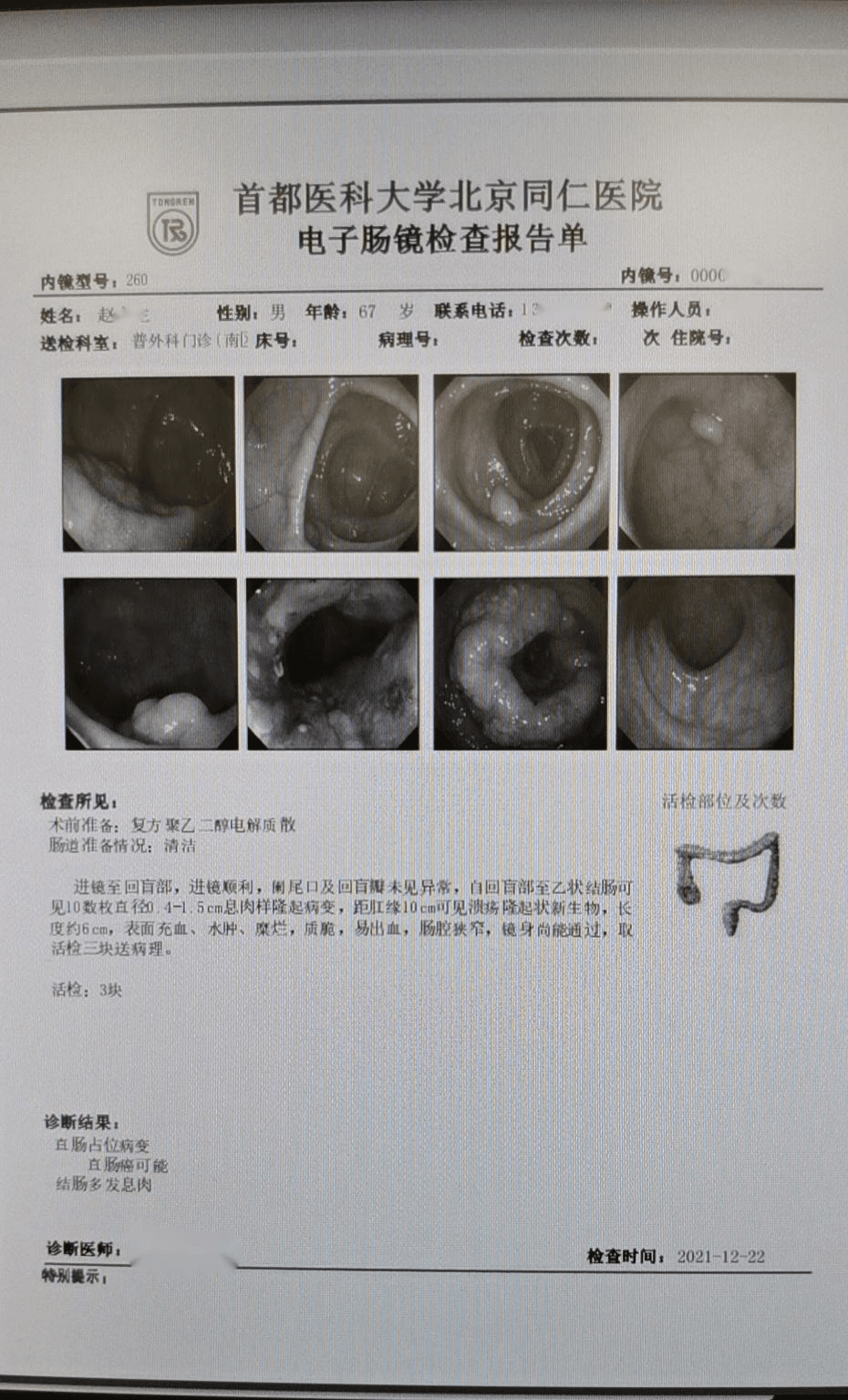
自回盲部至乙状结肠可见10数枚直径0.4-1.5cm息肉样隆起病变,距肛缘10cm可见溃疡隆起状新生物,长度约6cm,表面充血、水肿、糜烂、质脆、易出血。
诊断:直肠占位病变,直肠癌可能,结肠多发息肉。
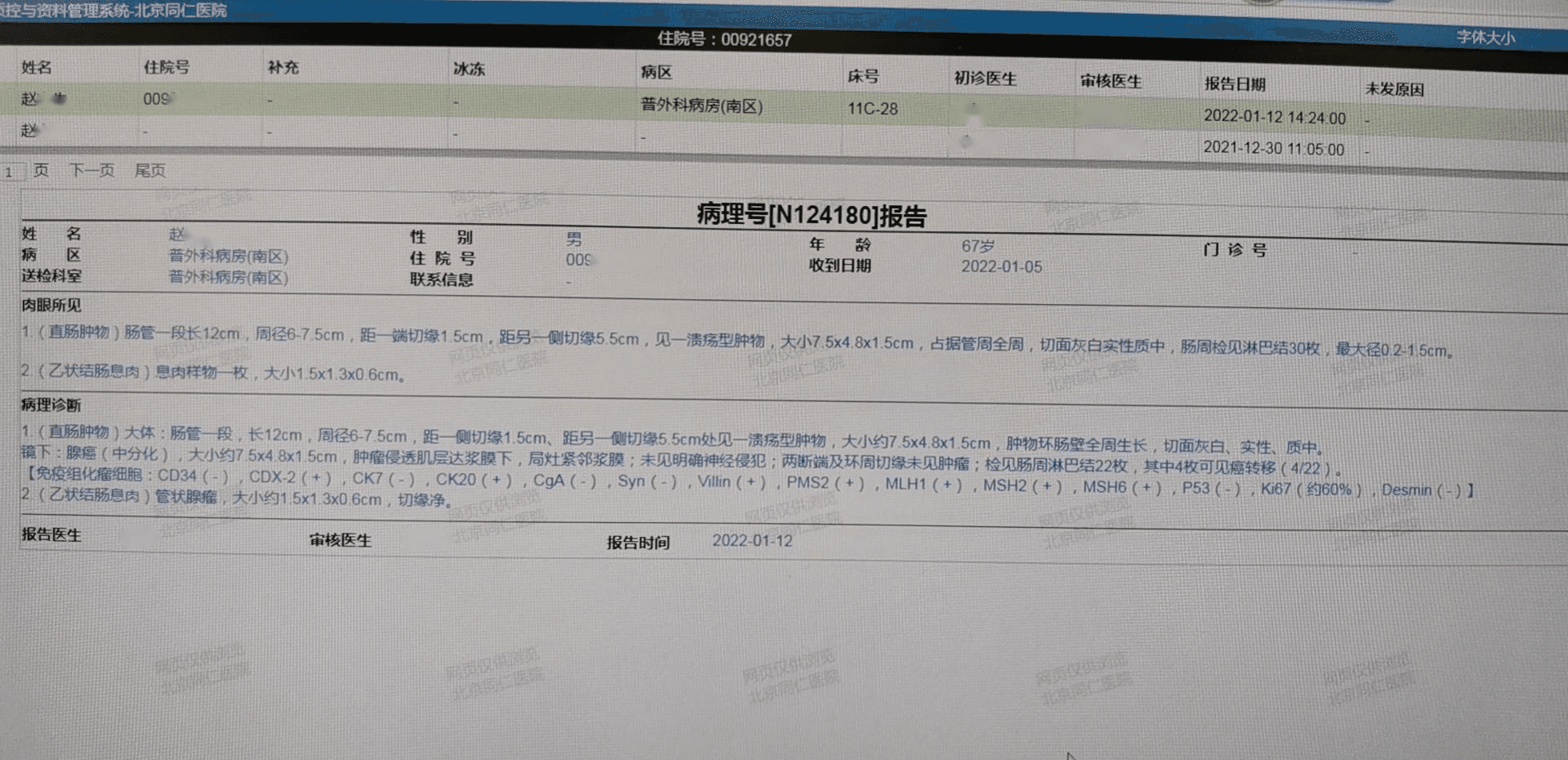
1、(直肠肿物)大体:肠管一段,长12cm,周径6-7.5cm,距另一侧切缘5.5cm处见一溃疡型肿物,大小约7.5*4.8*1.5cm,肿物环肠壁全周生长,切面灰白实性、质中。镜下:腺癌(中分化),大小约7.5*4.8*1.5cm,肿瘤侵透肌层达浆膜下,局灶紧邻浆膜;未见明确神经侵犯;两断端及环周切缘未见肿瘤,检见肠周淋巴结22枚,其中4枚可见癌转移(4/22)。
2、(乙状结肠息肉)管状腺瘤,大小约1.5*1.3*0.6cm,切缘净。
检测报告
肠镜报告
病理报告
张女士是医院的退休职工,近期一直有便秘的症状,张女士便到消化内科主任处就诊,消化科主任考虑到张女士心脏做过手术,一直都在服用阿司匹林,不适合做肠镜,医师便让她做粪便DNA检测。
检测时间:2021年12月7日结果:阳性(+);CT值:37.95
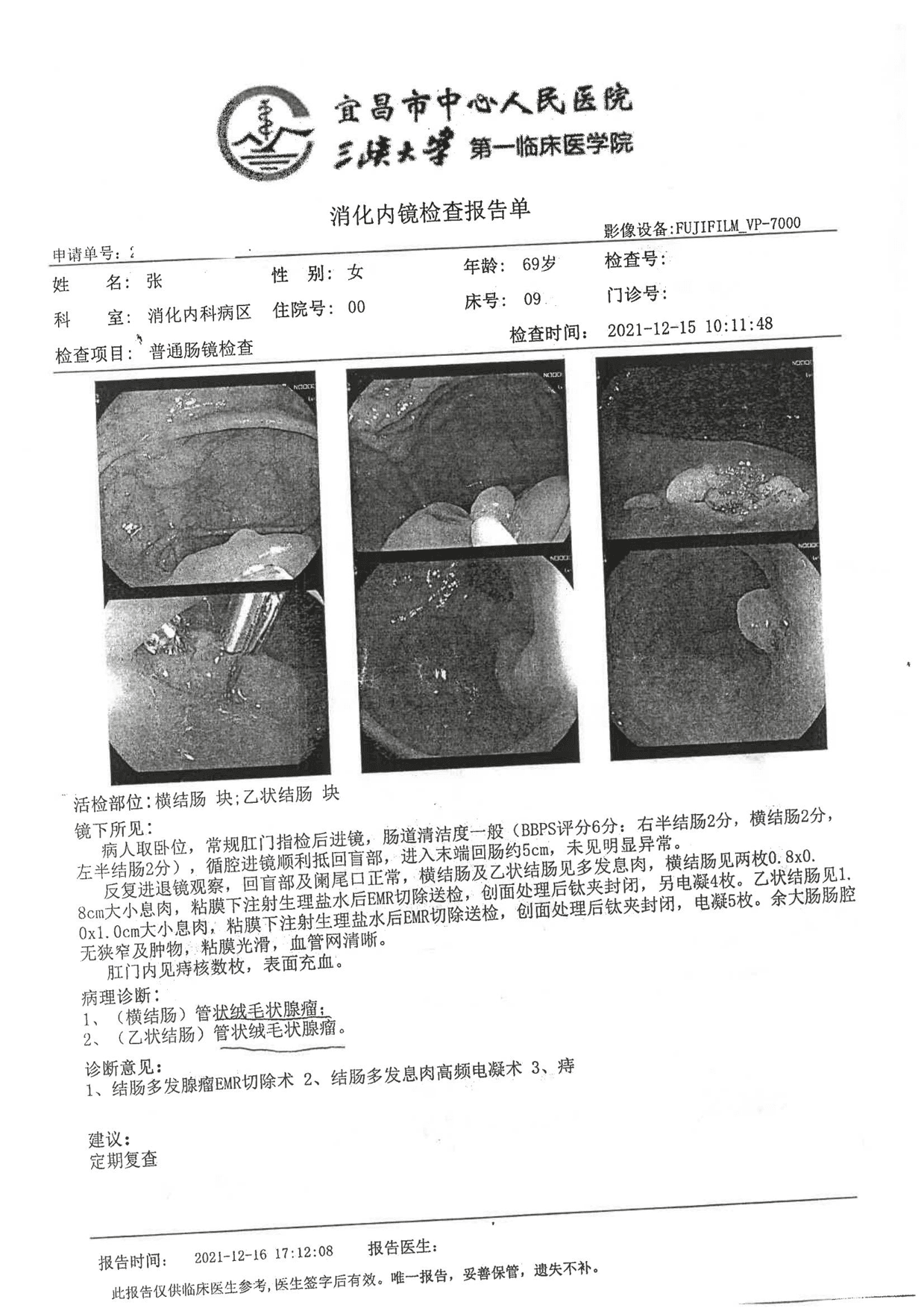
镜下所见:横结肠及乙状结肠见多发息肉,横结肠见两枚0.8*0.8cm大小息肉,粘膜下注射生理盐水后EMR切除送检,创面处理后钛夹封闭,另电凝4枚。乙状结肠见1.0*1.0cm大小息肉,粘膜下注射生理盐水后EMR切除送检,创面处理后钛夹封闭,电凝5枚。肛门内见痔核数枚,表面充血。
诊断意见:1、结肠多发腺瘤EMR切除术;
2 、结肠多发息肉电凝术 3、痔
1、(横结肠)管状绒毛状腺瘤;
2、(乙状结肠)管状绒毛状腺瘤。

检测报告
肠镜报告

病理报告
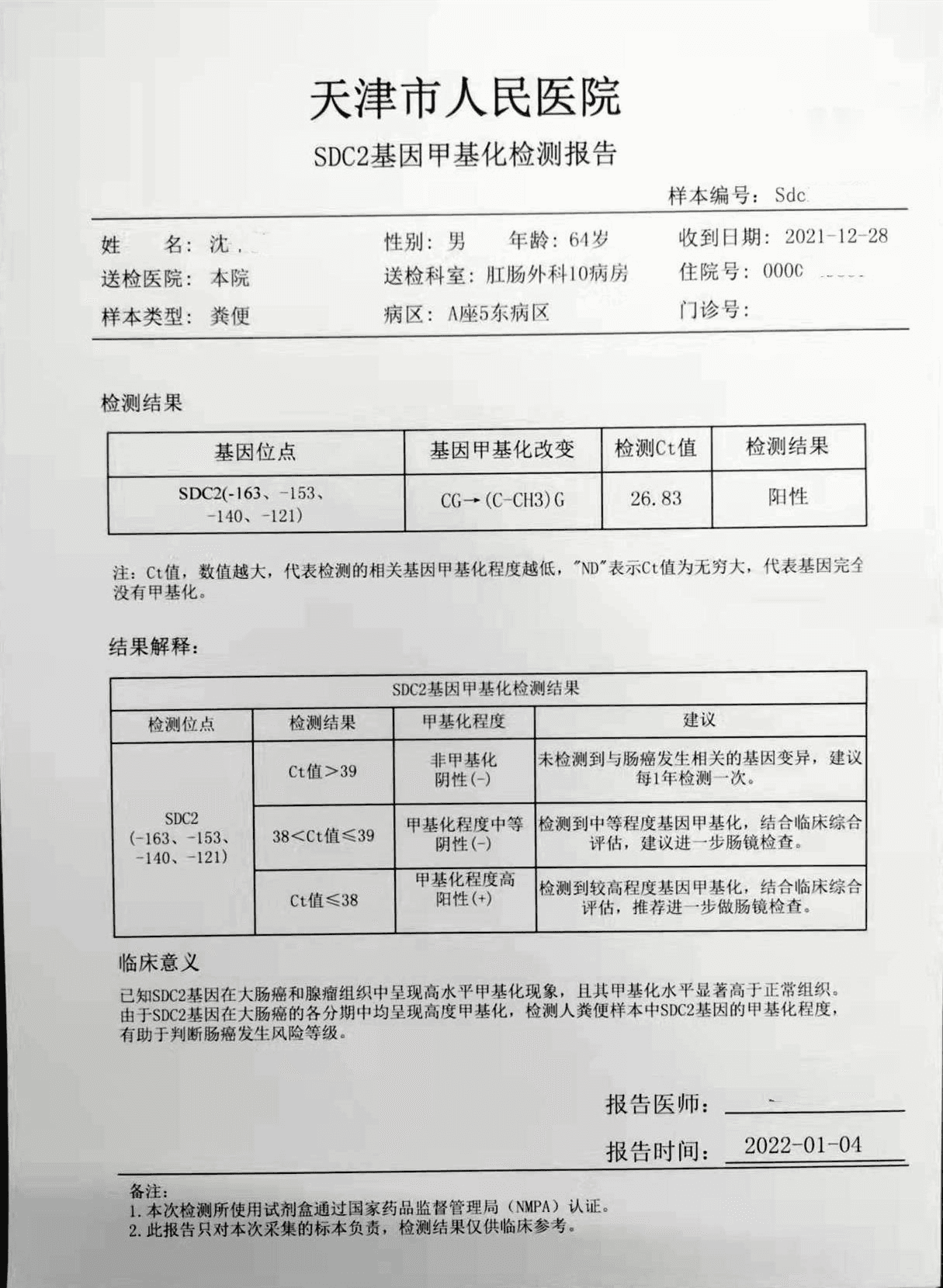
沈先生就诊前1个月出现了便血的情况,当时沈先生以为是痔疮复发,没有太在意,但过去一周便血情况一直没有缓解,还出现了间断腹痛症状。沈先生便去了静海中医院就诊并做了相关化验检查,结果提示了贫血,医生开了对症的中药,但是服药一周并没有改善。沈先生后来辗转就诊了两家医院,最后去到天津市人民医院肛肠科就诊,医生给沈先生开了粪便DNA检测以及肠镜检查同时比对检测。
检测时间:2021年12月28日结果:阳性(+);CT值:26.83
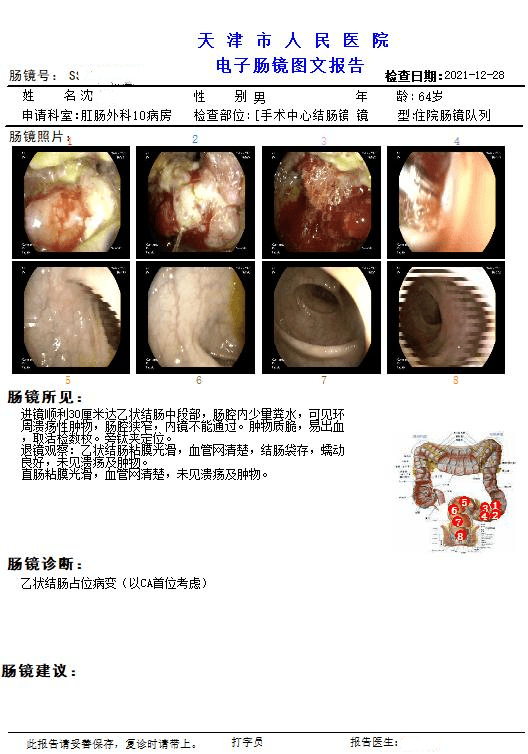
所见:进镜顺利30厘米达乙状结肠中段部,可见环周溃疡性肿物,肠腔狭窄,内镜不能通过。肿物质脆,易出血,取活检数枚。旁钛夹定位。
诊断:乙状结肠占位病变(以CA首位考虑)。
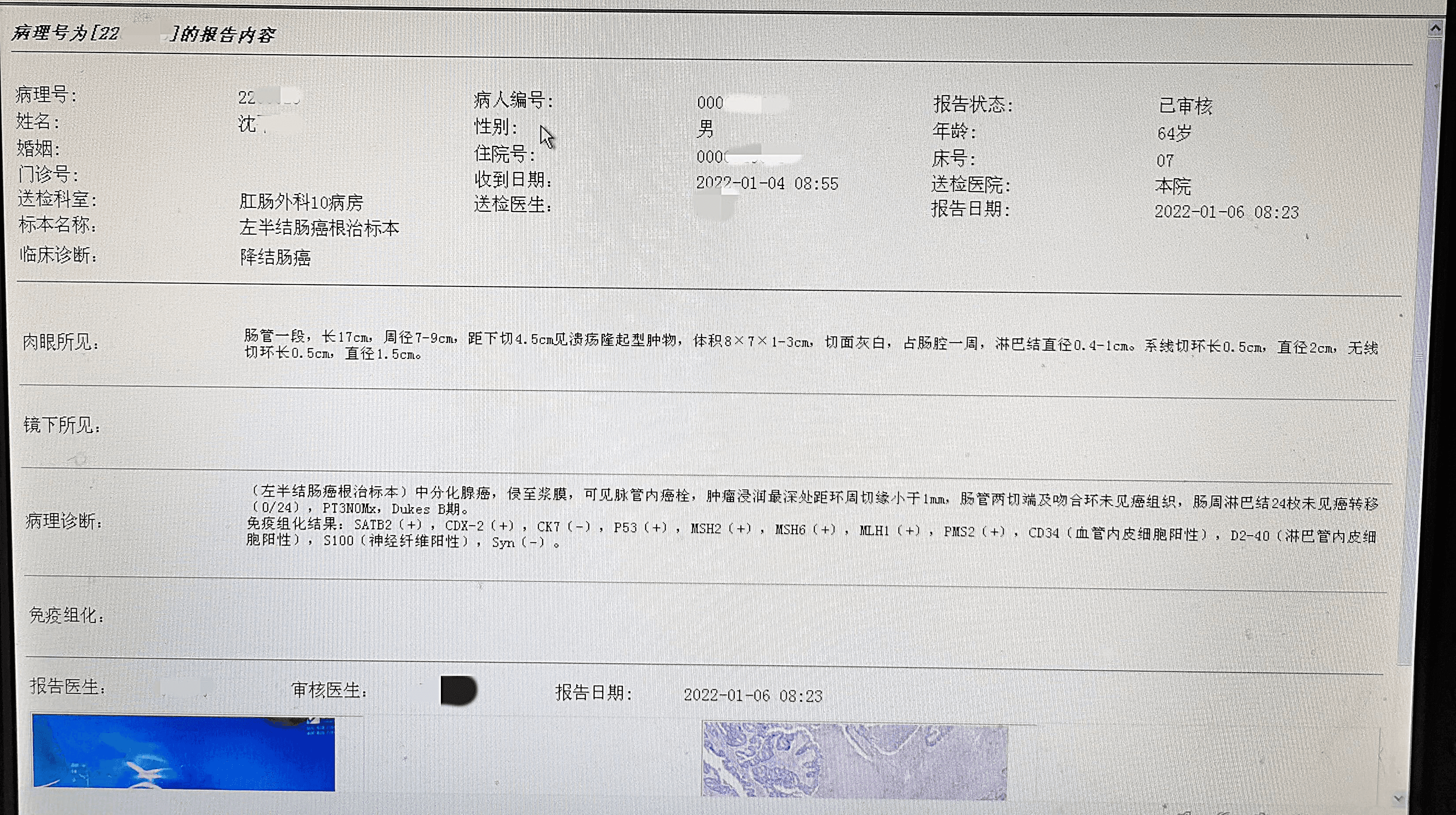
诊断:(左半结肠癌根治标本)中分化腺癌,侵至浆膜,可见脉管内癌栓,肿瘤浸润最深处距环周切缘小于1mm,肠管两切端及吻合环未见癌组织,肠周淋巴结24枚未见癌转移,PT3N0Mx,Dukes
B期。
其他检查:胸部以及全腹部CT未见明显异常。
检测报告
肠镜报告
病理报告
吴先生平日身体和精神都很好,虽说已经70岁了,但看起来就像50多岁。今年年初,吴先生因出现便血症状,到医院就诊。医生给他做了肛门指检但无异常,便让吴先生进一步做粪便DNA检测。几天后,医院出具了检测报告,结果显示阳性,报告引起了医生和院内工作人员的重视。期间吴先生便血症状稍有缓解,原不打算做肠镜检查,最终在工作人员再三致电劝说下才愿意进行肠镜检查。
检测时间:2022年1月4日结果:阳性(+);CT值:36.74
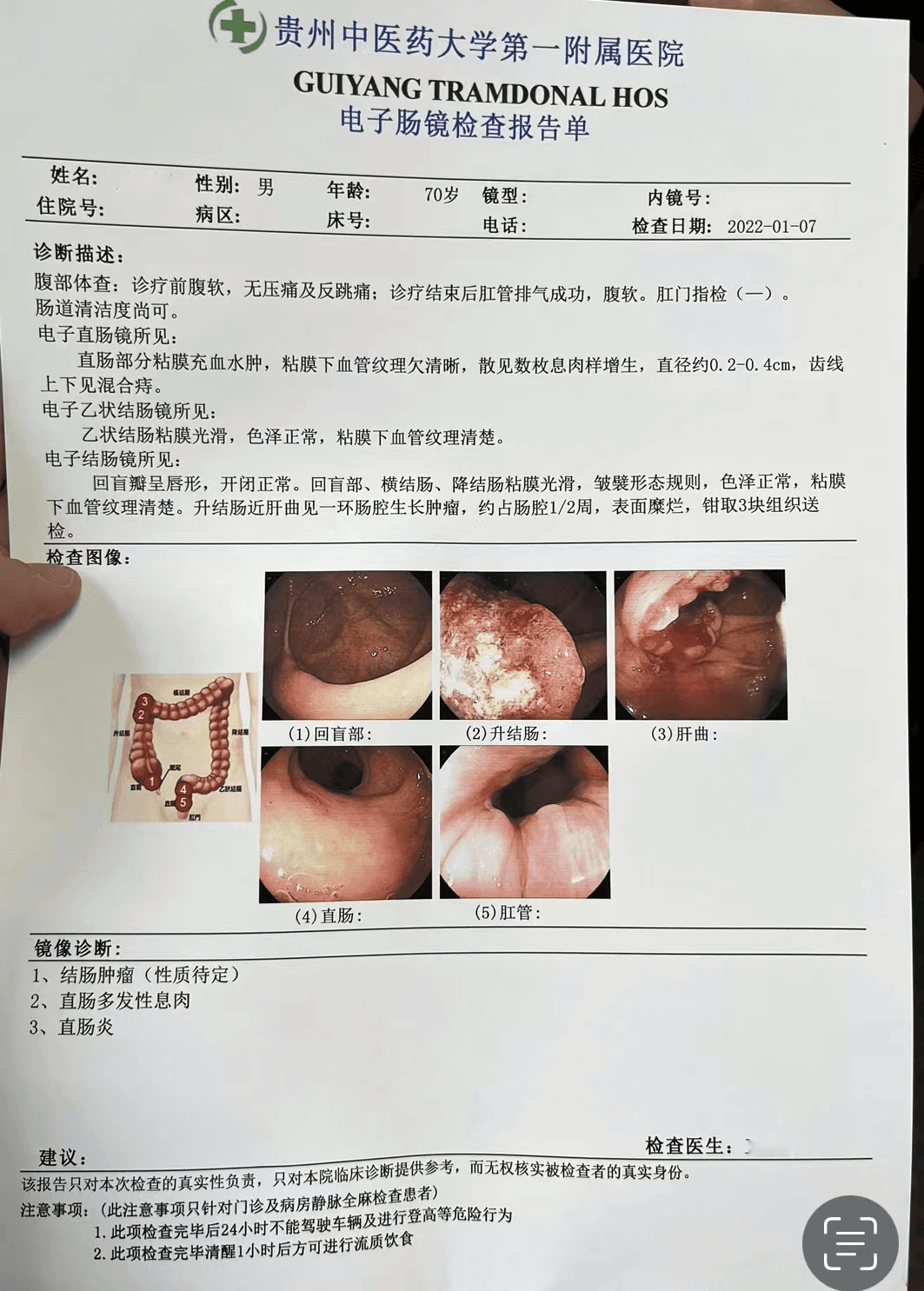
所见:直肠部分粘膜充血水肿,粘膜下血管纹理欠清晰,散见数枚息肉增生,直径约0.2-0.4cm,齿线上下见混合痔。升结肠近肝曲见一环肠腔生长肿瘤,约占肠腔1/2周,表面糜烂,钳取3块组织送检。
诊断:1、结肠肿瘤(性质待定) 2、直肠多发性息肉 3、直肠炎
所见:肠管一段,全长27cm,周径4-6cm。结肠断端8cm处见一溃疡肿物,肿物体积3cm*3cm*1cm,环肠1/2周,肿物切面灰白,实性,质稍硬,侵及全层。
诊断:(右半结肠)中分化腺癌,癌组织侵及肠壁浆膜下层,肠周淋巴结9枚,0/9见癌转移。

检测报告
肠镜报告

病理报告
一提到大肠癌,大家很容易就想到老年人,但是绝非只有老年人才会得大肠癌。 而且非常不幸的是,中老年人由于对癌症比较警觉,一般发现大便带血,往往会想到肠癌的可能,会及时去看医生,治疗效果也相对比较好。但是,对于绝大多数的年轻人即使有症状,也很少往肠癌方面考虑,多认为是痔疮或肠炎等,不会引起重视,杨女士就是其中一位。当时杨女士自觉肠道不适,只想到医院开些药,医生凭着职业的敏锐还是根据她的情况开了粪便DNA检测,结果阳性。
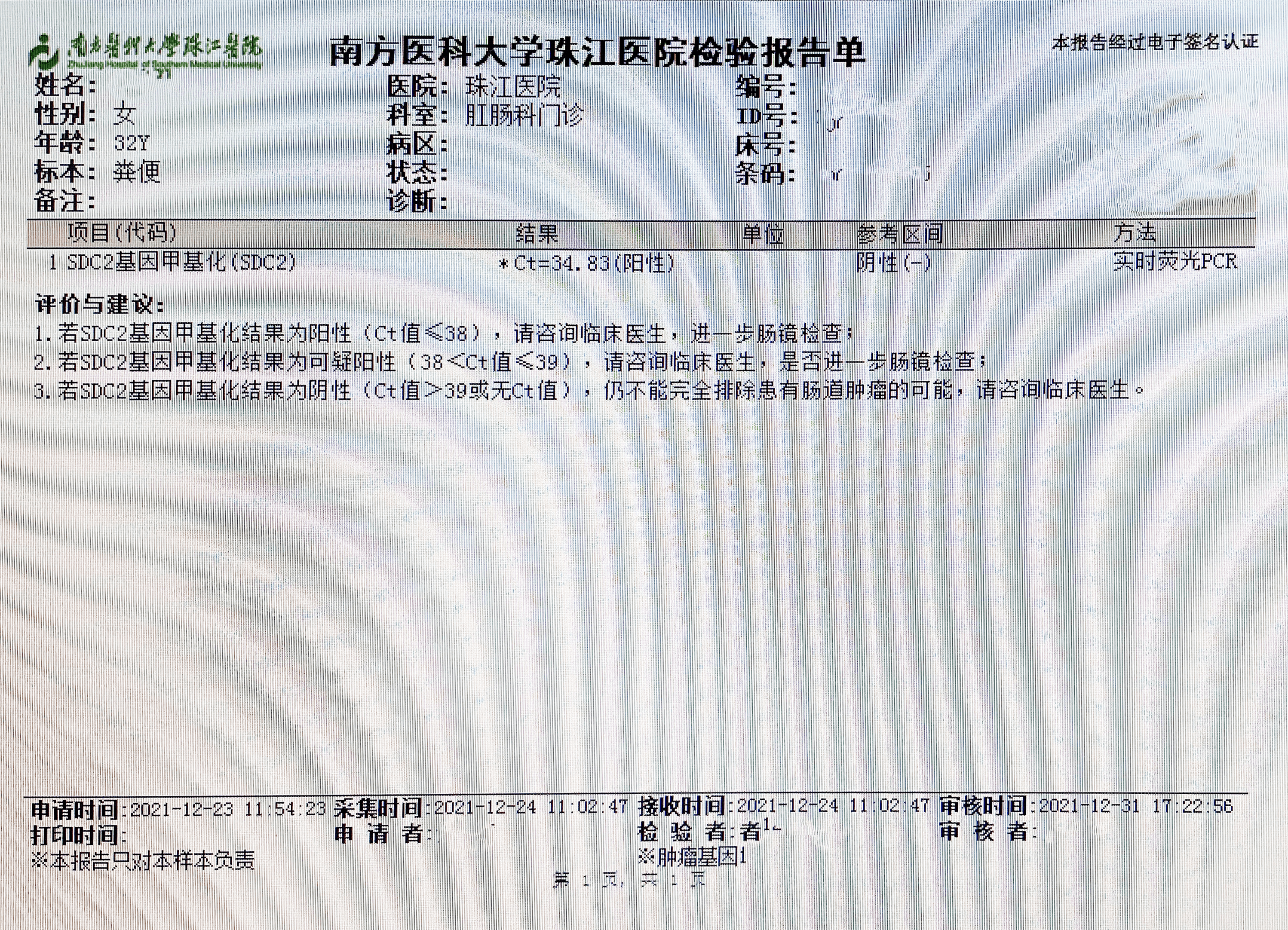
检测时间:2021年12月24日结果:阳性(+);CT值:34.83
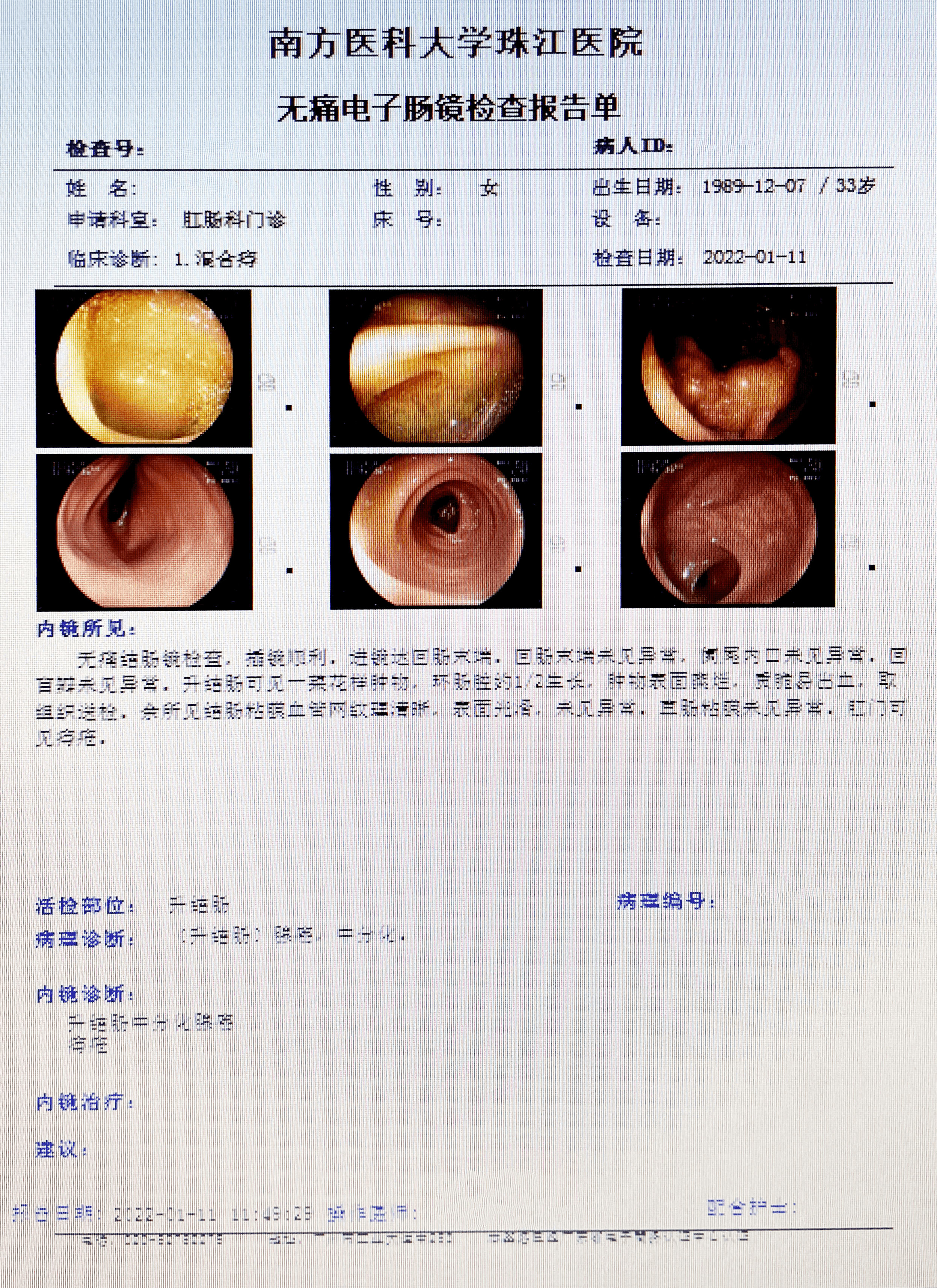
所见:升结肠可见一菜花样肿物,环肠腔约1/2生长,肿物表面糜烂,质脆易出血,取组织送检。肛门可见痔疮。
诊断:升结肠中分化腺癌;痔疮。
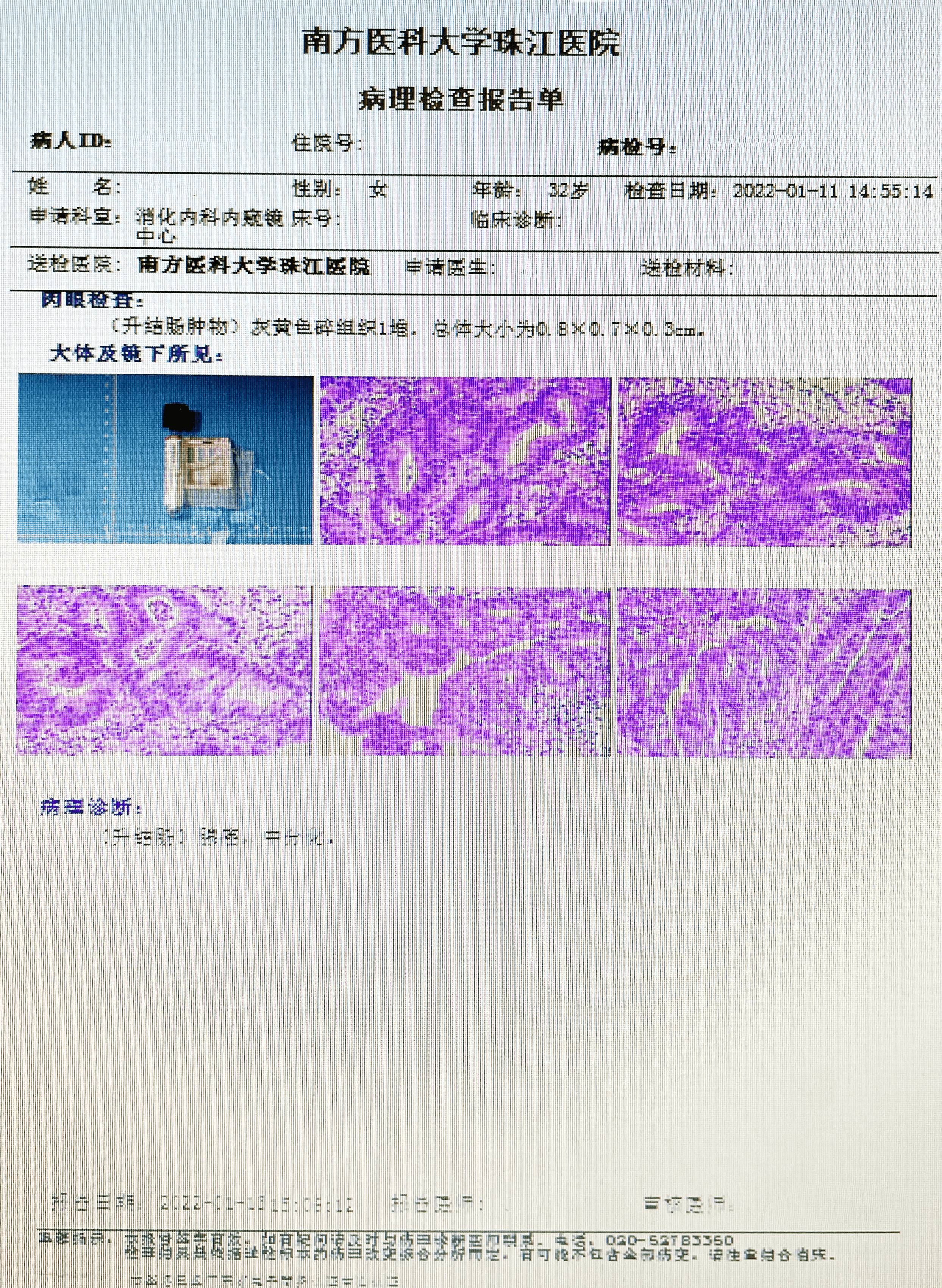
所见:(升结肠肿物)灰黄色碎组织一堆,总体大小为0.8*0.7*0.3cm
诊断:(升结肠)腺癌,中分化。
检测报告
肠镜报告
病理报告
谭先生是一位职工,平日工作比较忙,经常久坐,吃饭大多都是点外卖,比较喜欢重口味饮食。谭先生在检测前有轻微的便血症状,当时他怀疑自己得了痔疮,但没有引起重视。年底时单位安排职工做体检,其中包括了粪便DNA检测,谭先生了解后觉得检测方便准确,第二天便马上送检了样本。检测结果为阳性,看到报告后谭先生比较担心,第二天便到医院预约进一步做肠镜检查。
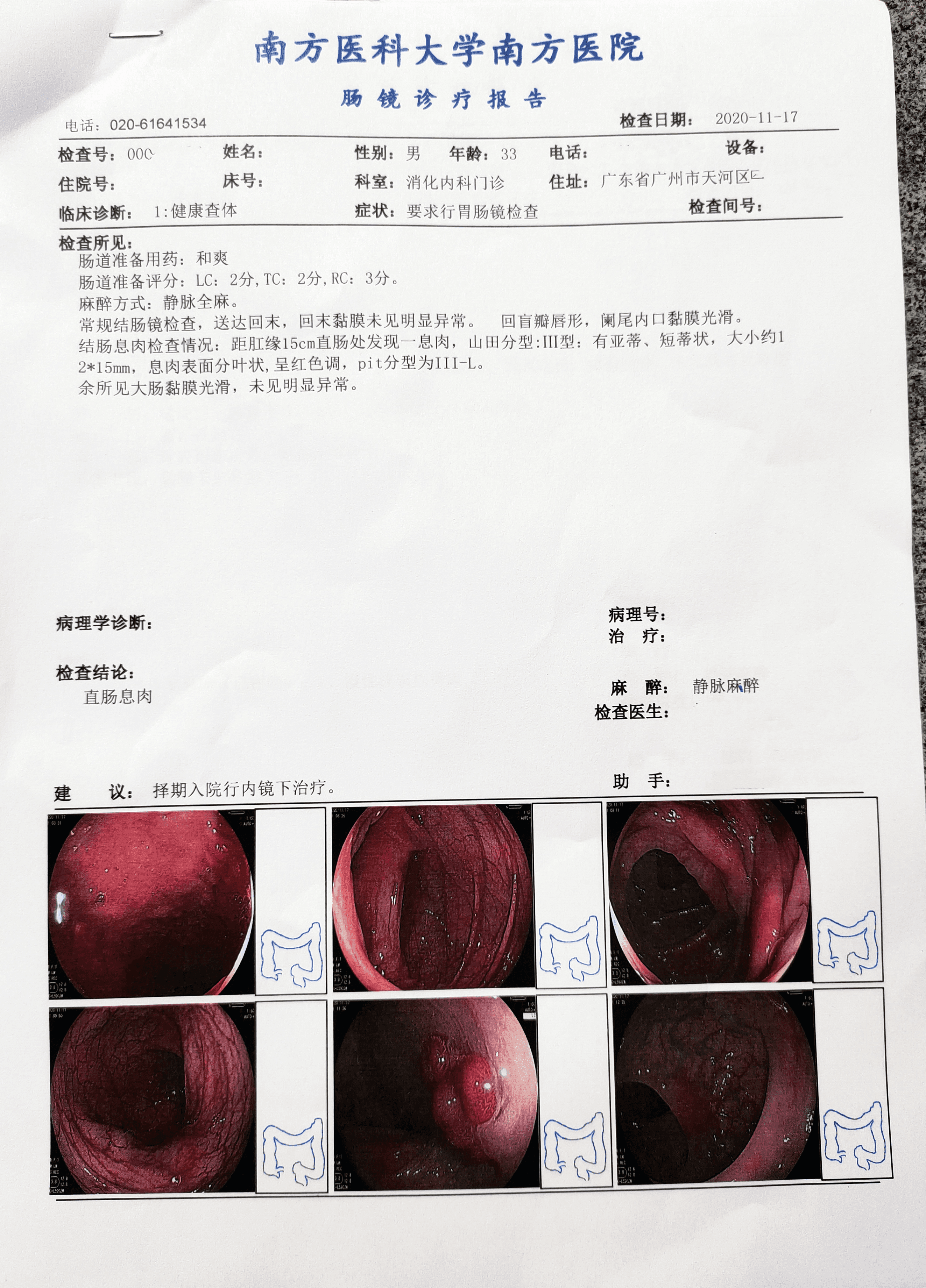
检测时间:2020年11月9日结果:阳性(+);CT值:36.86
所见:距肛缘15cm直肠处发现一息肉,山田分型:Ⅲ型:有亚蒂、短蒂状,大小约12*15mm,息肉表面分叶状,呈红色调,pit分型为Ⅲ-L。
诊断:直肠息肉
(直肠活检)管状-绒毛状腺瘤,建议定期复查。

检测报告
肠镜报告

病理报告
陈先生从一年多前开始经常会有肛门灼热坠胀感,排便总是感觉排不尽,大便比较干硬。今年年初时陈先生到医院就诊,医生给他做肛门指检,肛管直肠交界处压痛明显,肛镜检查可见齿状线上粘膜轻偏中度隆起,肛隐窝充血明显。陈先生也做了粪便DNA检测结果显示阳性,主诊医生得知结果马上进一步安排了肠镜检查。
检测时间:2022年1月27日结果:阳性(+);CT值:34.12
所见:升结肠近肝区、肝曲各可见一息肉,山田分型Ⅱ型,表面光滑,大小约5mm、6mm;距肛门约60cm、55cm横结肠可见一息肉,山田分型Ⅲ型,表面分叶状,大小约8mm、7mm;距肛门约30cm可见一息肉,山田分型IV型,表面结节样,大小约30mm;乙状结肠、直肠各见一处息肉,山田分型Ⅲ型,表面尚光滑,约5mm、7mm,均行高频电切,予钛夹封闭创面。
诊断:1.大肠多发息肉;2.内镜下切除术(EMR+高频电切)
1.(乙状结肠距肛门约30cm EMR)混合性腺瘤,部分为管状绒毛状腺瘤,部分为未分类锯齿状腺瘤,局部高级别异型增生并癌变/黏膜内中分化腺癌;基底切缘未见病变残留;
2.(升结肠、肝曲活检、乙状结肠、直肠活检)多发管状腺瘤,建议定期复查;
3. (横结肠EMR)管状腺瘤,蒂部切缘干净。

检测报告

肠镜报告

病理报告
盖女士是一名退休医务人员,在医院长期紧张的工作状态,且年轻时经常喜欢喝点酒,所以一直以来都有肠胃不适;她有将近30年的便秘史,排便不规律,大概一周一次。2020年年底盖女士到医院做了粪便DNA检测,结果显示阳性;当时在肠镜检查中发现了一枚息肉,做了内镜切除,病理显示为增生性息肉。到了今年春节后,盖女士感觉胃部不适,经常反酸,就到医院做了胃镜,查出了胃部息肉,医生看了盖女士的病历,同时也让她复查了肠镜。
检测时间:2020年12月18日结果:阳性(+);CT值:37.97
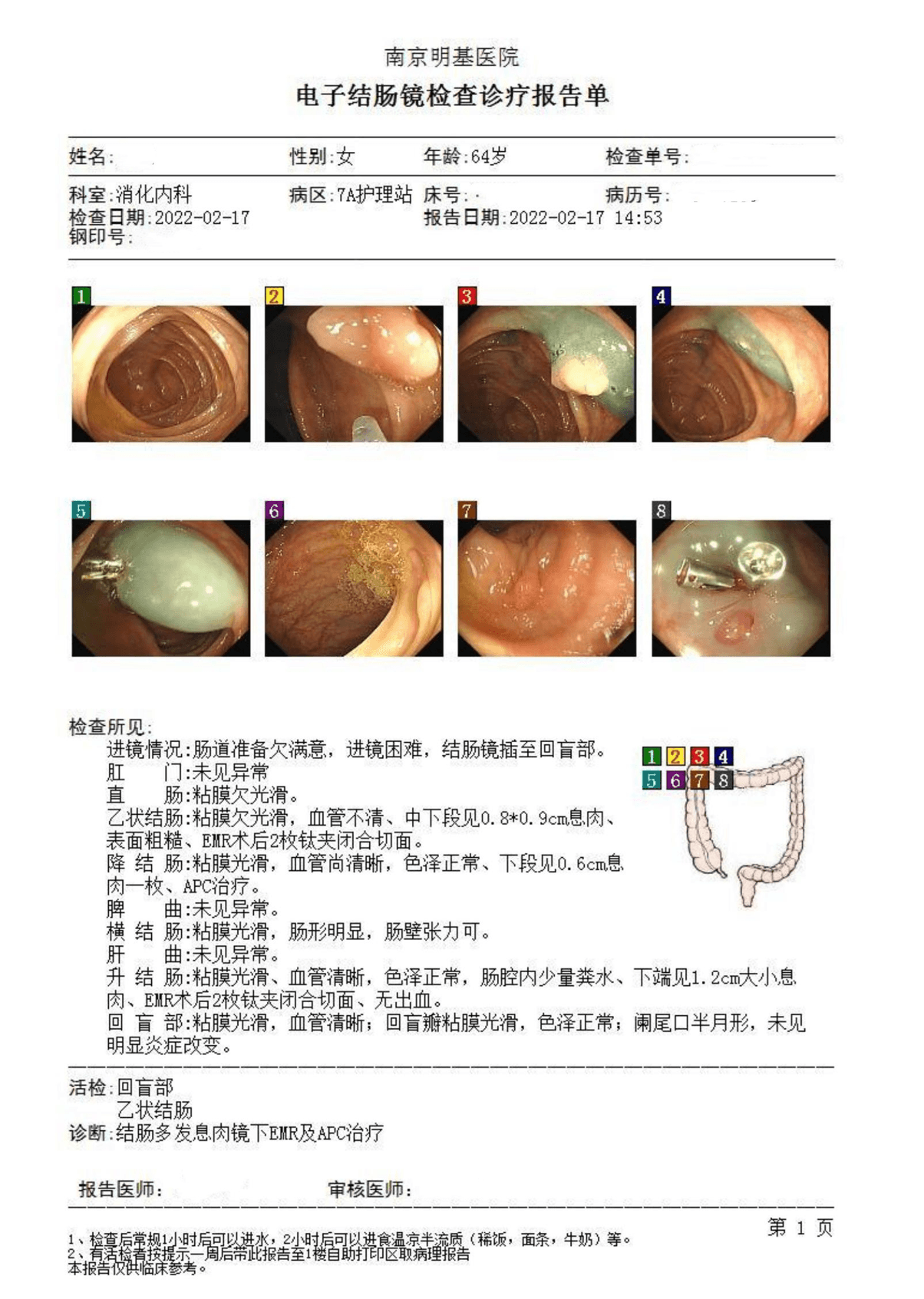
乙状结肠∶中下段见0.8*0.9cm息肉、表面粗糙、EMR术后2枚钛夹闭合切面。
降结肠∶下段见0.6cm息肉一枚、APC治疗。
升结肠∶下端见1.2cm大小息肉、EMR术后2枚钛夹闭合切面、无出血。
诊断∶结肠多发息肉镜下EMR及APC治疗。
1."回盲部" 示∶管状腺瘤,部分腺体低级别上皮内瘤变(轻-中度异型增生,局部中度异型增生)。
2." 乙状结肠" 示∶锯齿状腺瘤。

检测报告
肠镜报告

病理报告
赵先生患有痔疮20年余,去年年底有便秘症状,大便较干硬,偶有便血,多是滴血、喷血、大便表面附血。赵先生感觉便血情况较为严重便到医院肛肠科就诊。医生给赵先生做了肛门指检,无发现异常;肛门镜检查见齿状线上粘膜轻偏中度隆起,肛隐窝表面充血明显。医生进一步安排赵先生做粪便DNA检测。
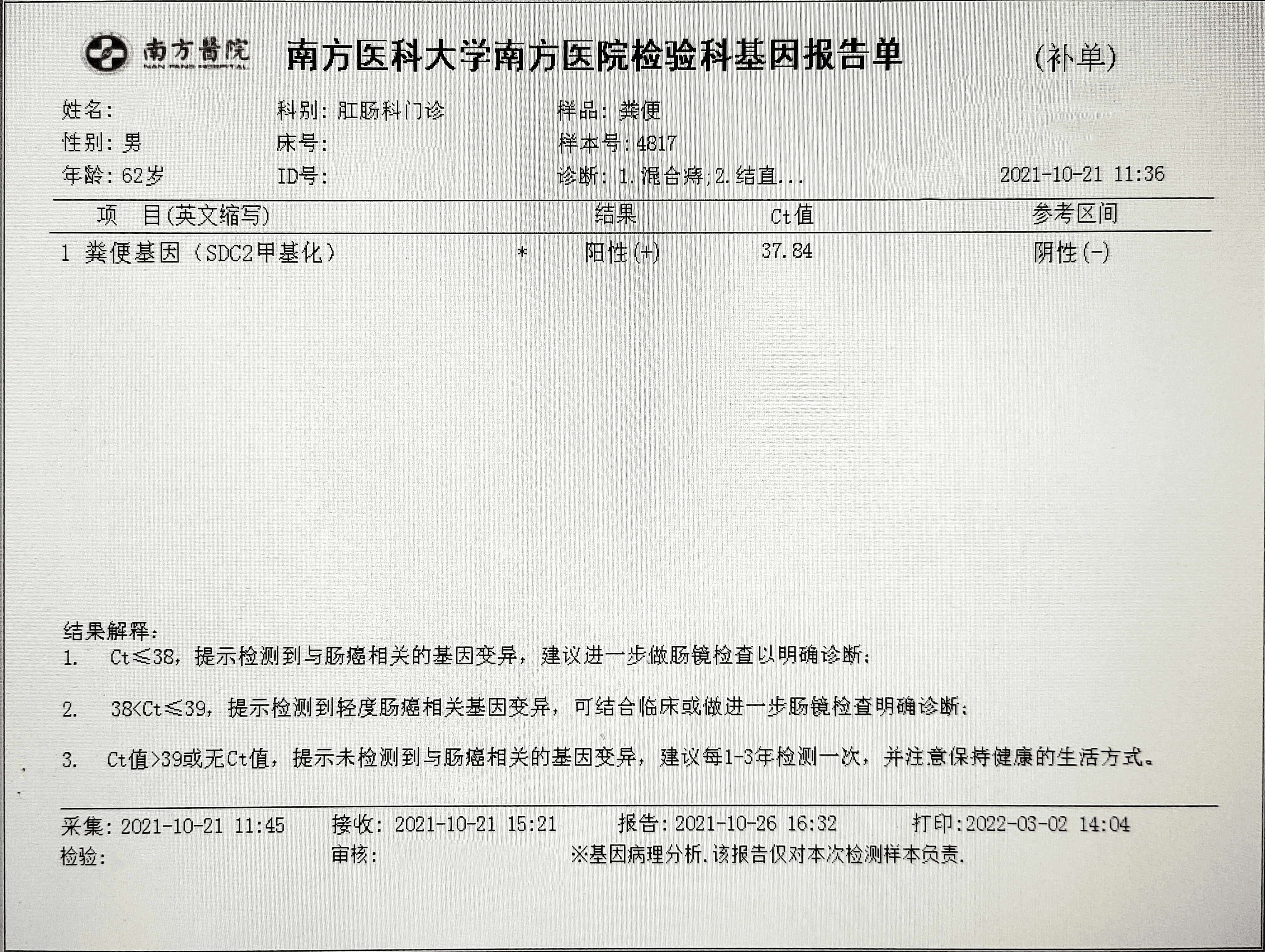
检测时间:2021年10月21日结果:阳性(+);CT值:37.84
所见:距肛缘18cm乙状结肠处发现一息肉,山田分型∶Ⅲ型∶有亚蒂,直径约8mm,息肉表面光滑。距肛缘10cm直肠处发现一息肉,山田分型∶I型∶呈丘状,直径约3mm,息肉表面光滑。
诊断:结肠多发息肉
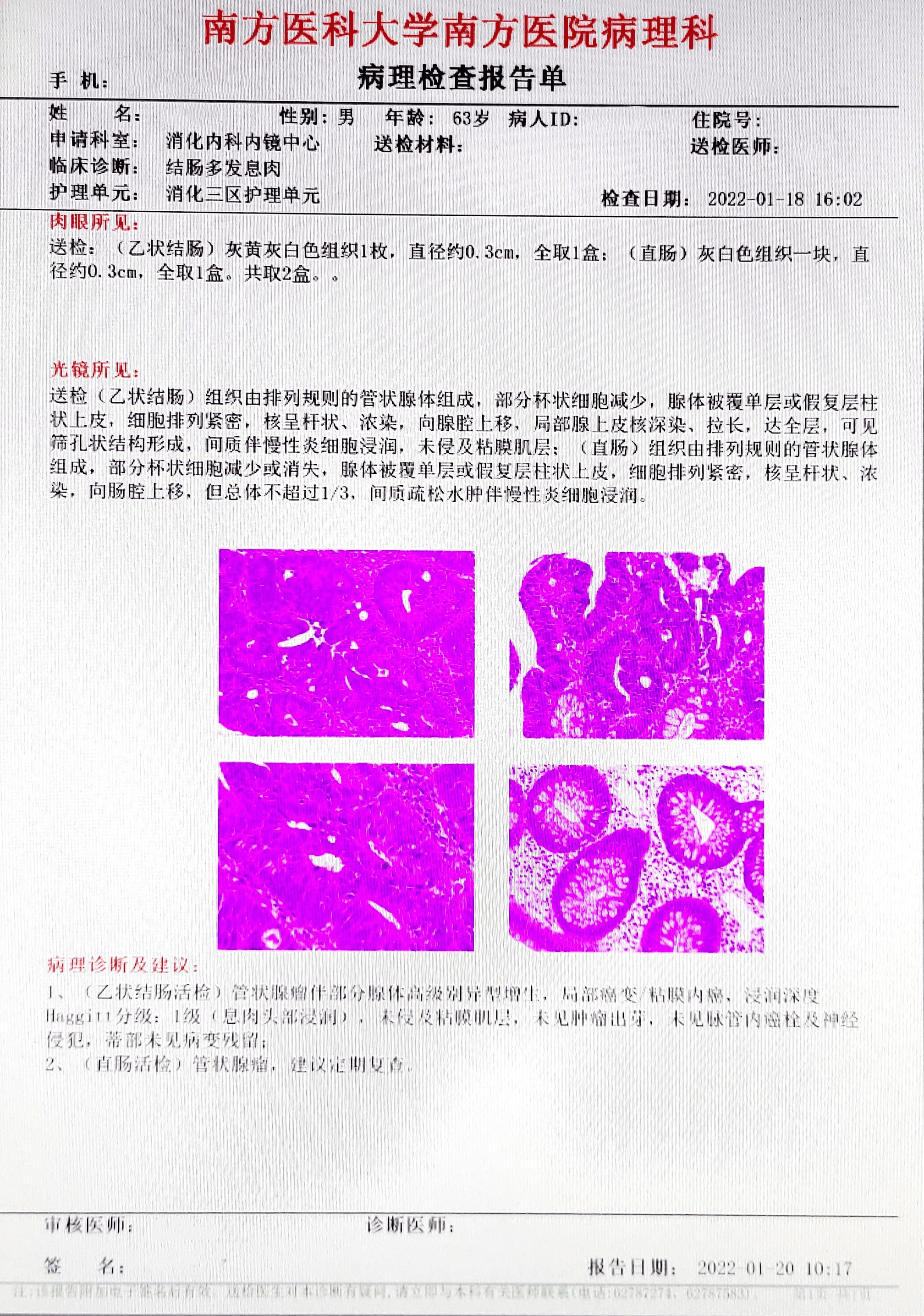
1、(乙状结肠活检)管状腺瘤伴部分腺体高级别异型增生,局部癌变/粘膜内癌,浸润深度Haggitt分级∶1级(息肉头部浸润),未侵及粘膜肌层,未见肿瘤出芽,未见脉管内癌栓及神竖侵犯,蒂部未见病变残留;
2、(直肠活检)管状腺瘤,建议定期复查。
检测报告

肠镜报告
病理报告
林女士体型中等,生活规律,饮食正常,无长期久坐习惯。在今年的2月中旬,林女士到体检中心做健康查体,自述于1月前无明显诱因出现大便次数增多,大约2-3次/天,每次大便量少,大便变细,伴有排便不尽感,偶有便血等症状。体检中心医生随即让林女士做了粪便DNA检测,结果为阳性。随后,在医院做肠镜检查。
检测时间:2022年1月4日结果:阳性(+);CT值:34.49
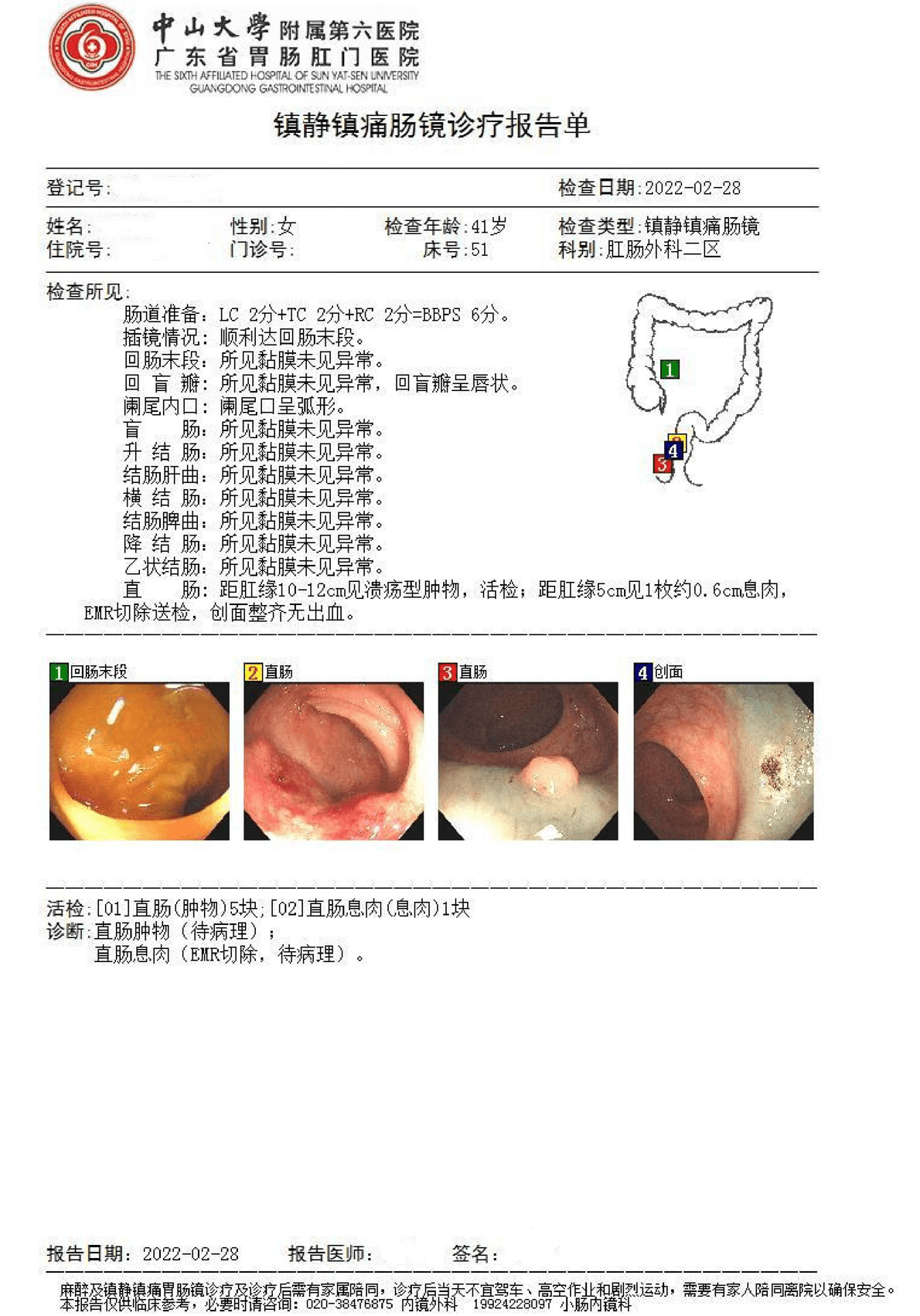
所见:直肠:距肛缘10-12cm见溃疡型肿物,活检;距肛缘5cm见1枚约0.6cm息肉,EMR切除送检,创面整齐无出血。
诊断∶直肠肿物(待病理);直肠息肉(EMR切除,待病理)。
1.(直肠)黏膜内癌,请结合影像学浸润深度综合考虑。
2.(直肠息肉)管状腺瘤。

检测报告
肠镜报告

病理报告
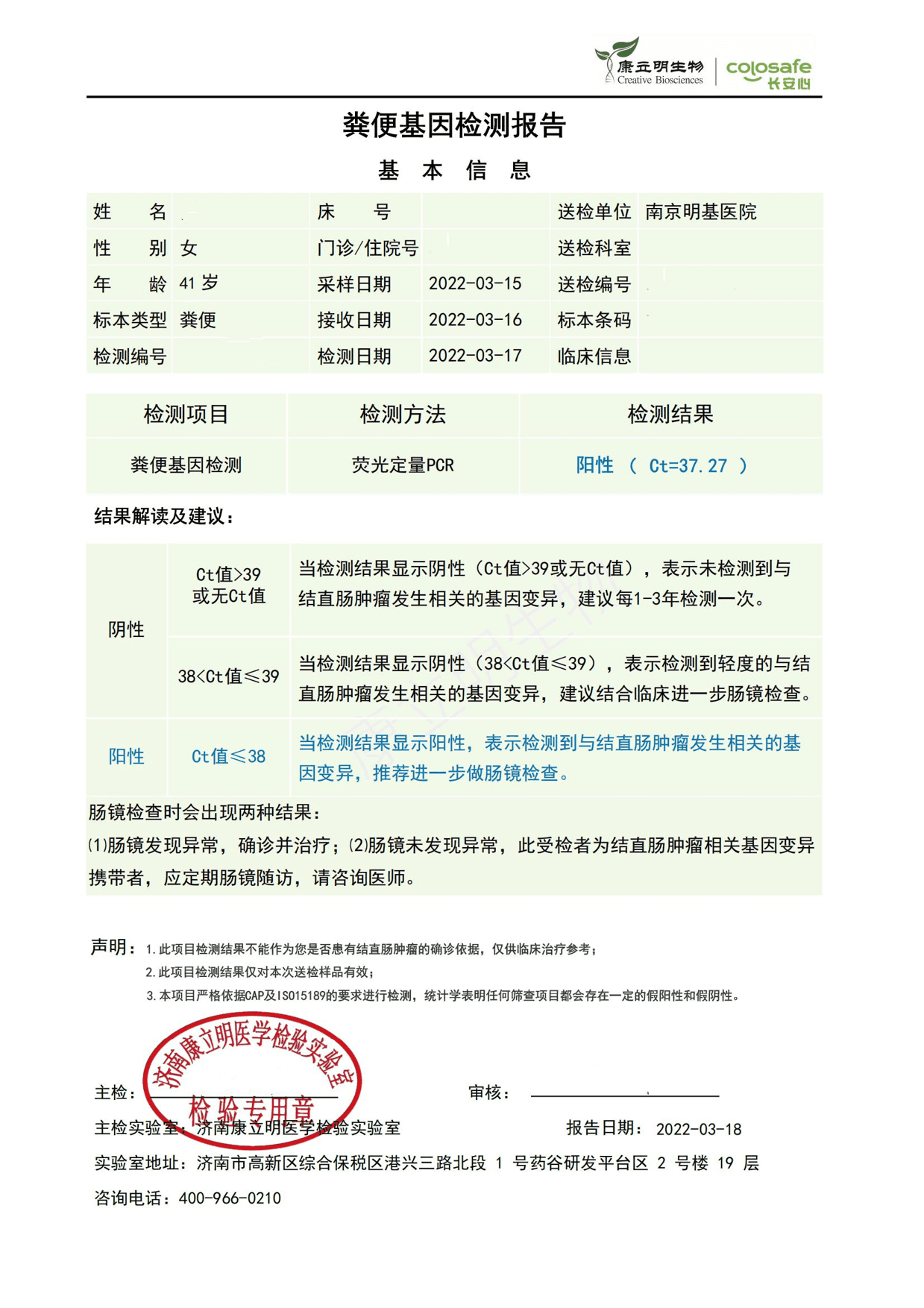
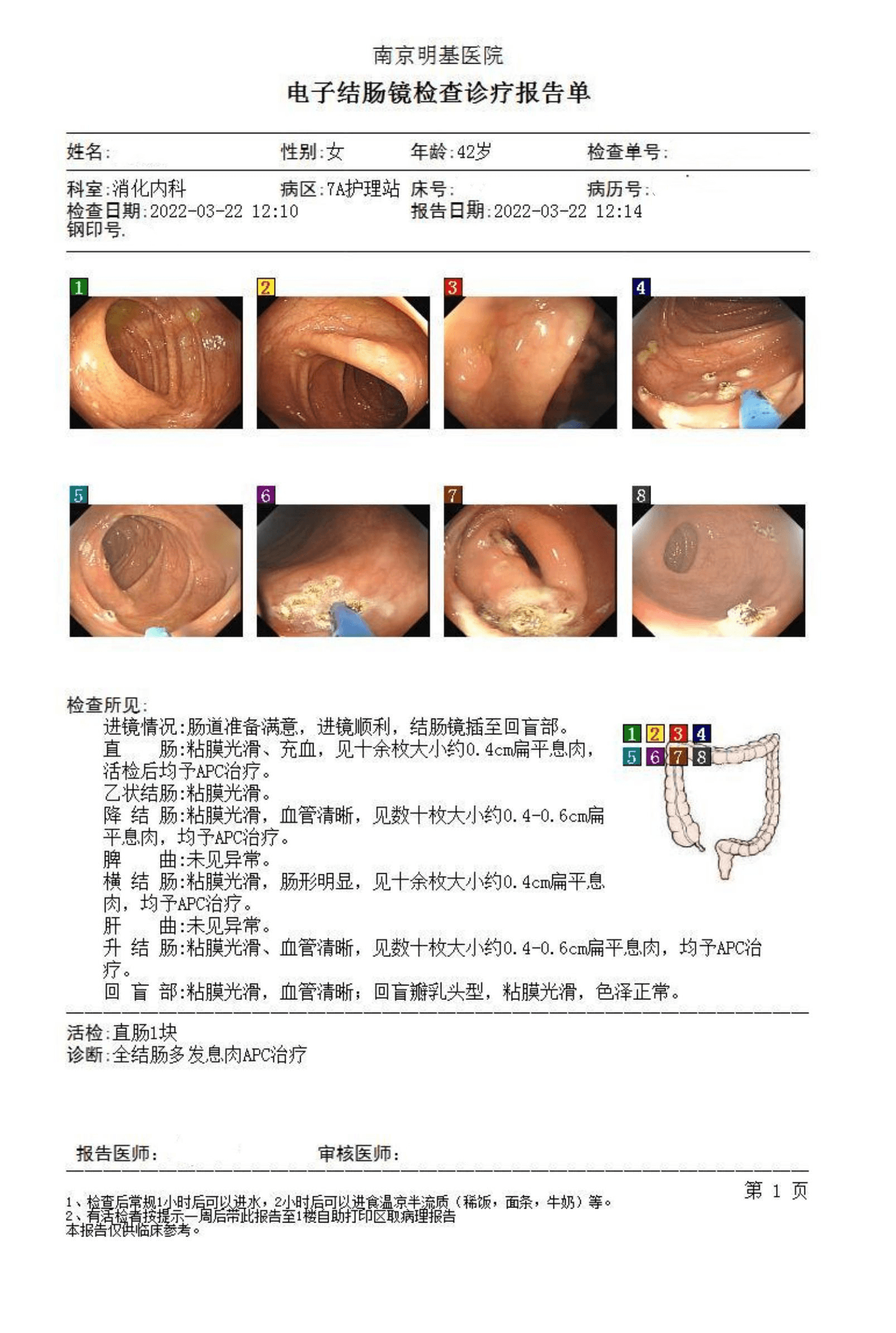
商女士日常比较注重自身健康,一直以来都没有感觉到肠道不适。在2019年体检中偶然发现患有结肠多发性肠息肉,当时在肠镜检查中发现了十多枚0.5-0.7cm的息肉;医生也给商女士做了内镜钳除,病理显示为结肠黏膜慢性炎伴管状腺瘤形成。本月中,商女士到院复诊时,医生让她检查了便潜血以及粪便DNA检测;便潜血显示【阴性】,但粪便DNA检测结果是【阳性】。医生随即让商女士做进一步肠镜检查。
检测时间:2022年3月22日结果:阳性(+);CT值:37.27
所见:直肠∶见十余枚大小约0.4cm扁平息肉。 降结肠∶见数十枚大小约0.4-0.6cm扁平息肉。 横结肠∶见十余枚大小约0.4cm扁平息肉。
升结肠∶见数十枚大小约0.4-0.6cm扁平息肉,均予APC治疗。
诊断:全结肠多发息肉,APC治疗。
诊断:"直肠"管状腺瘤,部分腺体低级别上皮内瘤变。
检测报告
肠镜报告

病理报告
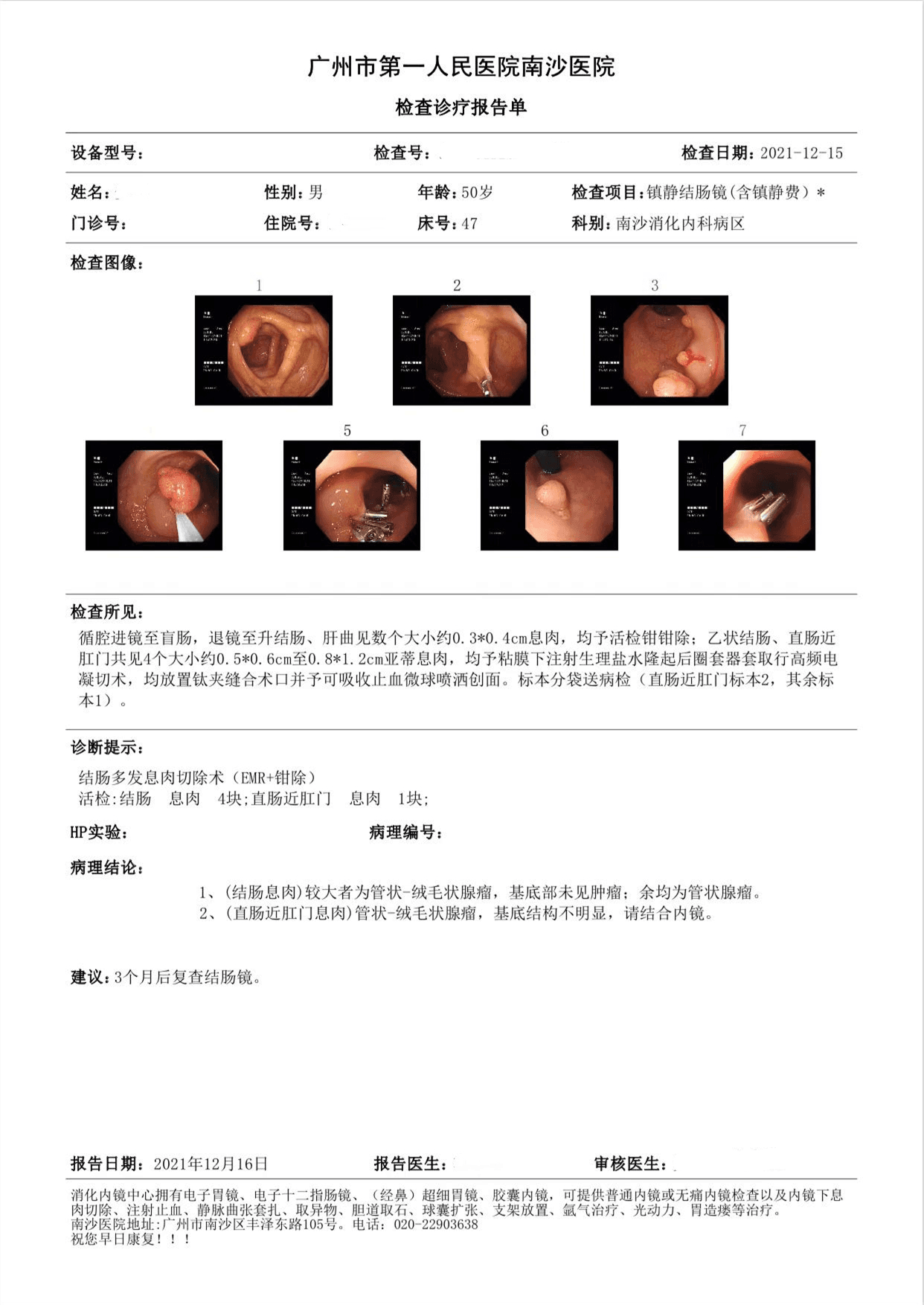
安先生从事餐饮行业多年,经常饮酒,红白兼有,饮食嗜辛辣,偏爱肉食。另外安先生长期作息不定,经常黑白颠倒,且吸烟三十余年,1包/天。几年前在健康体检中查出了高血脂、脂肪肝;日常久坐,每周运动少于2次。安先生自觉身体无异常不适,所以一直也没有再次做检查。近期安先生在家属多次劝说陪同下前去医院做体检,在亚太结直肠癌筛查评分中评定为高危人群,因此体检中心为安先生加强了肠道方面的健康筛查。
粪便潜血试验:便潜血阴性;肿瘤指标CEA等:CEA阴性。
检测时间:2021年10月27日结果:阳性(+);CT值:36.68
所见:循腔进镜至盲肠,退镜至升结肠、肝曲见数个大小约0.3*0.4cm息肉,均予活检钳钳除;乙状结肠、直肠近肛门共见4个大小约0.5*0.6cm至0.8*1.2cm亚蒂息肉,均行高频电凝切术。诊断:结肠多发息肉切除术(EMR+钳除)
1、(结肠息肉)较大者为管状-绒毛状腺瘤,基底部未见肿瘤;余均为管状腺瘤。
2、(直肠近肛门息肉)管状-绒毛状腺瘤,基底结构不明显,请结合内镜。

检测报告
肠镜报告

病理报告
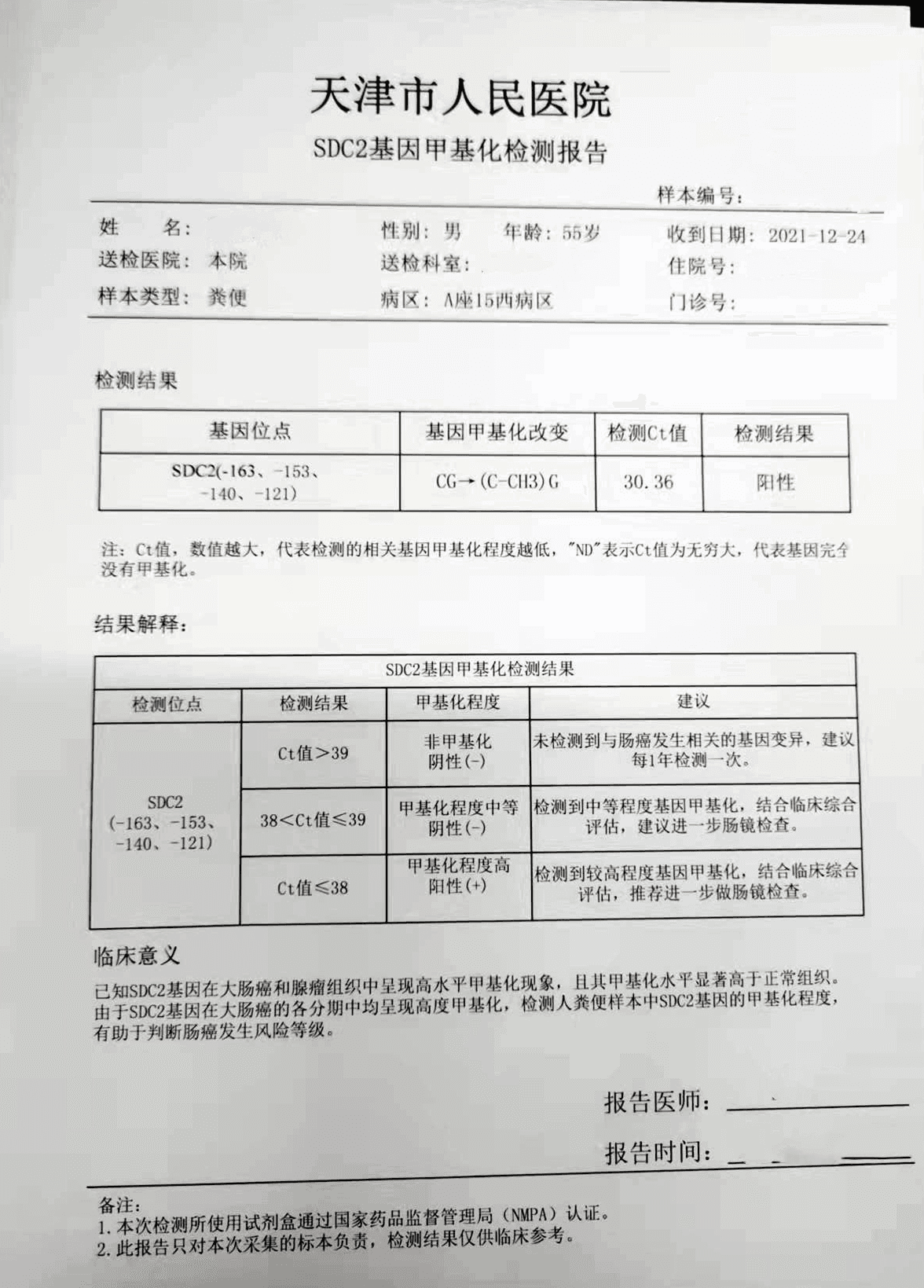
2021年年底,蔡先生无明显诱因出现便血情况,肛门疼痛,平时大便3-4次/天,伴有肛门坠胀、排便不尽感。肠道不适持续了一个多月,就诊前一周不适感加重。蔡先生在家属陪同下到医院就诊,医生安排蔡先生做粪便DNA检测,结果是【阳性】。随即开单让蔡先生预约做肠镜。
检测时间:2021年12月24日结果:阳性(+);CT值:30.36
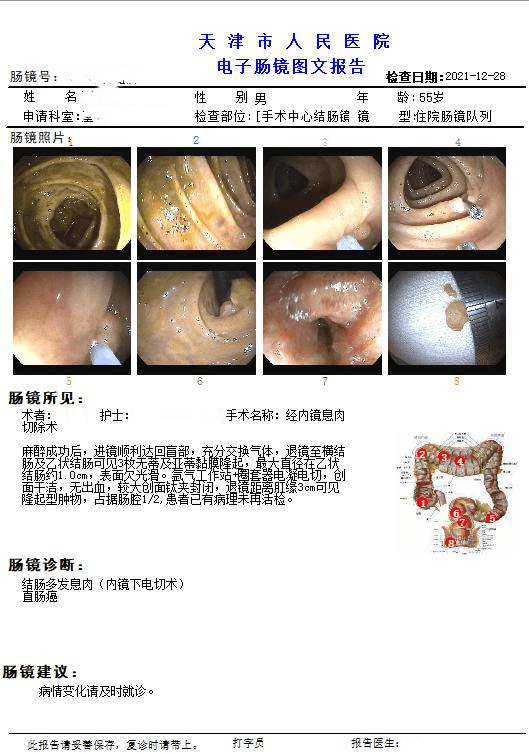
退镜至横结肠及乙状结肠可见3枚无蒂及亚蒂黏膜隆起,最大直径在乙状结肠约1.0cm,表面欠光滑。退镜距离肛缘3cm可见隆起型肿物,占据肠腔1/2。
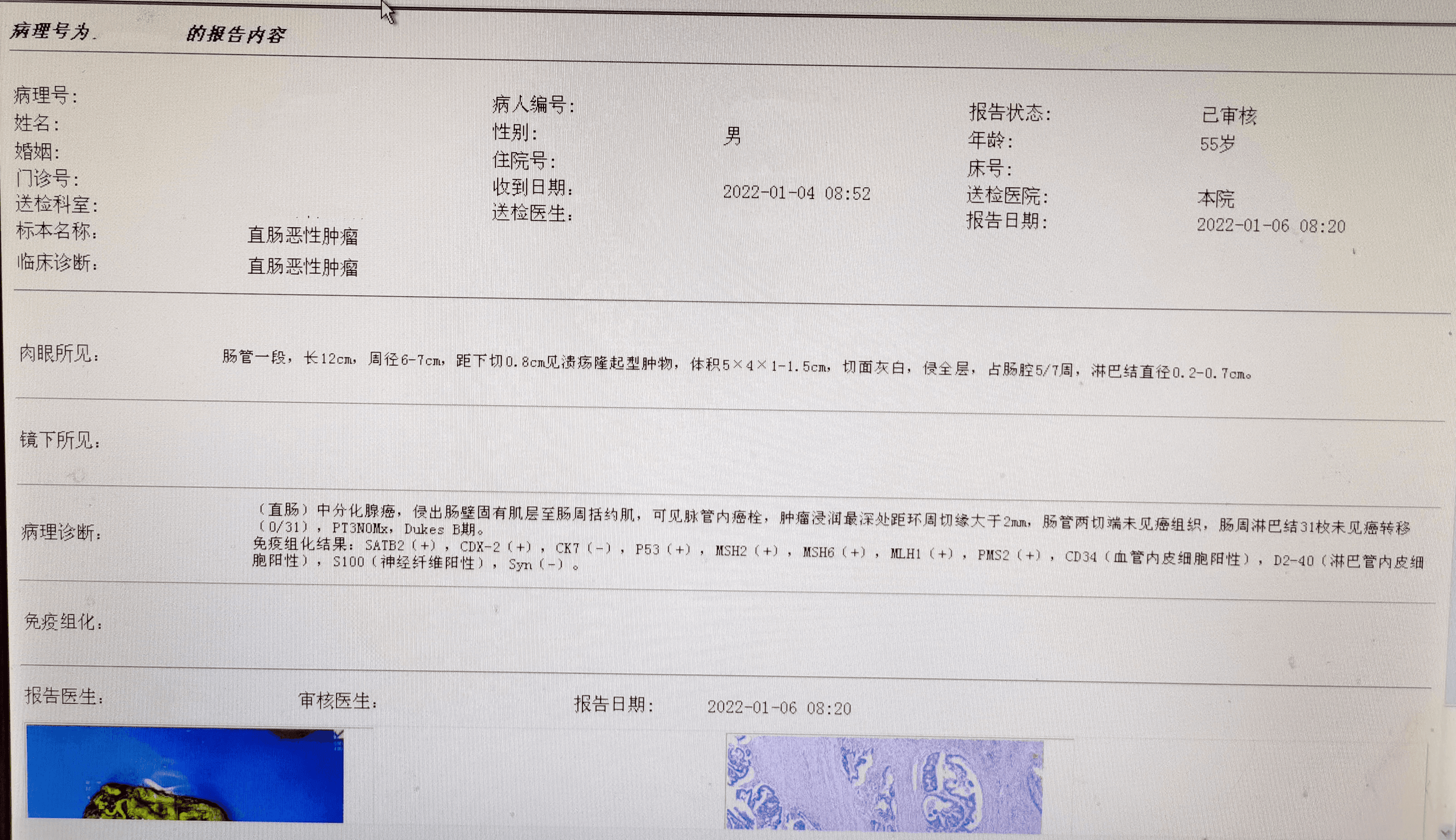
所见:肠管一段,长12cm,周径6-7cm,距下切0.8cm见溃疡隆起型肿物,体积5X4X1-1.5cm,切面灰白,侵全层,占肠腔5/7周,淋巴结直径0.2-0.7cm。
诊断:(直肠)中分化腺癌,侵出肠壁固有肌层至肠周括约肌,可见脉管内癌栓,肿瘤漫润最深处距环周切缘大于2mm,肠管两切端未见癌组织,肠周淋巴结31枚未见癌转移(0/31),PT3NOMx,Dukes
B期。
检测报告
肠镜报告
病理报告
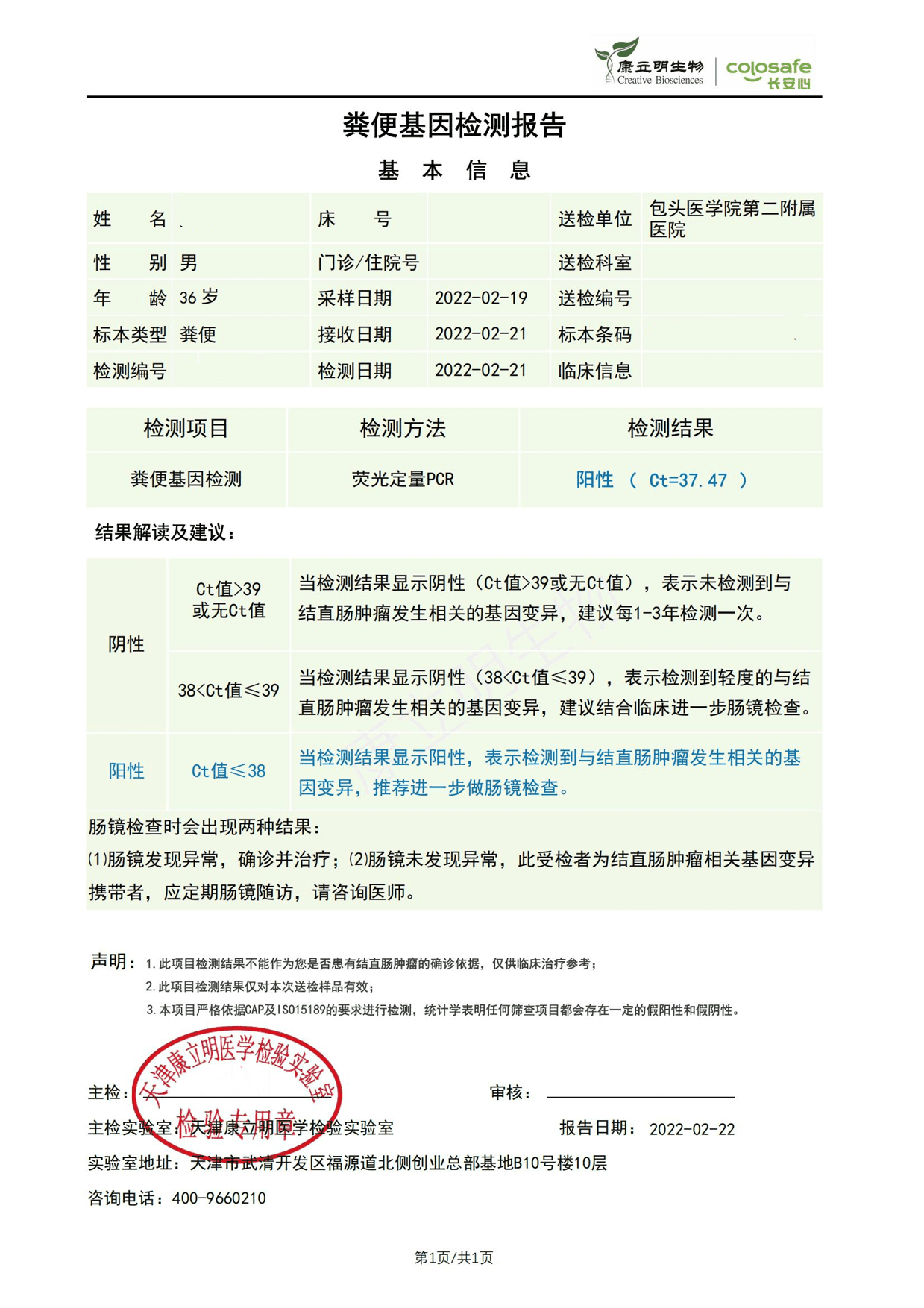
邢先生工作中应酬较多,经常会抽烟喝酒,日常饮食比较油腻,无家族史,自觉无明显不适的症状。今年年后邢先生自行到体检中心进行健康查体时发现贫血;体检科医生结合邢先生的生活习惯,让他做了粪便DNA检测,结果阳性。医生随即为邢先生安排到消化科做进一步检查。
检测时间:2022年2月21日结果:阳性(+);CT值:37.47
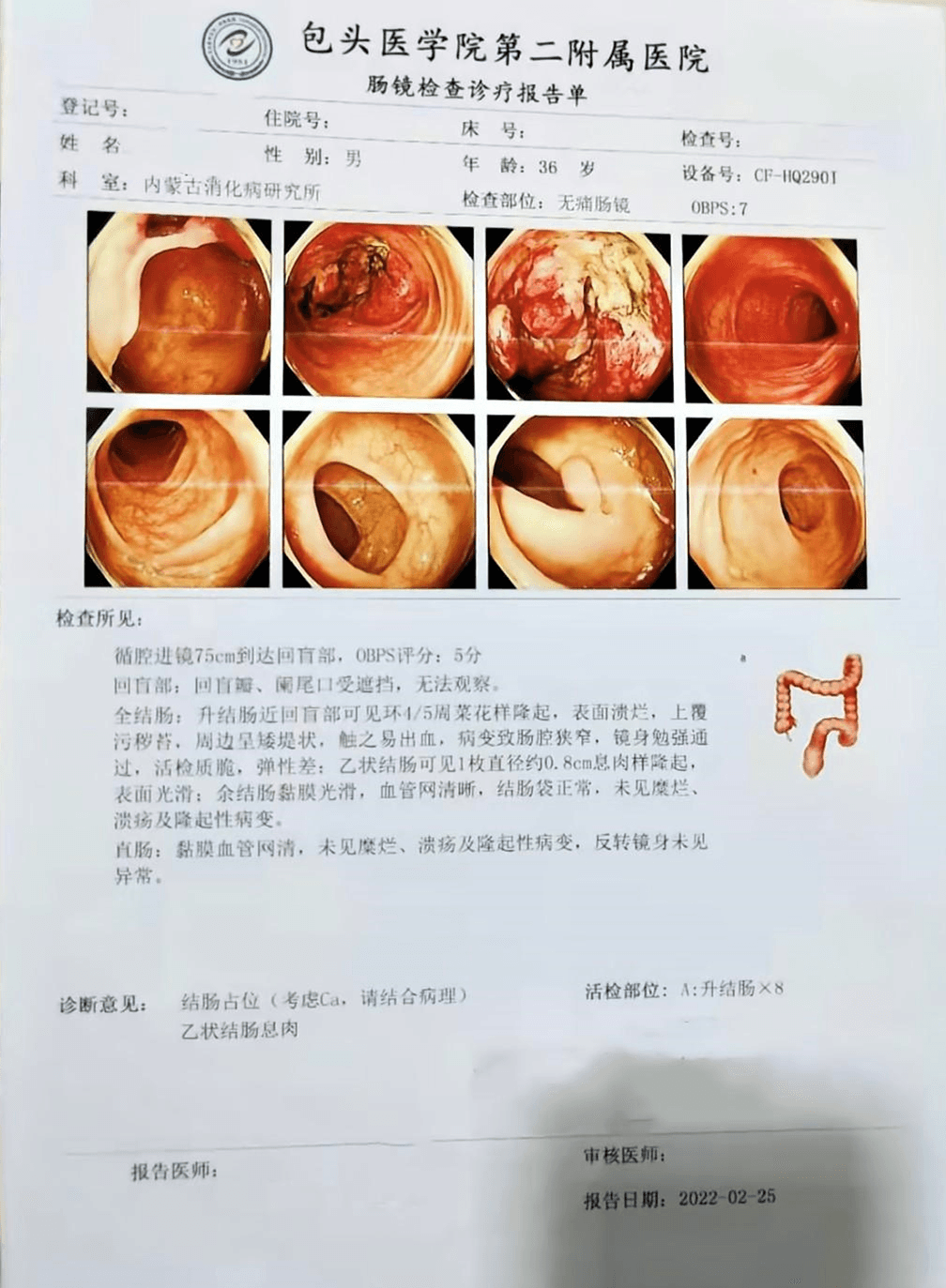
所见:全结肠∶升结肠近回盲部可见环4/5周菜花样隆起,表面溃烂,上覆污秽苔,周边呈矮堤状,触之易出血,病变致肠腔狭窄,镜身勉强通过,活检质脆,弹性差;
乙状结肠:可见1枚直径约0.8cm息肉样隆起,表面光滑。
诊断:结肠占位(考虑Ca,请结合病理);乙状结肠息肉
诊断:(升结肠)考虑为腺癌(中分化)。
检测报告
肠镜报告
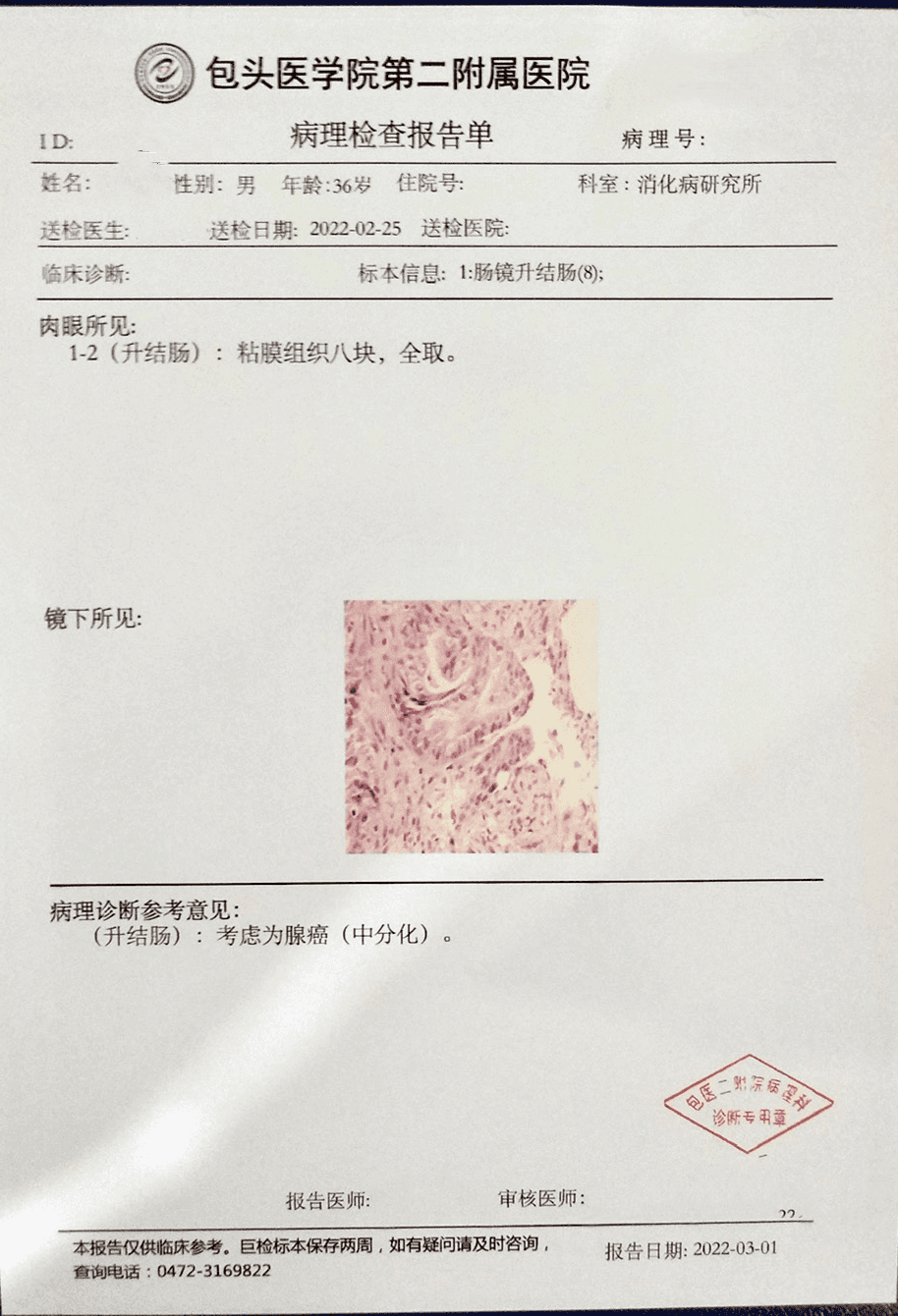
病理报告
今年31岁黎先生,是一位公司职工,长期有吃腌制类食品,作息时间也不是很规律。早在1年多前,黎先生就发现如厕后擦过的手纸上时常沾有少量鲜血。起初以为是痔疮,于是改吃清淡的食物,自行购买外用药回家,用了几天,症状有所缓解,但常有反复,老是断不了根。从上月开始,黎先生便血症状加重,大便带有较多粘液,且有轻微腹痛感。黎先生见状到医院就诊,肛门指检(一),粪便DNA检测检测结果阳性。
检测时间:2022年3月16日结果:阳性(+);CT值:36.21
肠镜插镜至距肛缘约3-4cm见占位性病变,呈不规则环周生长,致管腔狭窄,镜先端无法通过,活检5块,质脆。
诊断:(直肠肿物组织)癌,符合粘液癌伴印戒细胞癌成分。
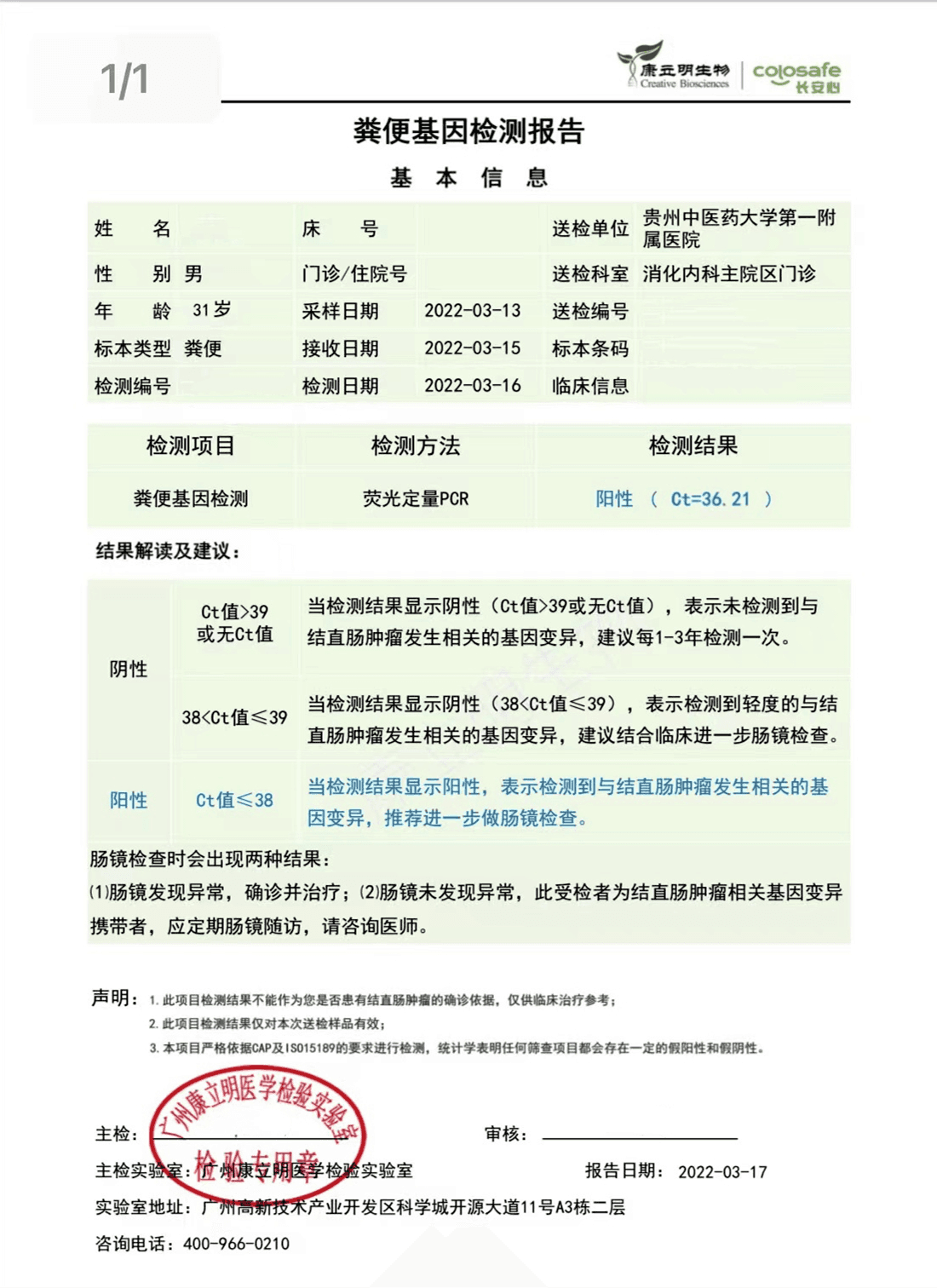
检测报告
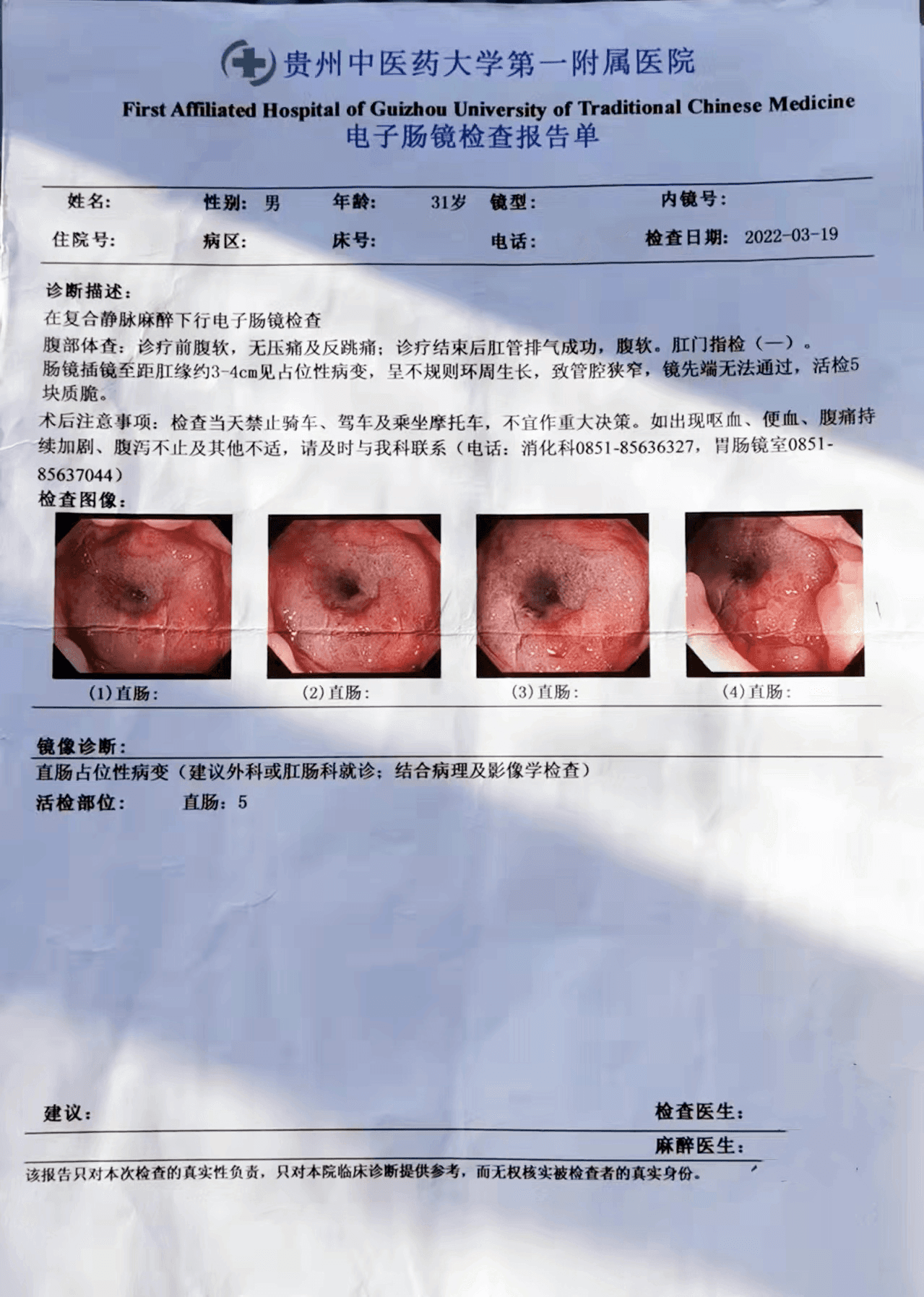
肠镜报告

病理报告
郑先生有哮喘和高血压病史,每遇冷空气时容易发作咳嗽、咳痰。患者就诊2月前无明显诱因出现大便时手纸带血,色鲜红,量时多时少,曾用多种“痔疮膏”治疗,效果欠佳后到医院要求行痔疮手术治疗。医生建议暂缓痔疮手术,先做肠镜检查,但郑先生对于肠镜非常抗拒,医生便向郑先生推荐进行粪便DNA检测,结果为阳性,医生经多次与患者及其家属沟通,郑先生最终同意了进行肠镜检查。
检测时间:2021年 3月30日结果:阳性(+);CT值:34.01
所见:距肛缘约50cm降结肠可见1
枚直径约0.8cm息肉样隆起;距肛缘约18cm-15cm乙状结肠远端可见溃疡型肿物,占肠腔约1/3周,肿物周边增生隆起;直肠近端、中段可见散在4枚直径约0.2cm-0.3cm息肉样隆起,分别予以电凝治疗;创面均无出血、无穿孔。降结肠切除息肉样肿物回收送病理检查。
诊断∶
1.直肠多发息肉; 2.乙状结肠肿物; 3.降结肠息肉; 4.慢性结肠炎;
诊断:(直乙交界处)绒毛管状腺瘤,局灶高级别腺上皮内瘤变。

检测报告
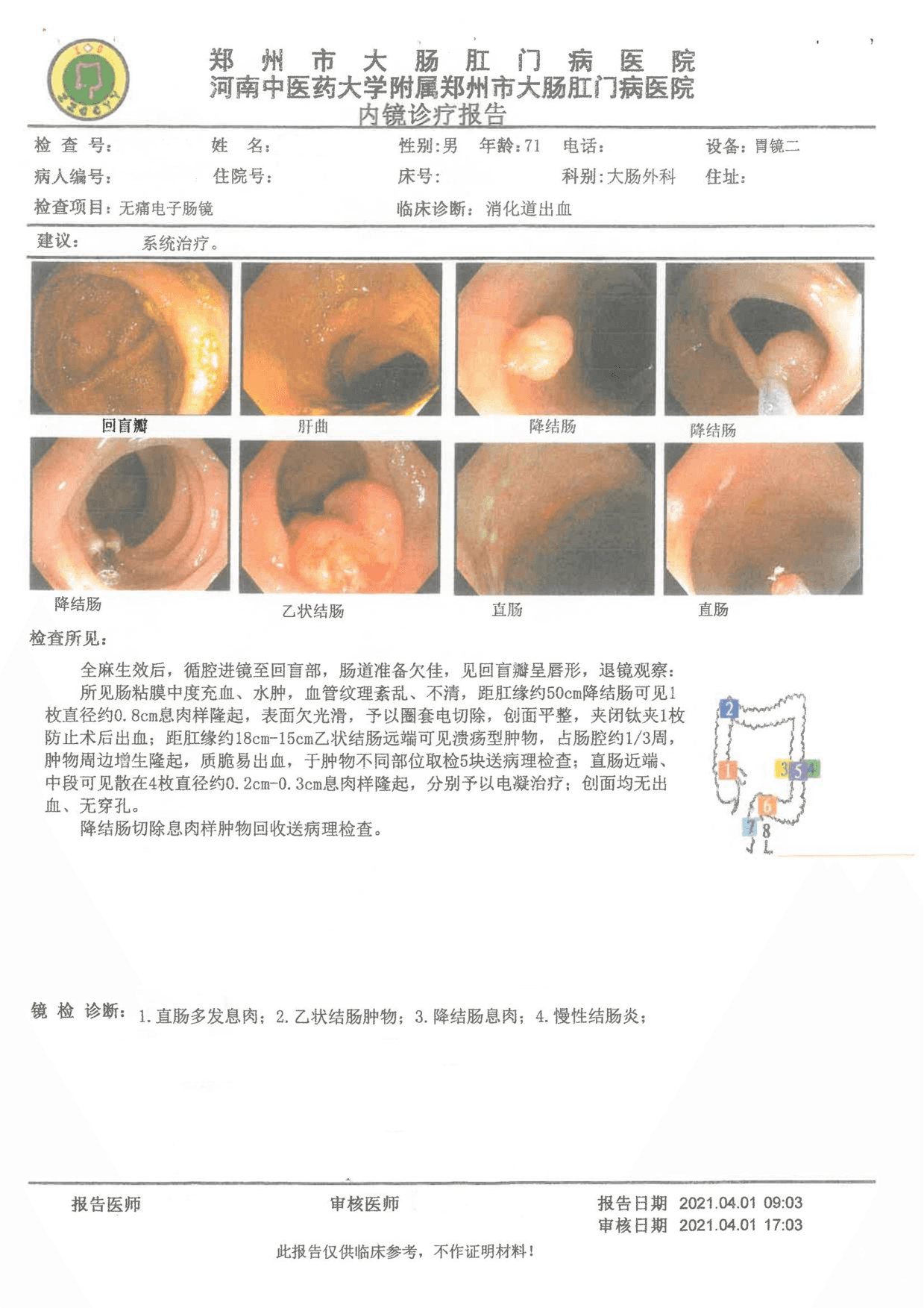
肠镜报告

病理报告
杨女士2022年3月在医院体检科做健康查体,检测项目中包括了粪便DNA检测,报告结果显示为阳性。此前杨女士身体无任何不适,无抽烟喝酒习惯,日常生活习惯良好,无家族史。体检科医生随后安排杨女士转消化内科进一步做肠镜检查。
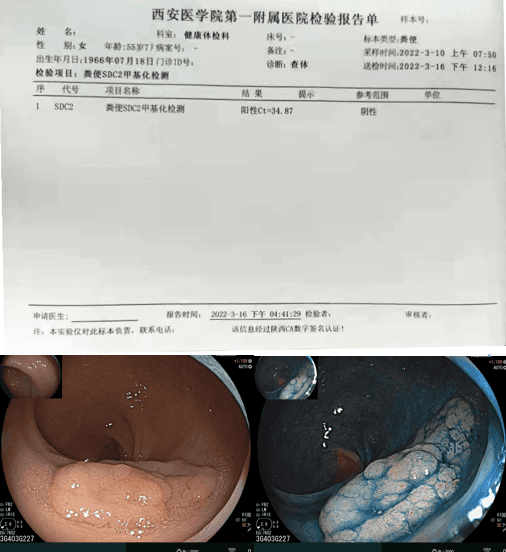
检测时间:2022年3月16日结果:阳性(+);CT值:34.87
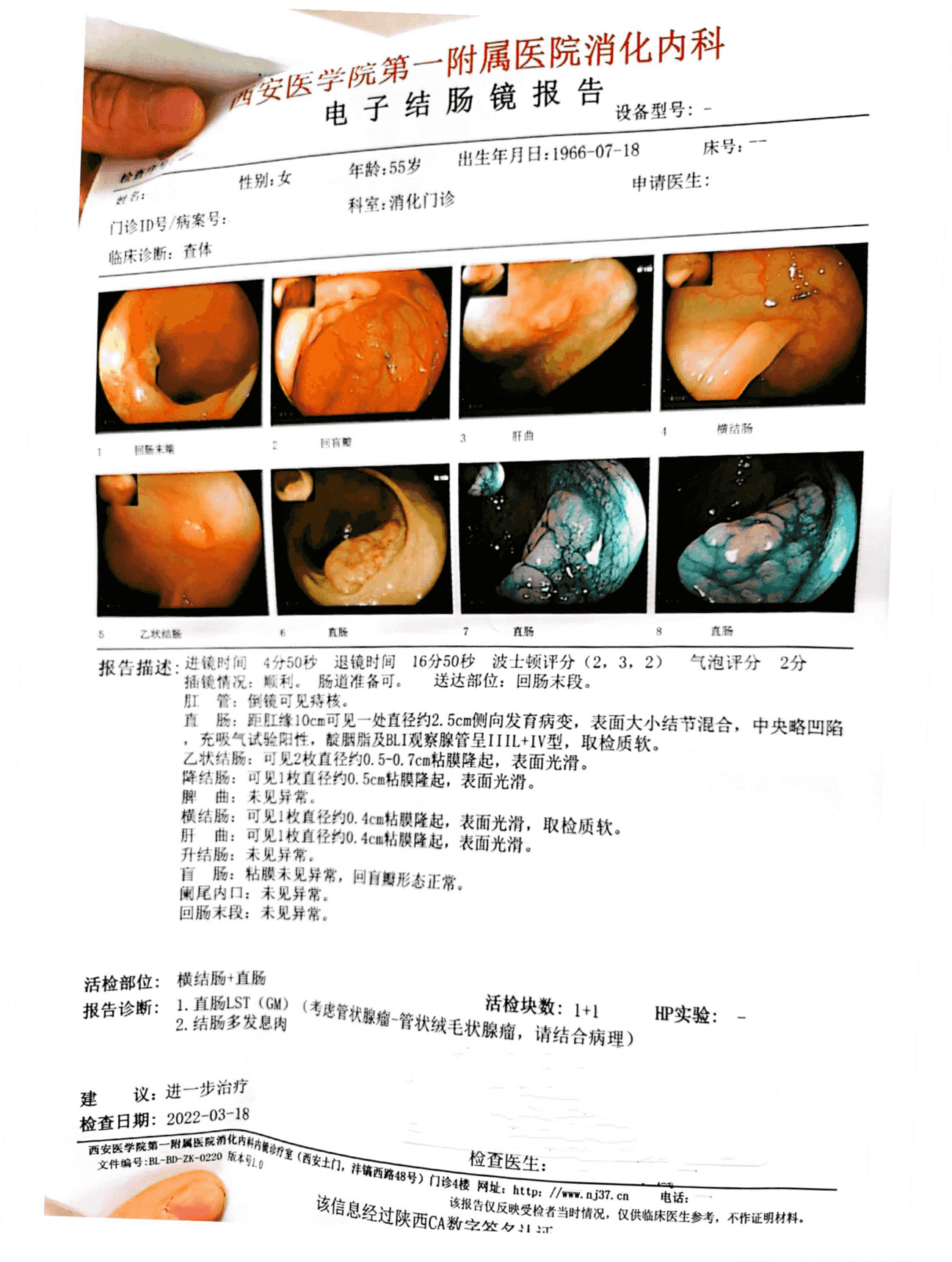
所见:直肠距肛缘10cm可见一处直径约2.5cm侧向发育病变,表面大小结节混合,中央略凹陷,靛胭脂及BLI观察腺管呈IIIL+IV型。乙状结肠∶可见2枚直径约0.5-0.7cm粘膜隆起,表面光滑。降结肠∶可见1枚直径约0.5cm粘膜隆起。横结肠∶可见1枚直径约0.4cm粘膜隆起。肝曲∶可见1枚直径约0.4cm粘膜隆起。
诊断:1、直肠LST(GM)(考虑管状腺瘤-管状绒毛状腺瘤,请结合病理)
2、结肠多发息肉
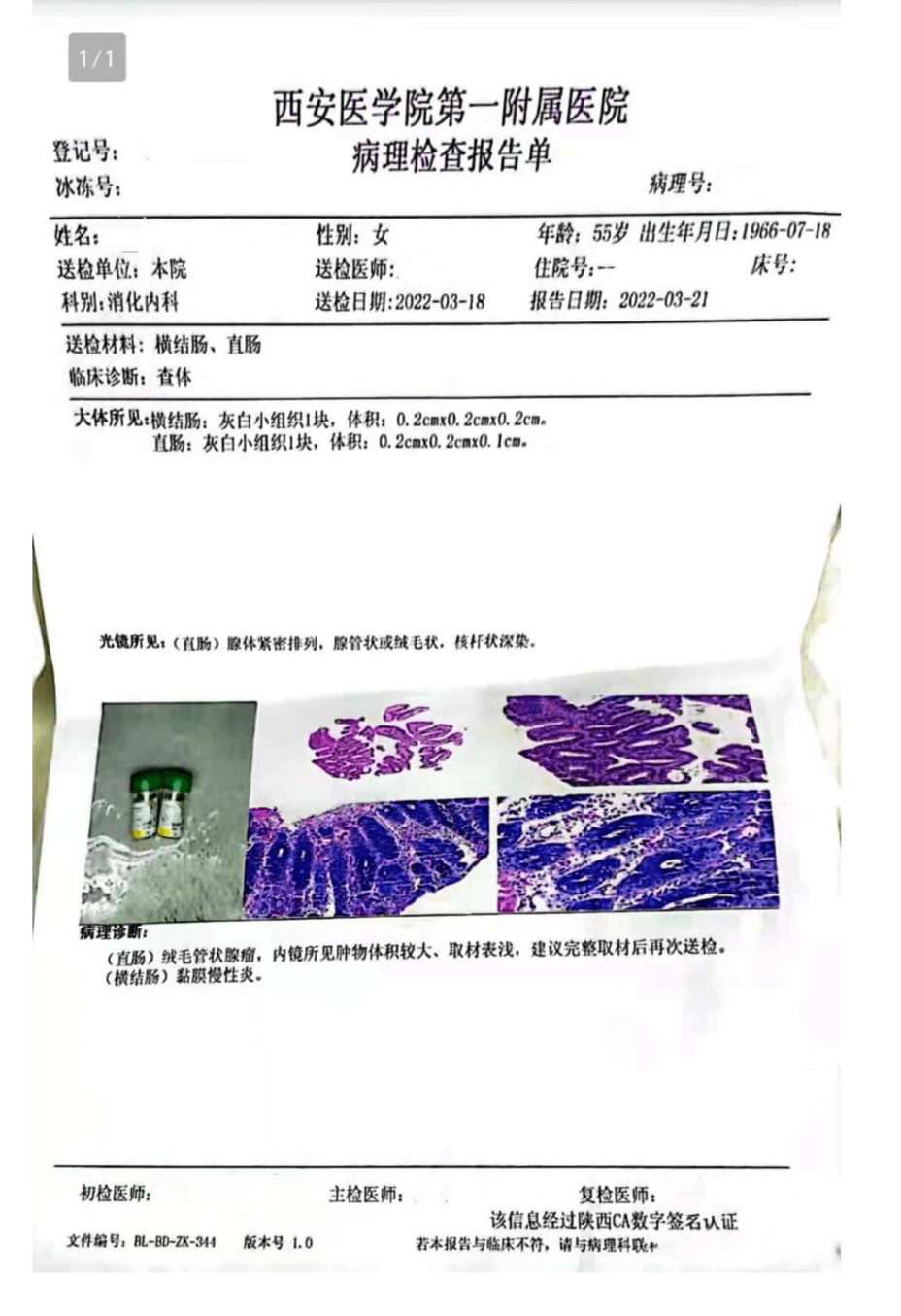
(直肠)绒毛管状腺瘤
检测报告
肠镜报告
病理报告
闵先生是一名退休职工,日常比较注重健康养生。2022年3月初到医院体检科进行体检;报告出来后各项指标都比较正常,但其中有一项粪便DNA检测 显示为阳性。闵先生当即咨询了体检科医生,说明自己平日身体无不适症状,也无家族史,但之前从来没有检查过肠镜。医生结合闵先生的综合情况还是建议他进一步做肠镜检查。
检测时间:2022年3月8日结果:阳性(+);CT值:36.87
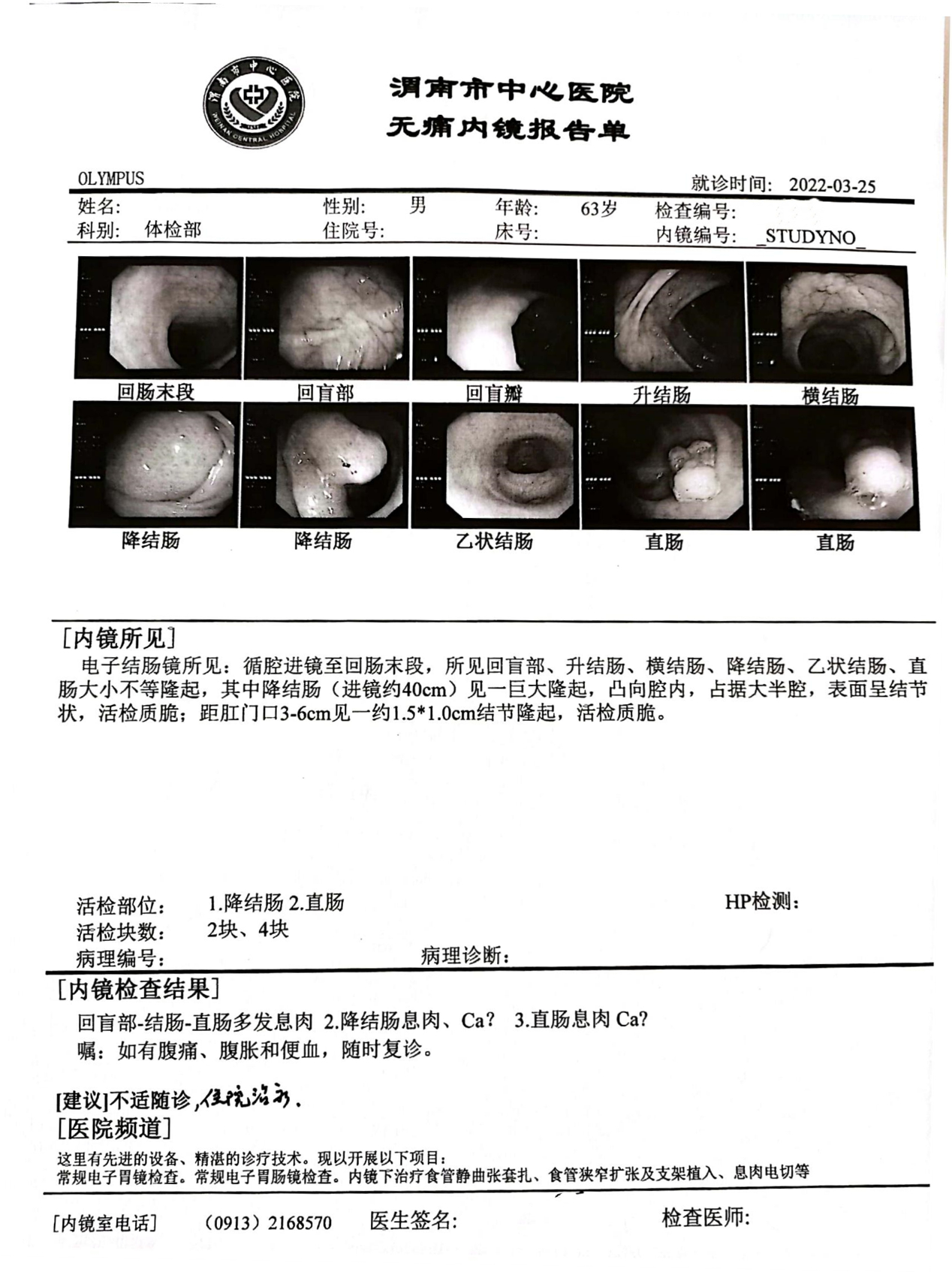
所见:循腔进镜至回肠末段,所见回盲部、升结肠、横结肠、降结肠、乙状结肠、直肠大小不等隆起,其中降结肠(进镜约40cm)见一巨大隆起,凸向腔内,占据大半腔,表面呈结节状,活检质脆;距肛门口3-6cm见一约1
.5*1.0cm结节隆起,活检质脆。
诊断∶1、回盲部-结肠-直肠多发息肉 2、降结肠息肉、Ca? 3、直肠息肉 Ca?
(降结肠)绒毛状-管状腺瘤,局灶腺体高级别上皮内瘤变,未见明确浸润证据。 (直肠)绒毛状管状腺瘤。

检测报告
肠镜报告

病理报告
黄先生,平时无太多不适,近半月有大便习惯的改变(3-4次/天),另有大便偏稀症状。黄先生在网络搜索学习了肠癌相关知识,患者希望寻求更敏感、精准的筛查方式,但由于公职工作原因,只能周末前往医院,与肠镜时间冲突。消化科主任推荐其做人类粪便DNA检测;结果阳性,CT值:28.43,考虑患者很年轻,主任安排黄先生再次检测,结果仍然为阳性(Ct=28.61)。
检测时间:2021年3月24日结果:阳性(+);CT值:28.43
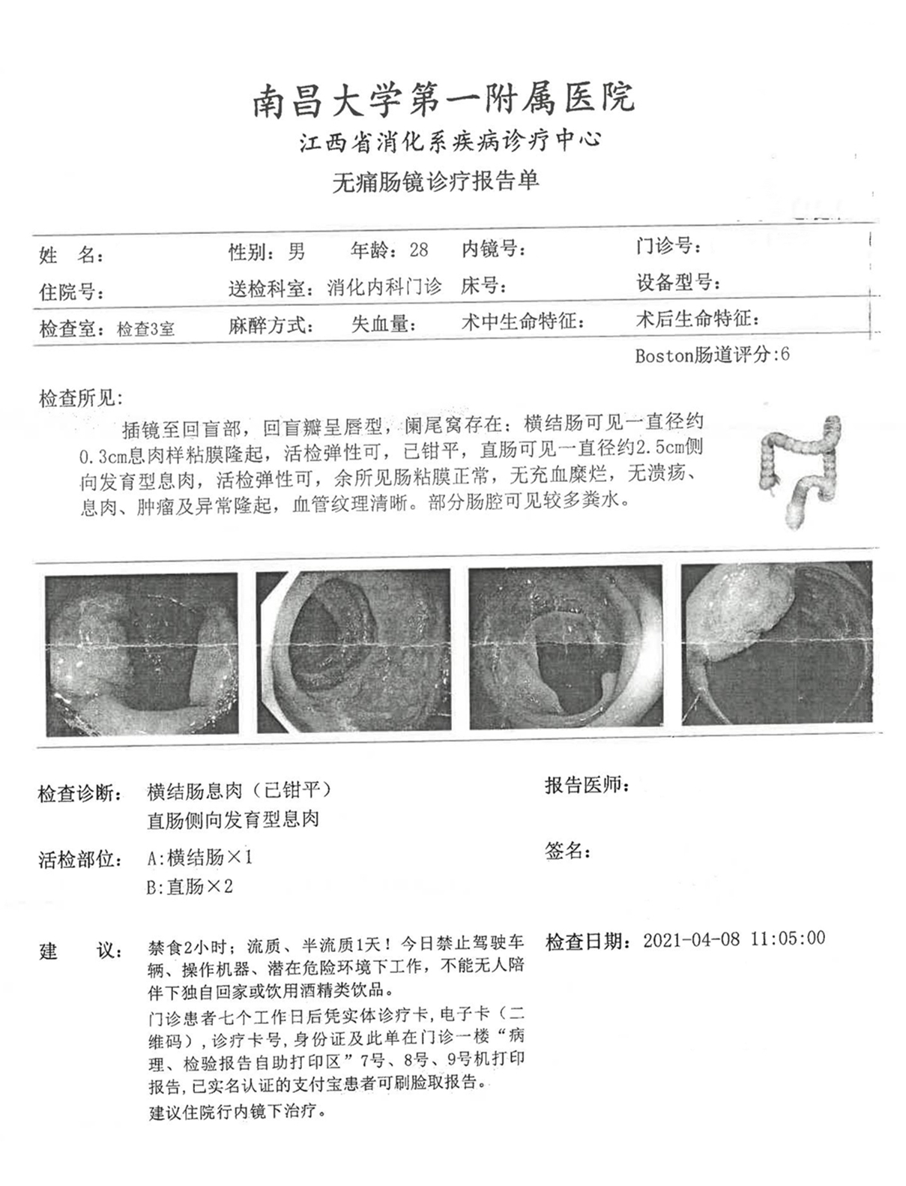
横结肠可见一直径约0.3cm息肉样粘膜隆起;直肠可见一直径约2.5cm侧向发育型息肉。
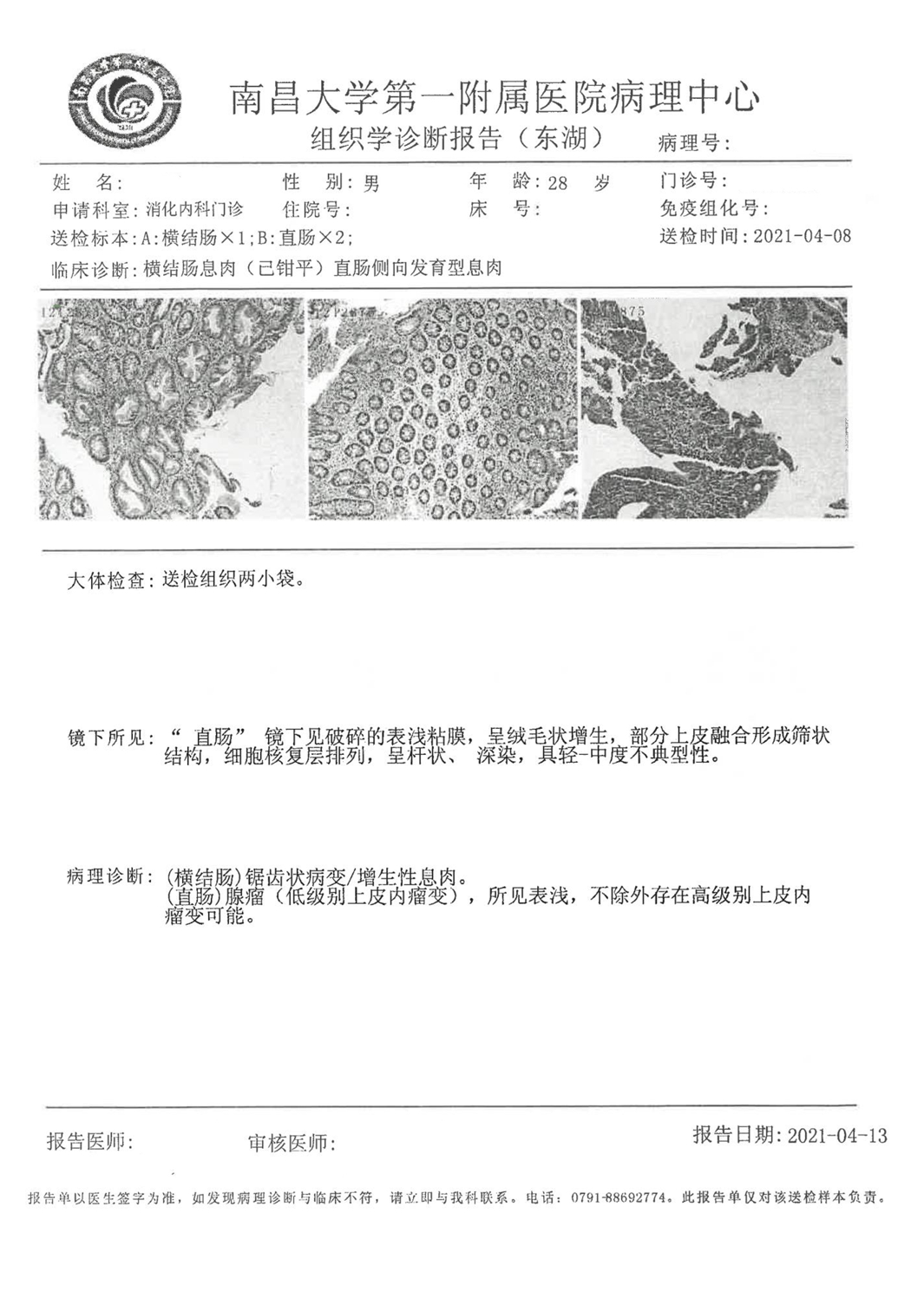
术前:横结肠锯齿状病变/增生性息肉;直肠腺瘤(低级别上皮内瘤变),所见浅表,不排除存在高级别上皮内瘤变可能。
术后:经ESD手术,将直肠肿瘤剥离切除,病理诊断为直肠绒毛状管状腺瘤伴低级别异型增生,局灶高级别异型增生,手术边切缘及基底切缘未见肿瘤残留,此可判定为早期肠癌。

检测报告
肠镜报告
病理报告
杜女士自觉平日身体无不适,只是偶尔会有轻微便血,自己网上查阅了资料,认为自己患有痔疮,但因症状不明显一直没有太在意。今年3月份,杜女士进行体检时除了做常规项目,还想顺道检查一下肠道健康,了解过后杜女士选择了粪便DNA检测。几天后,杜女士到医院取体检报告,看到阳性的结果表示非常担心,体检科医生安抚了杜女士的情绪后随即为她预约了肠镜做进一步确诊治疗。
检测时间:2022年3月24日结果:阳性(+);CT值:35.39
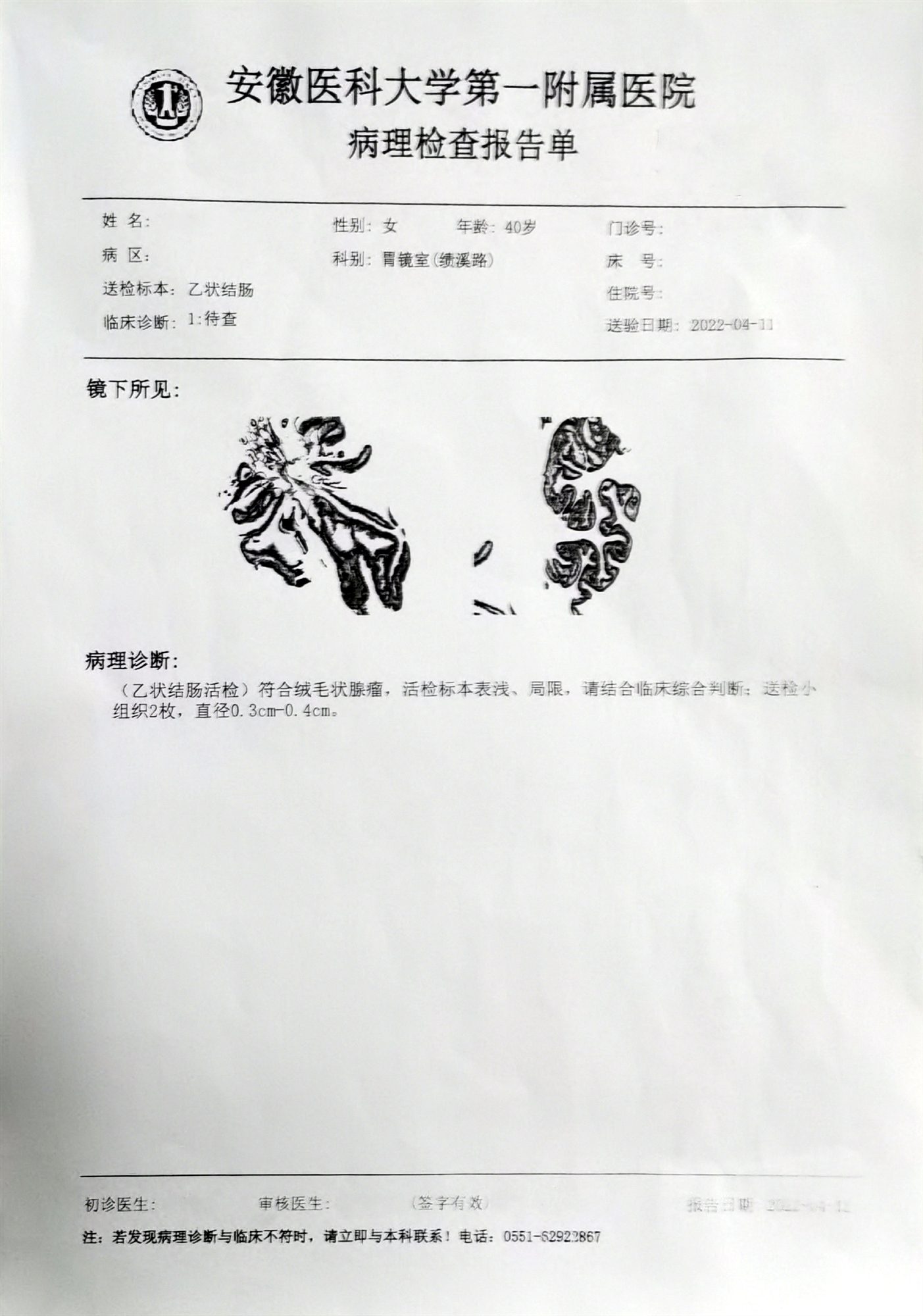
肠镜插入85cm至末端回肠约5cm,末端回肠粘膜未见明显异常。乙状结肠可见一巨大息肉,亚蒂,活检2块,质软少许渗血后自止,升结肠可见一小憩室,乙状结肠皱襞折叠明显,余所见粘膜均粘膜光滑,血管纹理清晰,未见溃疡及新生物。
(乙状结肠活检)符合绒毛状腺瘤,活检标本表浅、局限。请结合临床综合判断:送检小组织2枚,直径0. 3cm-0. 4cm。

检测报告

肠镜报告
病理报告
张先生是一名企业退休职工,参加工作以来一直有久坐习惯,多年前患有痔疮,偶尔会有便血症状,一般不需要特殊处理会自行缓解。但在就诊前几个月,张先生开始出现便秘情况,排便不时会出现黑便的情况。张先生到医院消化科看诊,说明自身的症状后,医生让他做了粪便DNA检测,结果阳性。看到结果,虽然张先生不太愿意,但医生还是坚持让张先生做肠镜检查,张先生在多番纠结下最终还是完成了检查。
检测时间:2022年2月24日结果:阳性(+);
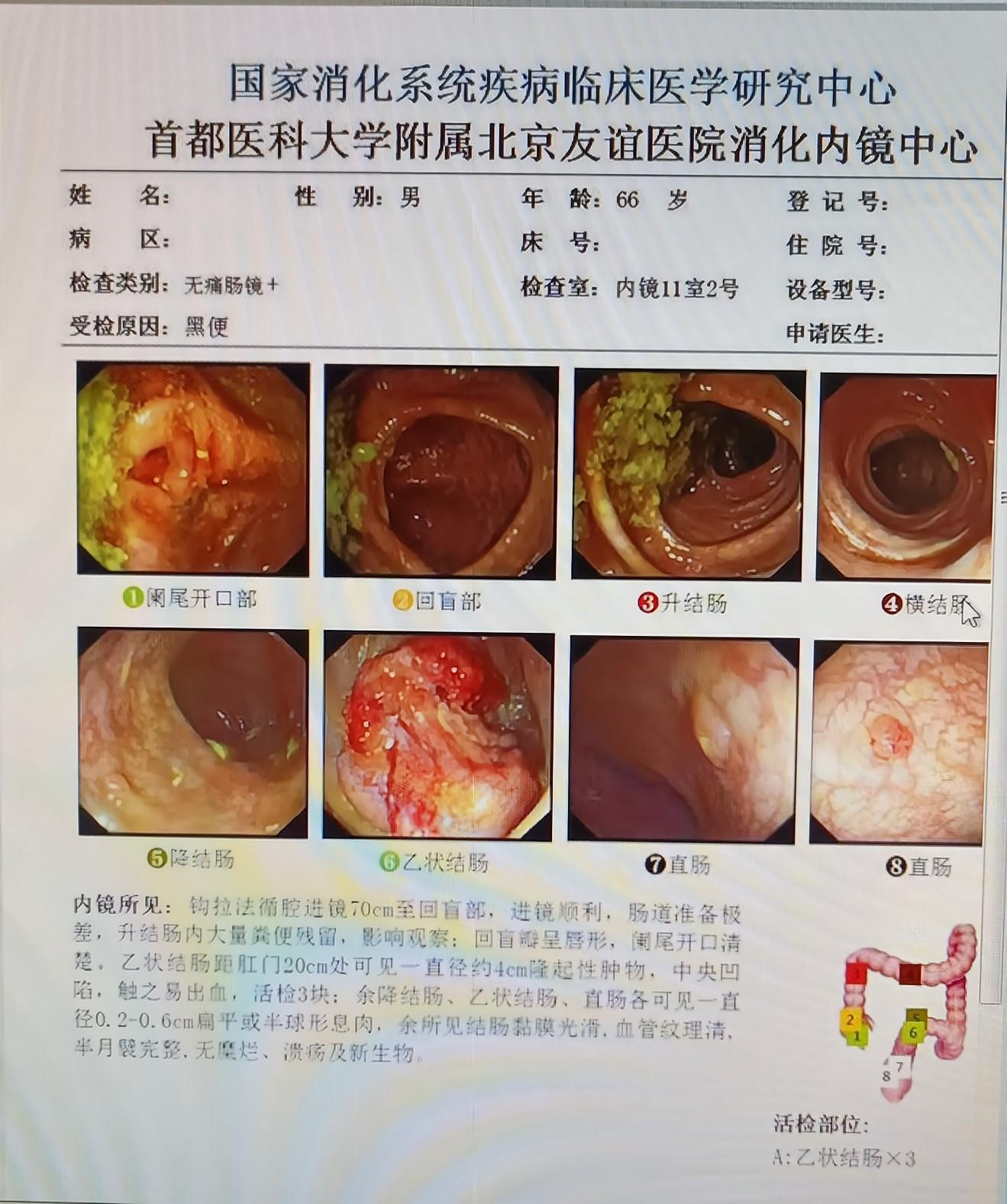
乙状结肠距肛门20cm处可见一直径约4cm隆起性肿物,中央凹陷,触之易出血,活检3块;余降结肠、乙状结肠、直肠各可见一直径0.2-0.6cm扁平或半球形息肉。
术前诊断:(乙状结肠活检组织)结肠黏膜组织,中分化腺癌浸润。
术后诊断:中分化腺癌,肿瘤内淋巴细胞反应:轻-中度(0-2/HPF),肿瘤周围淋巴细胞反应:轻-中度。镜下肿瘤范围:侵透固有肌层至浆膜下脂肪组织/非结肠周围腹膜/直肠周围软组织,但未达浆膜表面。近端切缘:未见浸润癌,无腺瘤或上皮内瘤变/异型增生。

检测报告
肠镜报告

病理报告
周女士在2021年10月份因长期大便不成形到医院就诊,当时周女士在医生建议下做了粪便DNA检测,结果阳性,CT值37.79。周女士被安排做了肠镜以及病理,很快就确诊了是早期大肠癌。因为当时发现得很及时,周女士做完手术几天后就出院了,术后身体恢复得也很不错。一转眼已是术后半年了,周女士趁着五一假期到院做术后复查,此次也是使用做的检查,报告显示阳性,看到这个结果,医生和周女士都比较担心,医生随即帮周女士预约了肠镜复查。
检测时间:2022年5月1日结果:阳性(+);CT值:35.86
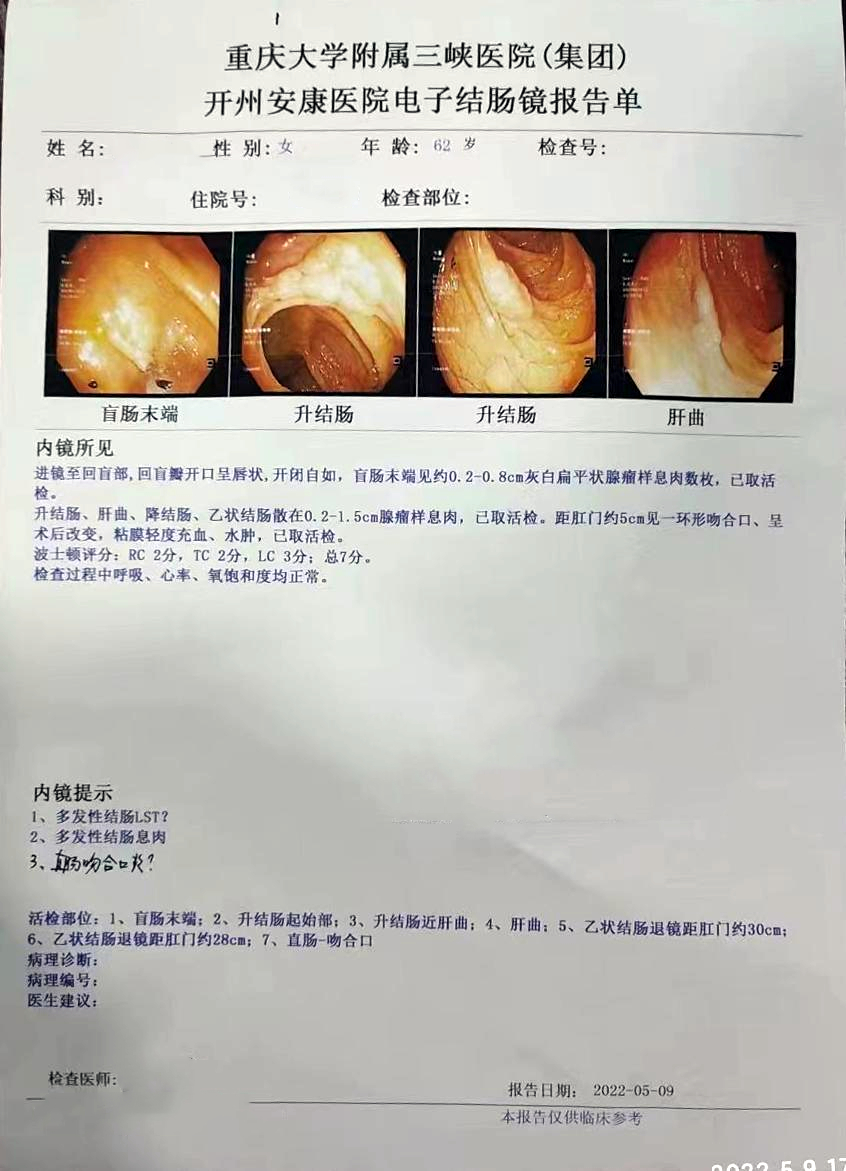
进镜至回盲部,回盲瓣开口呈唇状,开闭自如,盲肠末端见约0.2-0. 8cm灰白扁平状腺瘤样息肉数枚。升结肠、肝曲、降结肠、乙状结肠散在0. 2-1. 5cm腺瘤样息肉。距肛门约5cm见一环形吻合口、呈术后改变,粘膜轻度充血、水肿。以上已取活检。
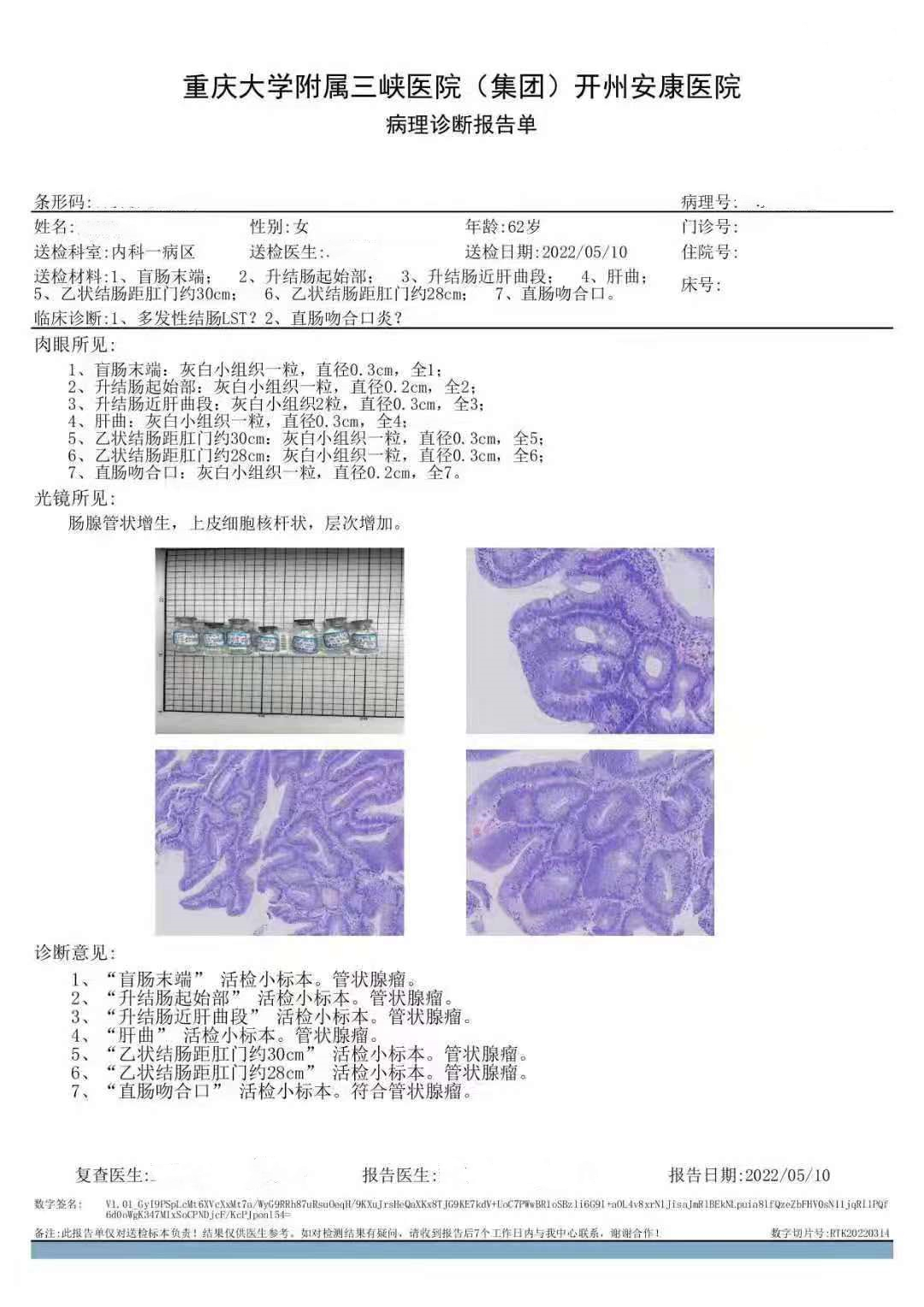
1、“盲肠末端”管状腺瘤。 2、“升结肠起始部”管状腺瘤。 3、升结肠近肝曲段” 管状腺瘤。 4、“肝曲”管状腺瘤。 5、“乙状结肠距肛门约30cm” 管状腺瘤。 6、“乙状结肠距肛门约28cm”管状腺瘤。 7、直肠吻合口”管状腺瘤。

检测报告
肠镜报告
病理报告
陈先生平素身体健康,无其他病史;吸烟20年,平均10支/日,无饮酒史。陈先生自述在就诊前1月余曾在当地医院行“混合痔手术”,术后无明显诱因出现肛门坠胀不适感,便后无减轻;大便时干,排便困难,无带血。陈先生自发病以来神志清楚,饮食良好,体重减轻5公斤。主诊医生了解情况后先让陈先生做粪便DNA检测,排查全肠道肠癌风险。后收到【阳性】检测结果,医生随即给陈先生安排肠镜检查。
检测时间:2022年4月23日结果:阳性(+);
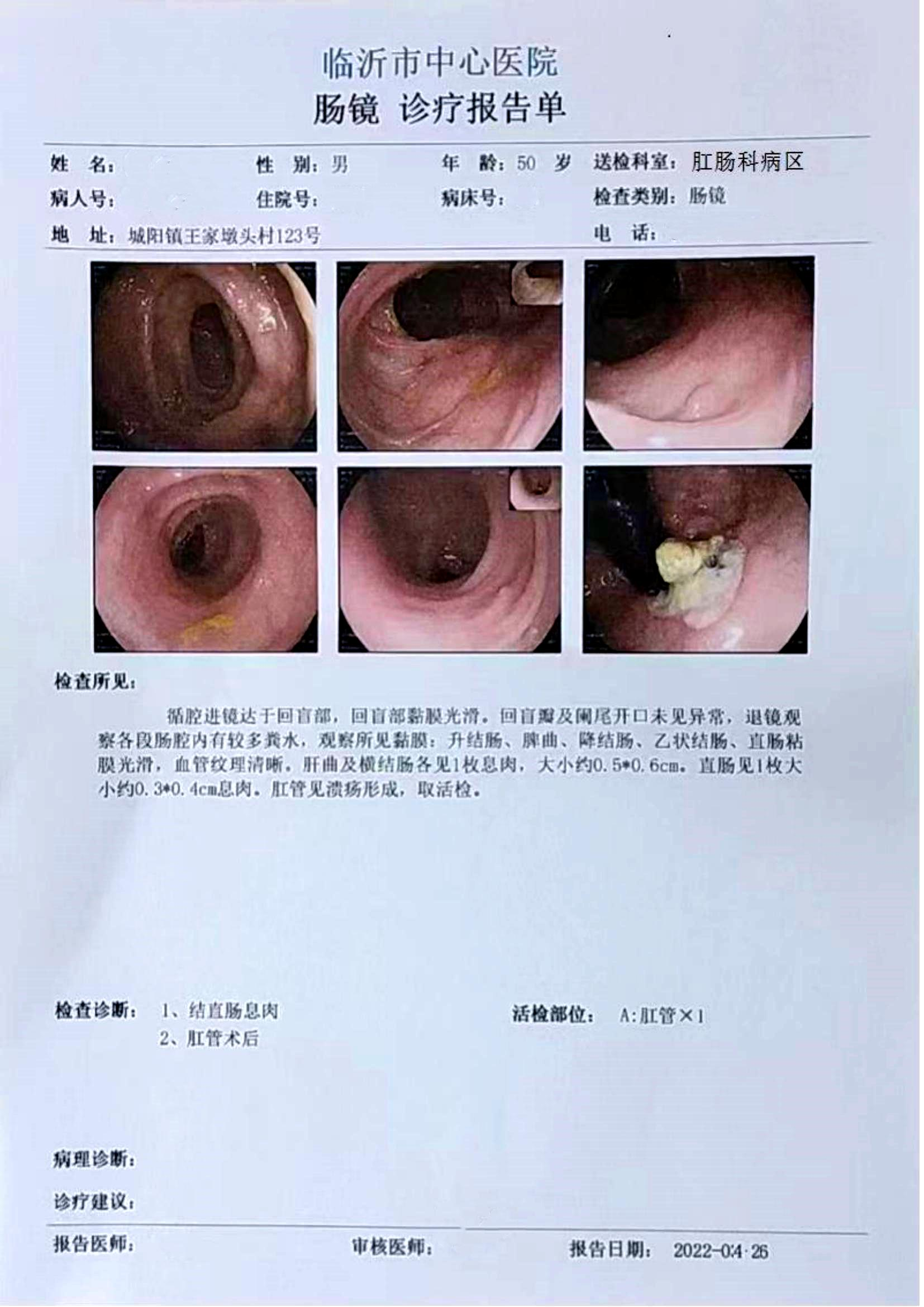
退镜观察所见黏膜:升结肠、脾曲、降结肠、乙状结肠、直肠粘膜光滑,血管纹理清晰。肝曲及横结肠各见1枚息肉,大小约0. 5*0. 6cm。直肠见一枚大小约0.3*0. 4cm息肉。肛管见溃疡形成,取活检。
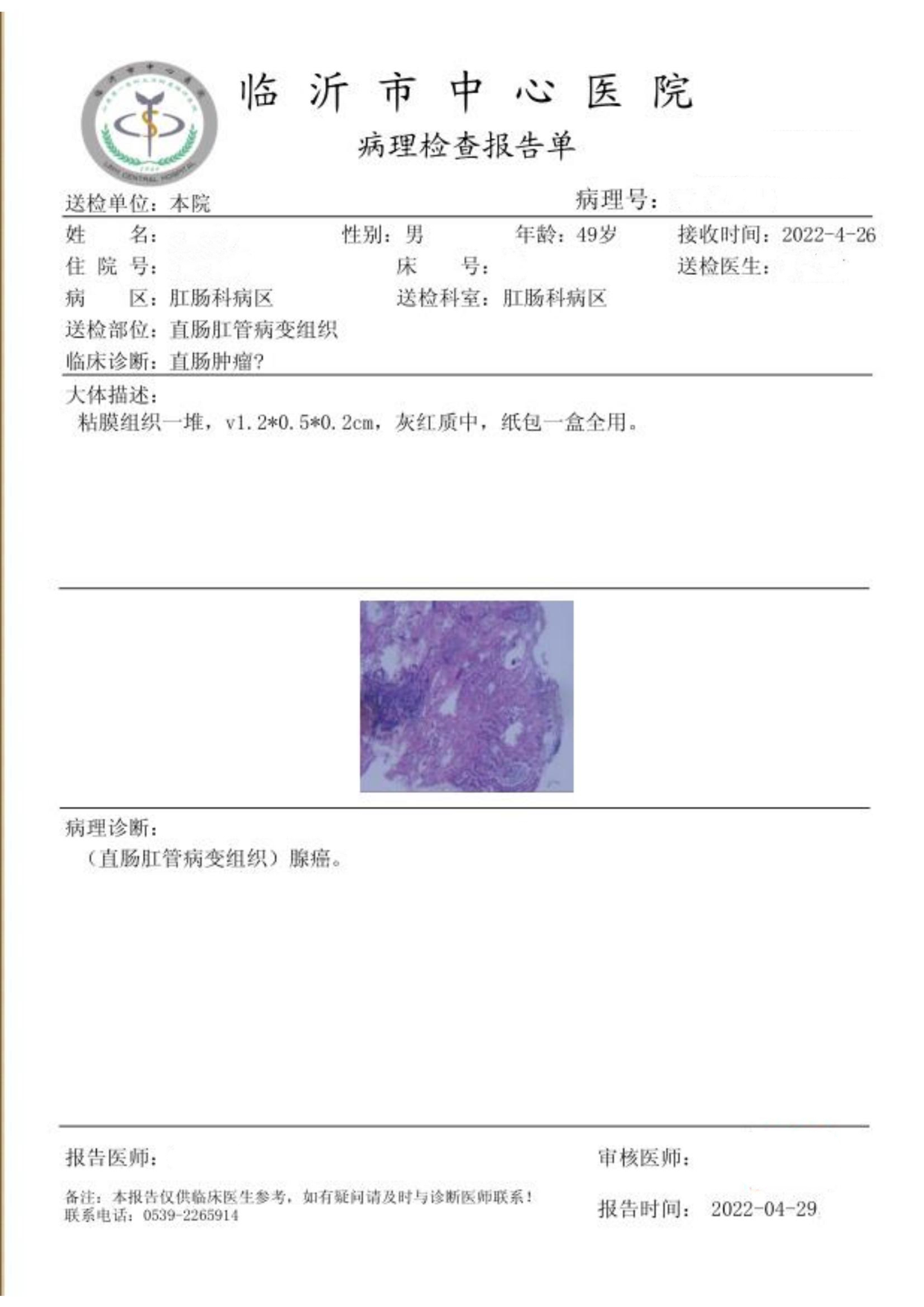
(直肠肛管病变组织)腺癌。
未见转移

检测报告
肠镜报告
病理报告
李女士大约10年前确诊患有2型糖尿病,其父亲有肺癌病史。在今年5月,李女士因身体不适到院就诊,自述偶有心悸,出汗等低血糖症状,双眼视物模糊,尿中泡沫增多,双下肢麻疼,左下肢明显,且近来有出现间断性便血,偶有黑便等症状。医生考虑到李女士有糖尿病,目前血糖情况不太稳定,便让她做了无创粪便DNA检测,排查肠道健康;检测结果阳性,医生叮嘱好注意事项后给李女士安排了进一步肠镜检查。
检测时间:2022年5月9日结果:阳性(+);CT值:31.88
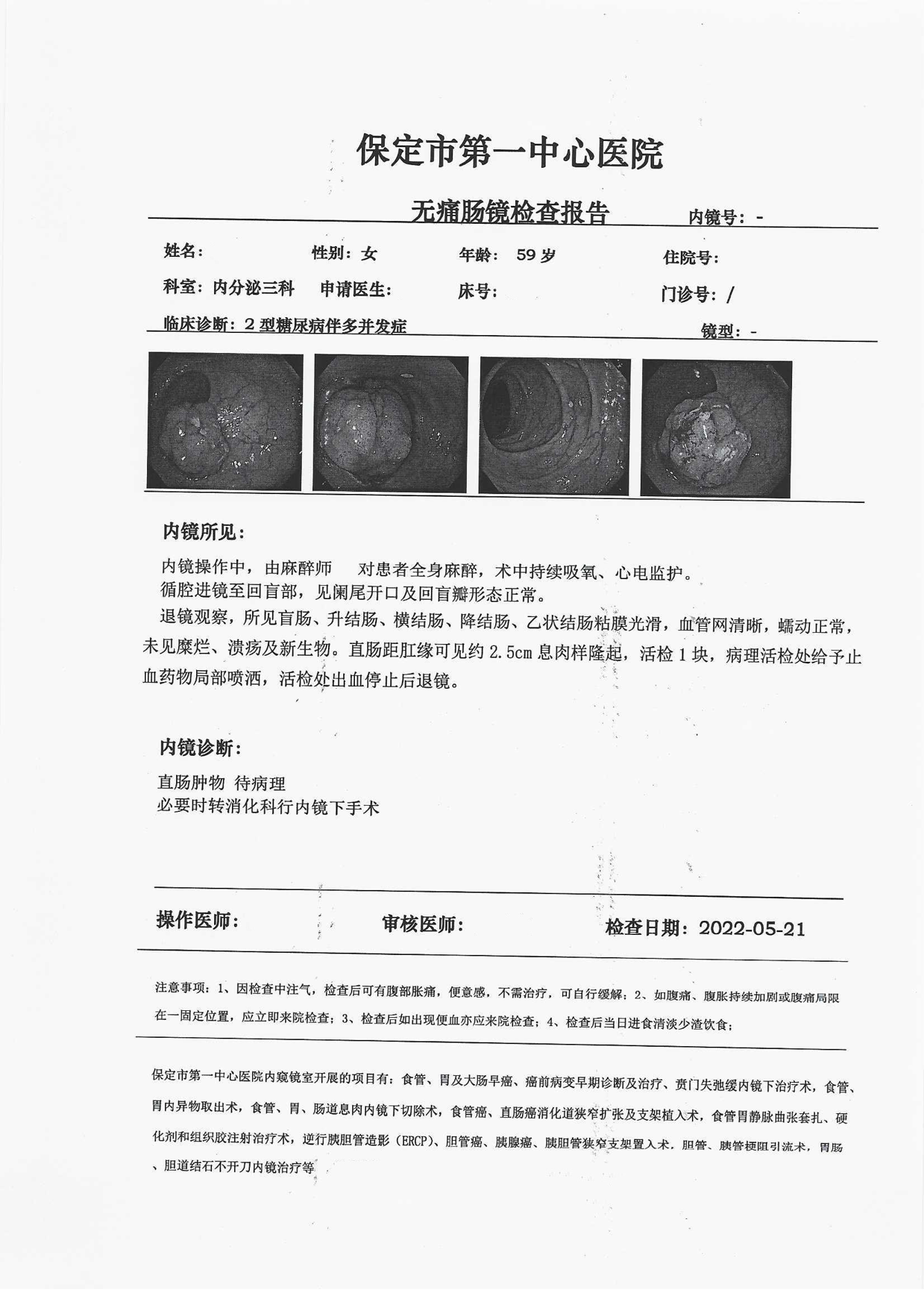
退镜观察,所见盲肠、升结肠、横结肠、降结肠、乙状结肠粘膜光滑,血管网清晰,蠕动正常,未见糜烂、溃疡及新生物。直肠距肛缘可见约2. 5cm息肉样隆起,活检1块,病理活检处给予止血药物局部喷洒,活检处出血停止后退镜。
(直肠)考虑腺瘤伴高级别上皮内瘤变。
出院诊断:1、直肠原位癌 2、2型糖尿病

检测报告
肠镜报告

病理报告
左先生是一名高血压患者,一直以来血压控制得不是很理想,被医生判断为高血压病3级(极高危)患者。近来左先生有感到肠胃不适,偶有胃胀,打嗝等症状,在就诊前半月内有间断性腹泻的情况。在今年3月份左先生到医院消化内科就诊,医生考虑到左先生有基础疾病,做肠镜有一定风险,因此让他做了无创的粪便DNA检测;检测结果为【阳性】,医生为左先生预约了1个月后做无痛肠镜检查,嘱咐左先生这段时间需要稳定好高血压情况。
检测时间:2022年3月17日结果:阳性(+);CT值:37.61
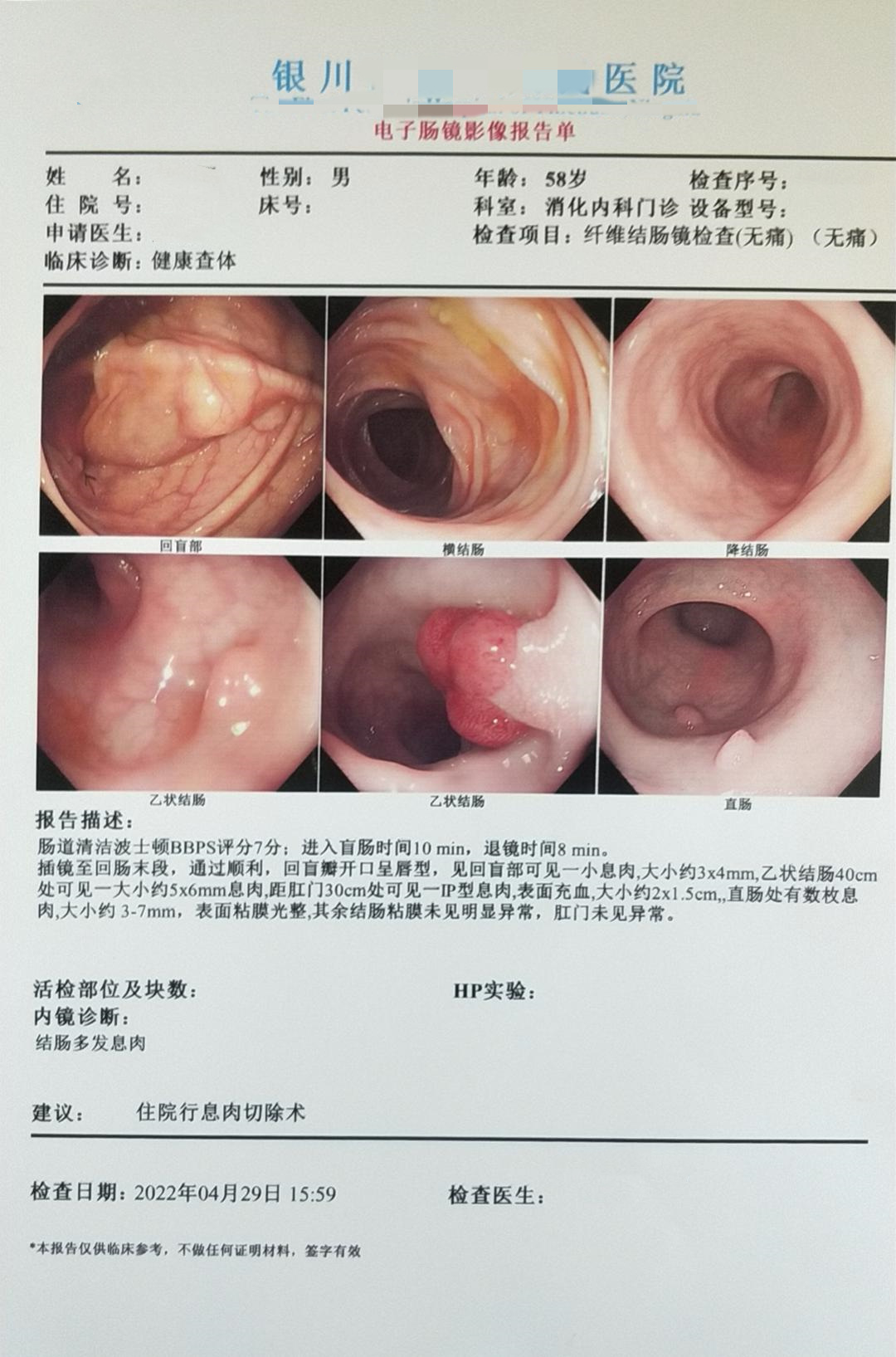
插镜至回肠末段,通过顺利,回盲瓣开口星唇型,见回盲部可见一小息肉,大小约3x4mm,乙状结肠40cm处可见一大小约5x6mm息肉,距肛门30cm处可见一IP型息肉,表面充血,大小约2x1.5cm,直肠处有数枚息肉,大小约3-7mm,表面粘膜光整,其余结肠粘膜未见明显异常,肛门未见异常。
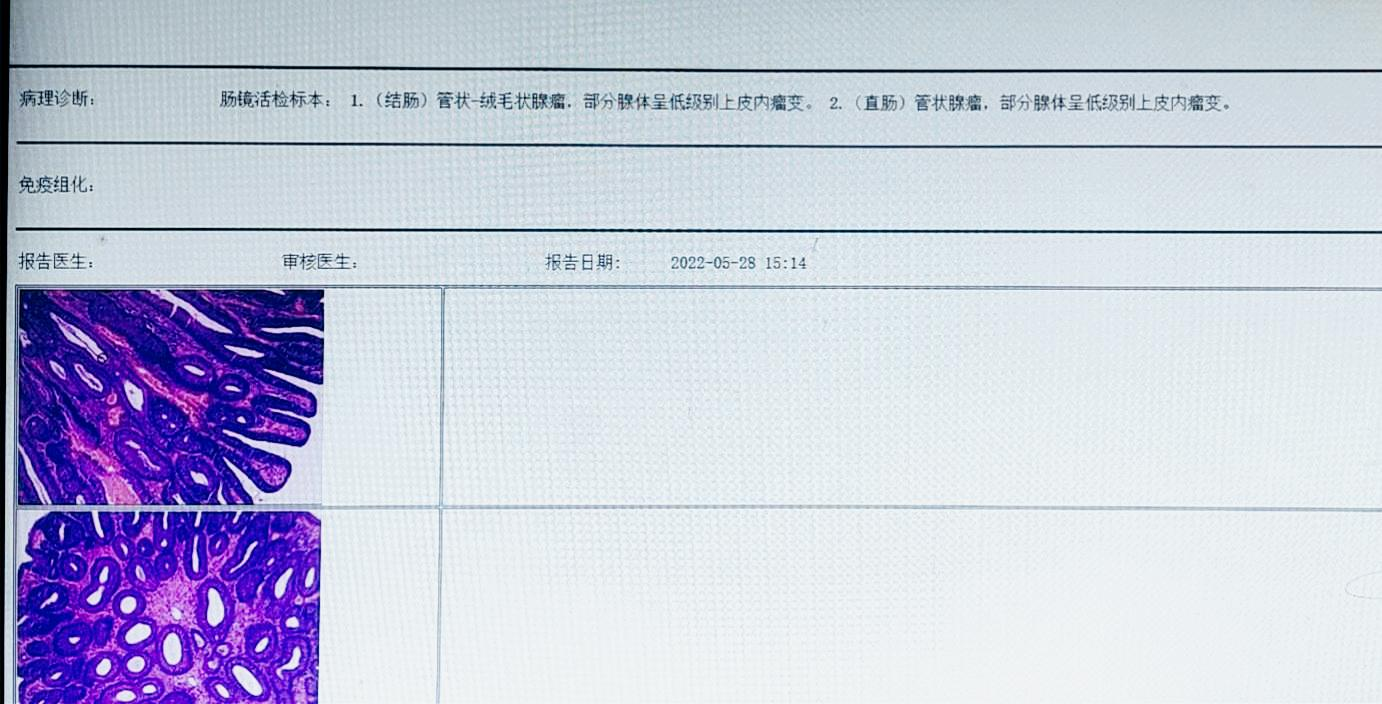
1. (结肠)管状绒毛状腺瘤,部分腺体呈低级别上皮内瘤变。
2. (直肠)管状腺瘤,部分腺体呈低级别上皮内瘤变。

检测报告
肠镜报告
病理报告
解先生于半年前无明显诱因出现间断性腹痛,偶有便血,便中混血,当时未予重视,没有采取特殊诊疗,近半年来症状反复出现,时好时坏。在2022年5月,解先生到医院消化内科求诊,自述除了有肠胃不适,一直以来没有其他病史,饮食正常,没有体重下降和贫血的症状。医生让解先生做粪便DNA检测,结果显示阳性;医生便让他进一步做胃肠镜,全面检查消化道的病变。
检测时间:2022年5月11日结果:阳性(+);
升结肠可见一枚大小约0.6*0.6cm息肉、降结肠可见一枚大小约0.5*0.5cm扁平息肉、距肛门30cm可见一枚大小约0.5*0.5cm息肉,表面光滑。距肛门12-17cm可见粘膜不规则隆起,表面溃烂,累及肠壁1/2周,腔狭窄,取病理质脆,易出血。
(直肠):高中分化腺癌,cT3N0M0 。 (升结肠):增生性息肉。 (降结肠):增生性息肉。 (乙状结肠):管状腺瘤Ⅰ级。

检测报告

肠镜报告

病理报告
阎先生患有冠状动脉粥样硬化性心脏病,有植入了心脏起搏器,高血压1级。在今年3月,阎先生因肠胃不适到北京某医院消化科就诊,自述有间断反酸、烧心,偶有便秘的症状。医生考虑到阎先生是冠心病患者可能会存在心功能下降和心肌供血不足,进行肠镜检查存在较大风险,便让他先用粪便DNA检测做初步筛查。长安心结果【阳性】,经过医生全面评估后,阎先生在心电监测下进行了胃肠镜检查。
检测时间:2022年3月18日结果:阳性(+);
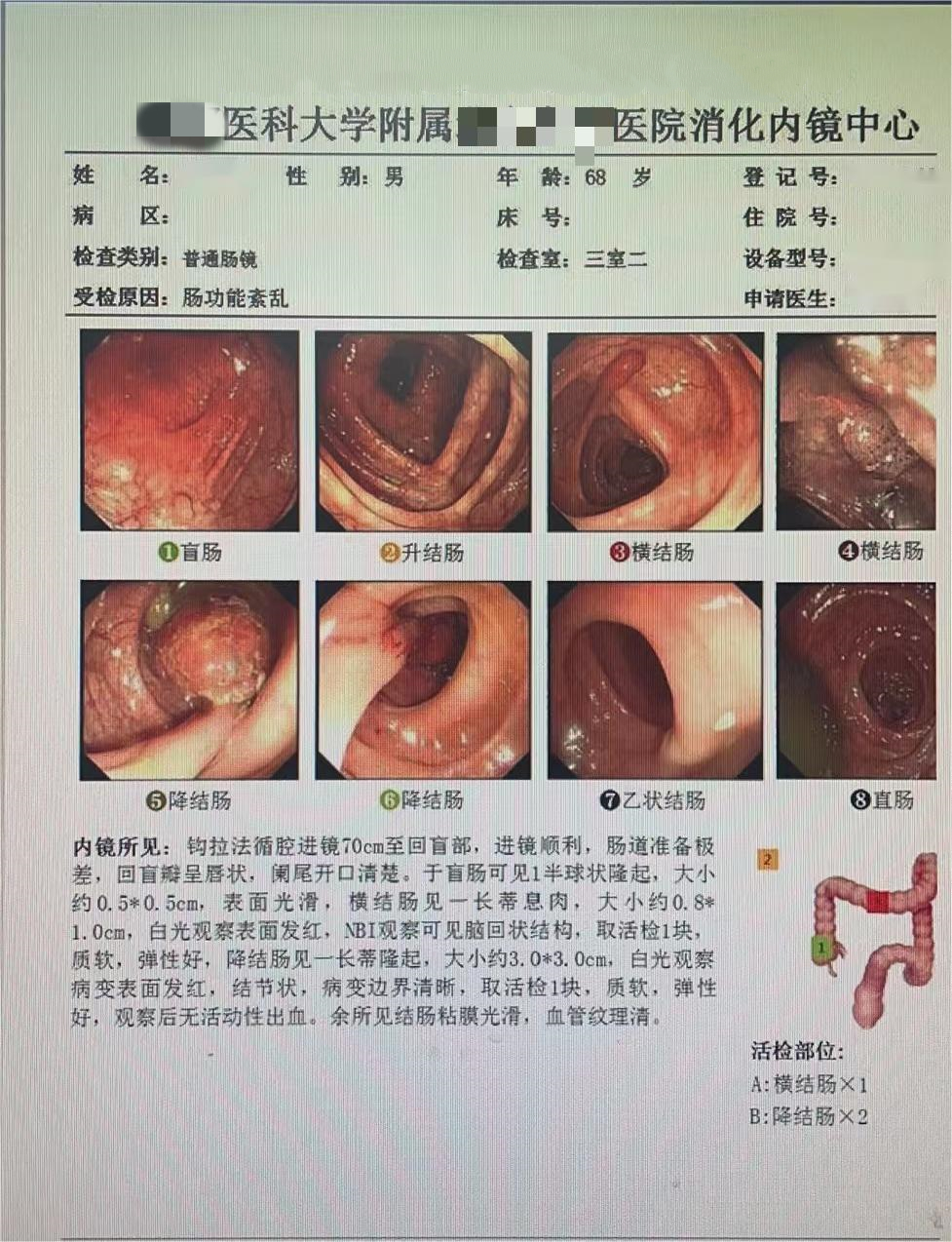
内镜所见:钩拉法循腔进镜70cm至回盲部,进镜顺利,肠道准备极差,回盲瓣呈唇状,阑尾开口清楚。于盲肠可见1半球状隆起,大小约0.5*0.5cm,表面光滑,横结肠见一长蒂息肉,大小约0.8*1. 0cm,降结肠见一长蒂隆起,大小约3.0*3.0cm,白光观察病变表面发红,结节状,病变边界清晰,取活检1块,质软,弹性。
(降结肠EMR术切除组织) 结肠粘膜组织,大部分呈低级别绒毛管状腺瘤,少部分呈高级别管状腺瘤(粘膜內癌)。未见明确脉管侵犯。蒂部切缘干净。

检测报告
肠镜报告
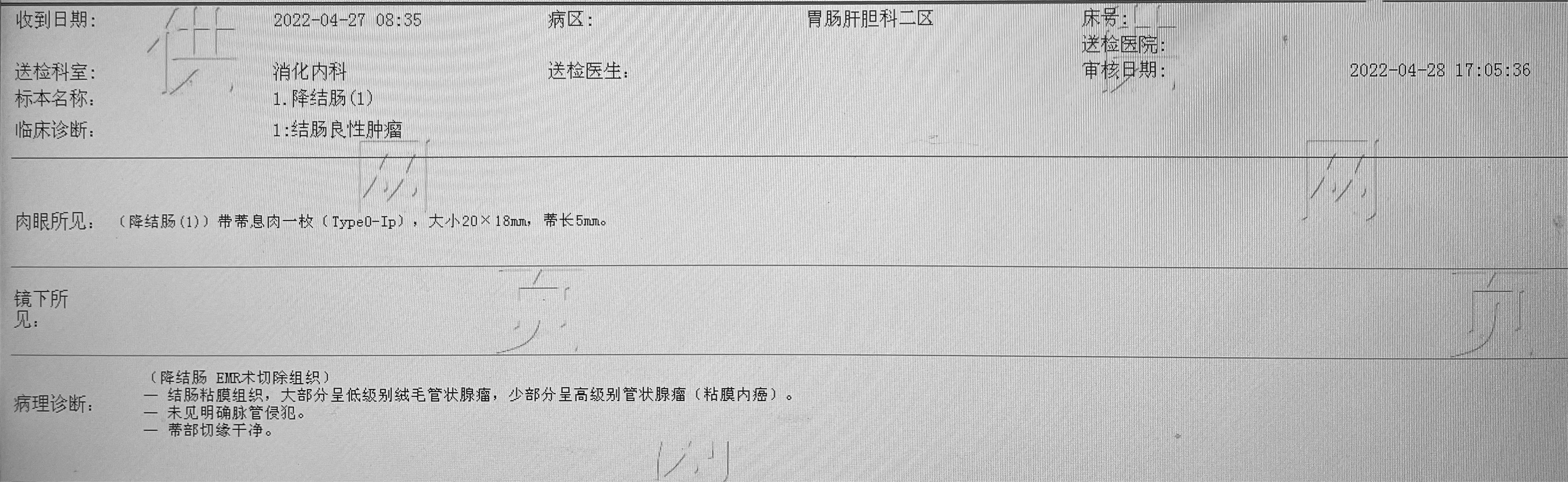
病理报告
刘先生从5年前开始无明显诱因反复出现稀便,在就诊前10天开始出现黑便,自觉下腹部不适,有便意,自觉有反酸、嗳气、排气增多的症状。刘先生告诉医生十余年前曾做过阑尾炎手术,约十年前就确诊患有冠心病及高血压,在两年前做了主动脉瓣置换术,目前有在长期服用华法林以及降压药物。因刘先生慢性病症较为复杂, 经医生评估后便让刘先生做了更安全、无创的粪便DNA检测;结果【阳性】,刘先生看到结果,听取了医生的建议,暂时停服华法林一周再行肠镜检查。
检测时间:2022年5月10日结果:阳性(+);CT值:36.98
直肠黏膜粗糙,见10cm处有5枚0.3-0.6cm息肉样改变,分别行活检钳机械切除术切除送检。回盲部见一个巨大凸向腔内生长的隆起型肿物,表面充血糜烂,取材5块送检。
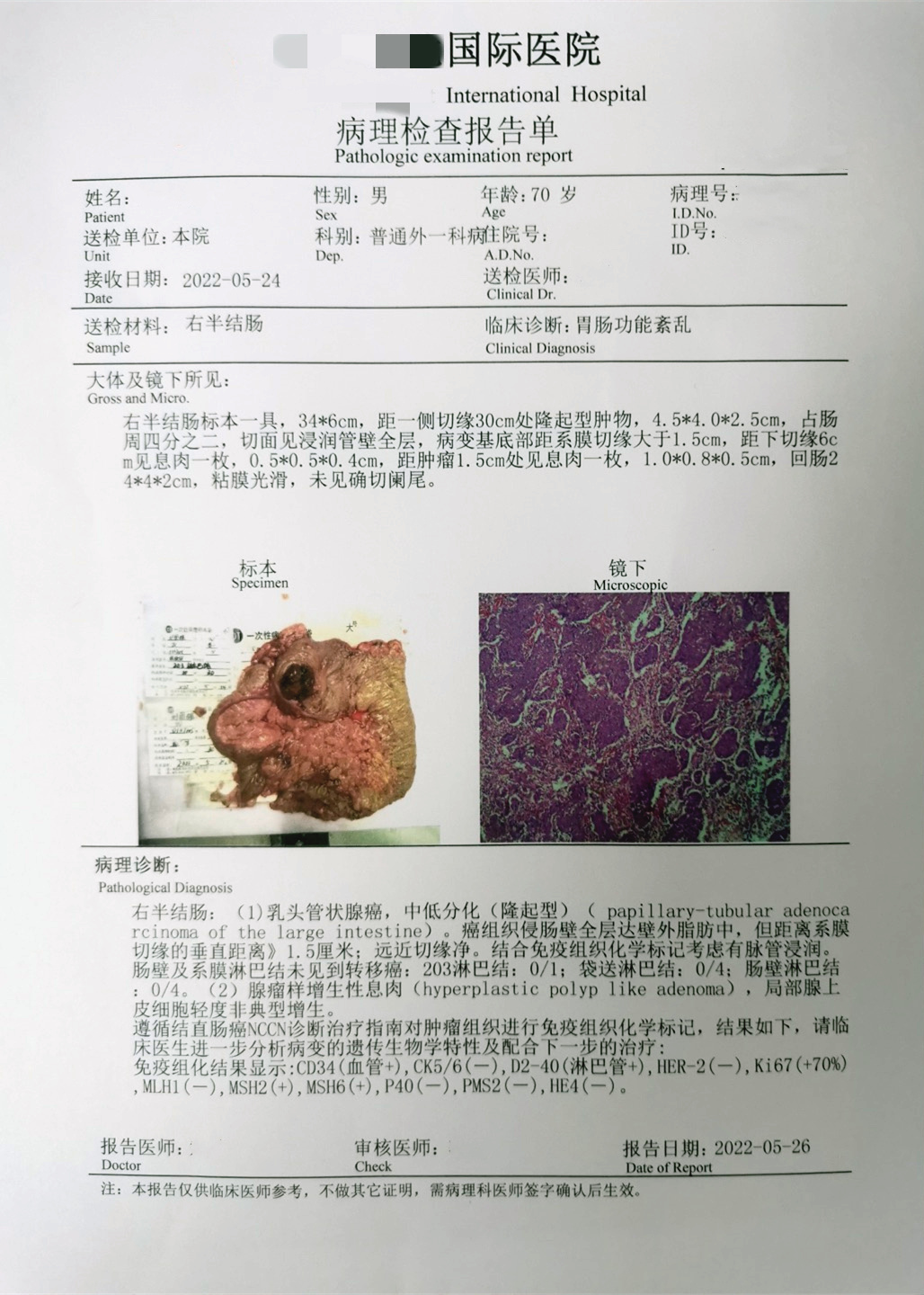
右半结肠: (1)乳头管状腺癌, 中低分化(隆起型)。癌组织侵肠壁全层达壁外脂肪中,但距离系膜切缘的垂直距离≥1.
5厘米;远近切缘净。结合免疫组织化学标记考虑有脉管浸润。肠壁及系膜淋巴结未见到转移癌: 203淋巴结: 0/1; 袋送淋巴结: 0/4; 肠壁淋巴结: 0/4。
(2)腺瘤样增生性息肉,局部腺上皮细胞轻度非典型增生。
胸腹CT结果:未见远处转移
出院诊断:回盲部恶性肿瘤Ⅱ期

检测报告

肠镜报告
病理报告
谢女士一直以来工作比较忙,经常饮食不规律。在十余年前开始就有胃肠功能紊乱症状,谢女士自述多年来左下腹有间断性钝痛感,期间有服用过一些肠胃药,但隔一段时间又会再次发作,近来疼痛感加重到院就诊。医生让谢女士做了粪便DNA检测,结果【阳性】。经医疗人员随访,谢女士在三周后到院做了肠镜检查。
检测时间:2022年3月23日结果:阳性(+);CT值:37.65
结肠肛曲见大小约6x8mm亚蒂息肉;横结肠近脾区见大小约18*20mm长蒂息肉; 直肠见大小约8x8mm亚蒂息肉;另大肠粘膜染色,直肠见大小约2-3mm广基及平坦息肉多颗,均氢气灼除,直肠粘膜略充血。肛门口见痔疮。
1、(结肠肝曲)管状腺瘤。
2、(横结肠)绒毛状-管状腺瘤,伴局灶高级别上皮内瘤变;蒂部切缘未见异型增生细胞。
3、(直肠) 绒毛状-管状腺瘤。

检测报告

肠镜报告

病理报告
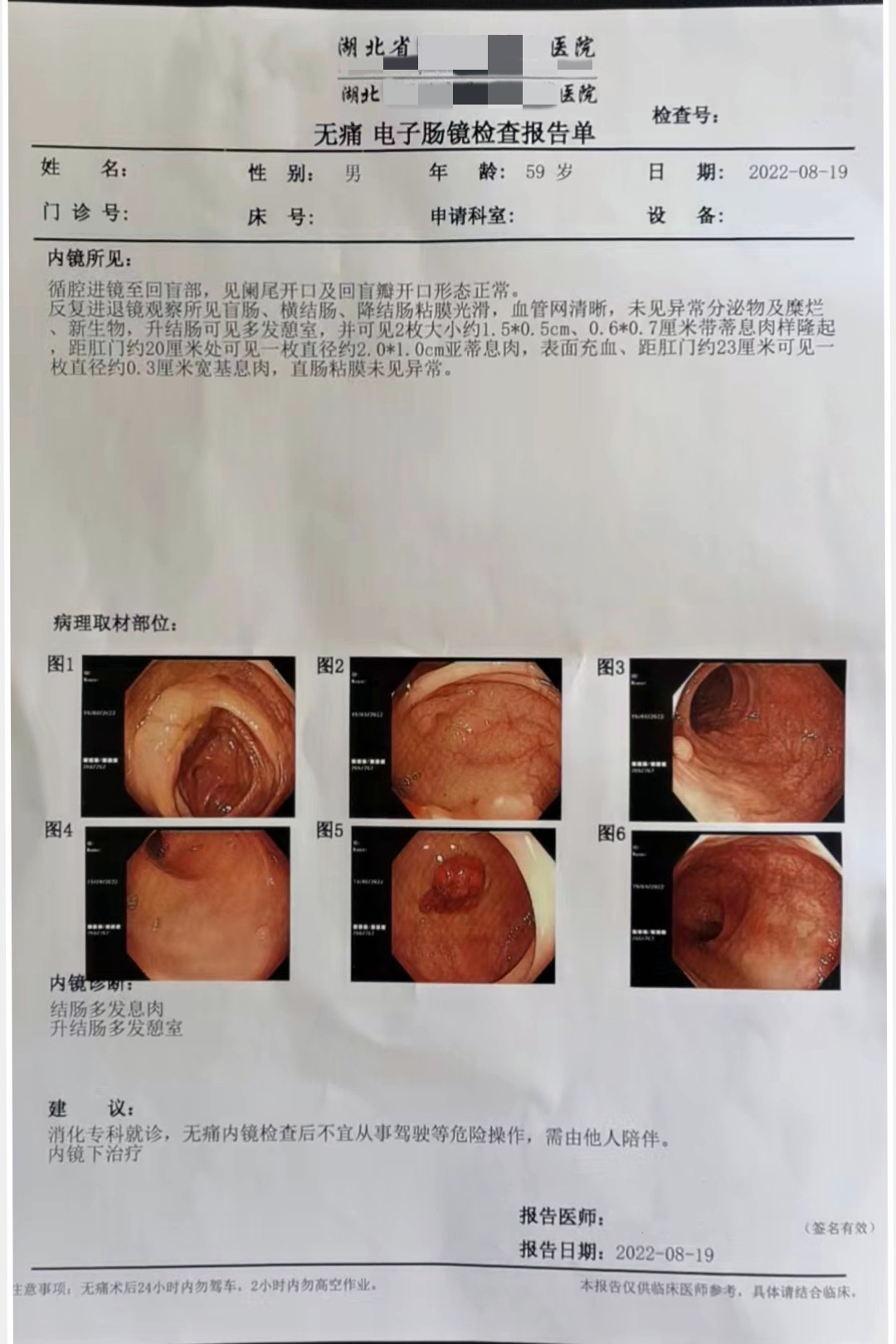
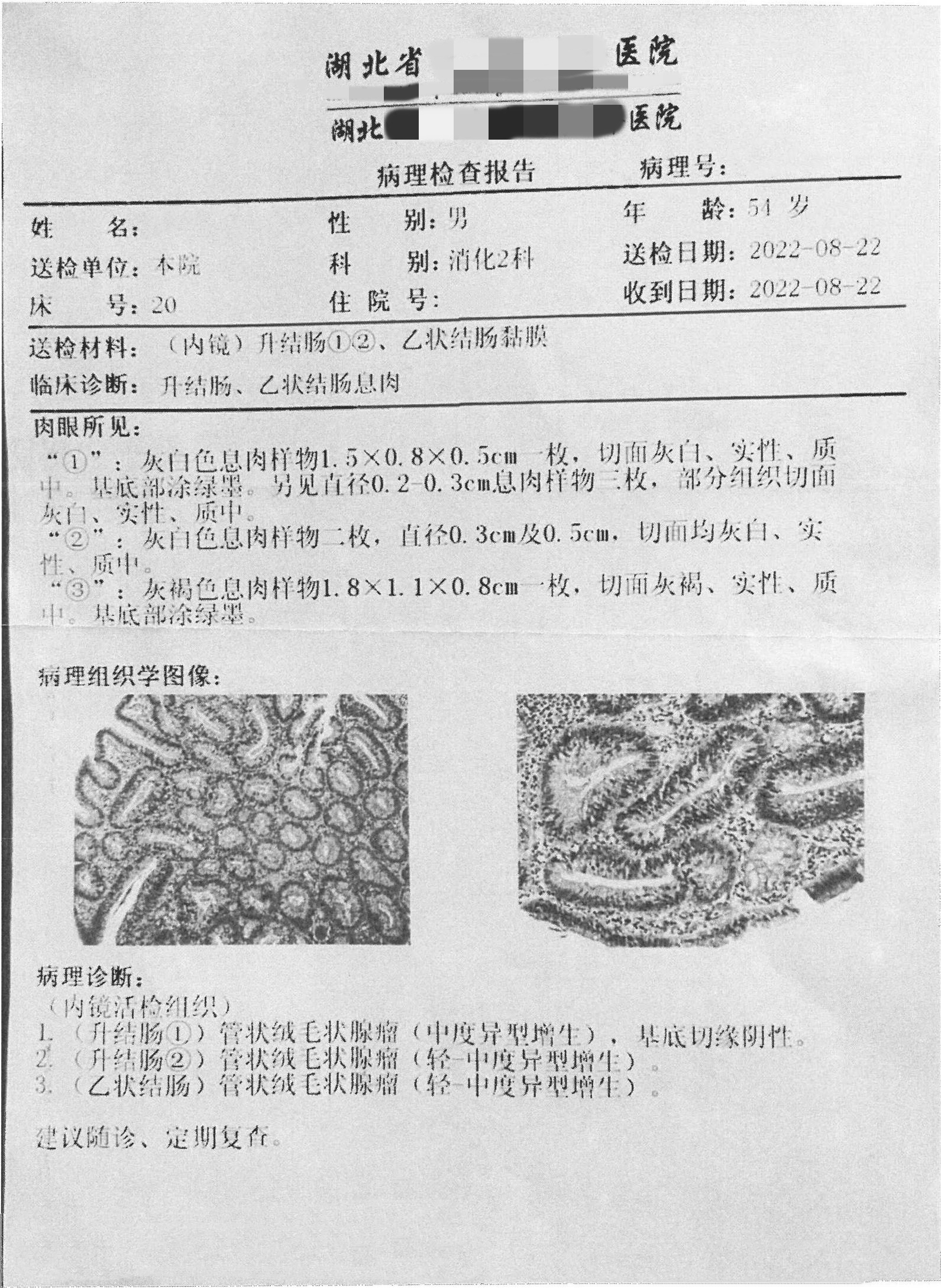
高师傅一直以来身体健康状况良好,无其他疾病。上月初,高师傅参加单位组织员工体检,报告出来后,各项检测指标都是比较正常的,但其中一项粪便DNA检测显示【阳性】,此外体检中心医务人员了解到高师傅的弟弟在几年前曾确诊过结肠多发腺瘤。体检中心工作人员得知报告结果后,很快电话联系到高师傅,建议他尽快做一个肠镜检查。但因高师傅当时工作较忙,而且自身并无不适症状,因此并无遵医嘱接受肠镜检查。几天后,体检中心工作人员再次联系高师傅,详细解读了阳性风险,并说明其有家族史,属于高危人群,请高师傅务必引起重视。随后高师傅便在单位请假,前往去医院做进一步检查。
检测时间:2022年8月4日结果:阳性(+);CT值:36.81
升结肠可见多发憩室,并可见2枚大小约1.5*0.5cm、 0.6*0.7cm带蒂息肉样隆起,距肛门约20厘米处可见一枚直径约2.0*1.0cm亚蒂息肉,表面充血、距肛门约23厘米可见一枚直径约0.3cm宽基息肉,直肠粘膜未见异常。
1. (升结肠①)管状绒毛状腺瘤(中度异型增生),基底切缘阴性。 2. (升结肠②)管状绒毛状腺瘤(轻中度异型增生) 3. (乙状结肠)管状绒毛状腺瘤(轻中度异型增生)

检测报告
肠镜报告
病理报告
雷先生是一名退休职工,今年6月份在其家人安排下到当地三甲医院做体检。雷先生身高170cm,体重65kg,平素健康状况良好,生活习惯规律,没有抽烟喝酒的习惯,否认有其他病史。但体检医生在问诊时了解到雷先生在半月前有出现过腹胀症状,进食后加重,偶有嗳气,排便后缓解,体检医生建议雷先生做肠道筛查,但因雷先生爱人行动不便,需要雷先生照看,又感觉安排时间比较麻烦,因此不愿意做肠镜。医生最终给雷先生安排了粪便DNA检测,居家采样后再送检到医院。
检测时间:2022年6月16日结果:阳性(+);CT值:31
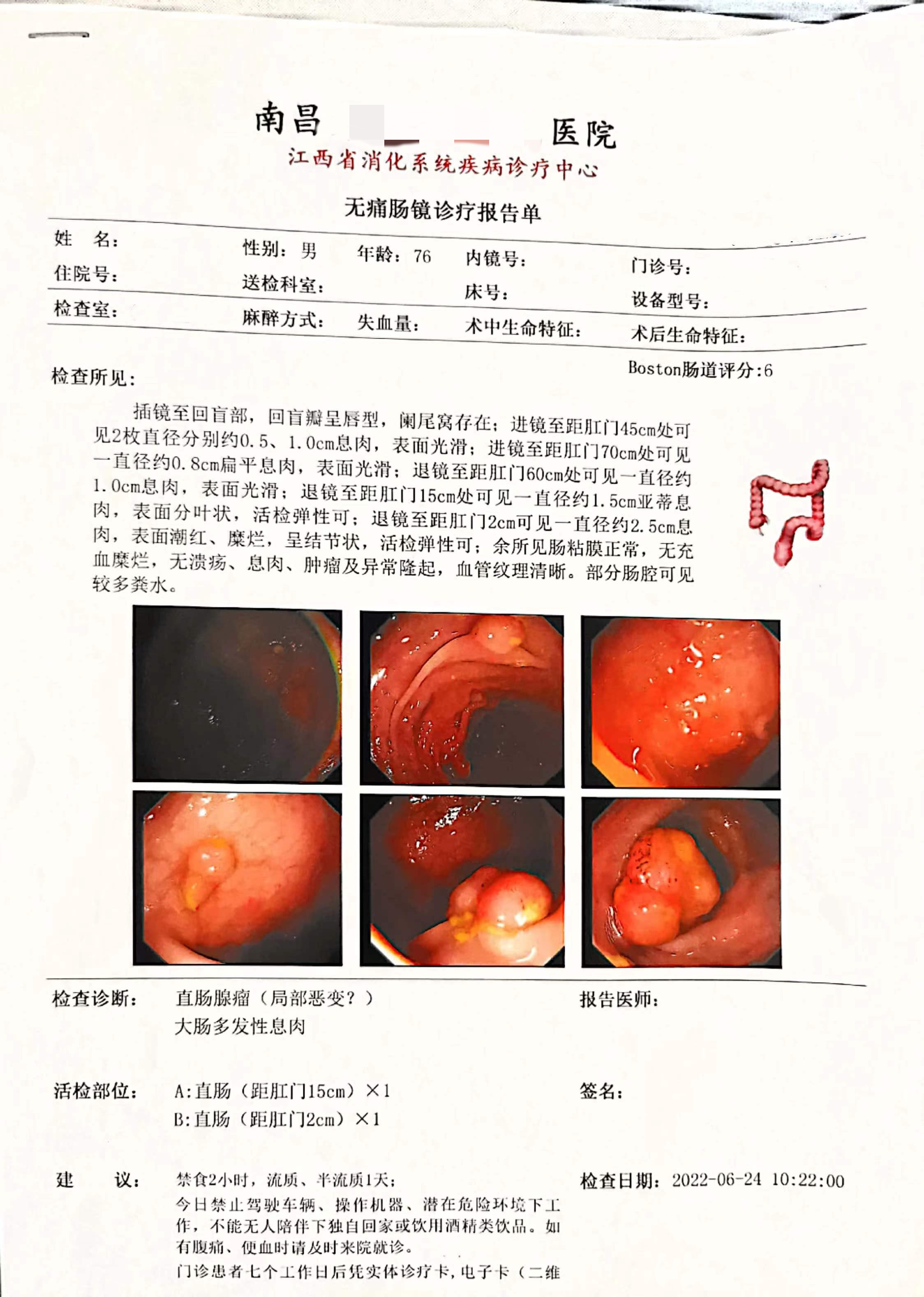
进镜至距肛门45cm处可见2枚直径分别约0.5、1.0cm息肉,表面光滑;进镜至距肛门70cm处可见一直径约0.8cm扁平息肉,表面光滑;退镜至距肛门60cm处可见一直径约1.0cm息肉,表面光滑;退镜至距肛门15cm处可见一直径约1.5cm亚蒂息肉,表面分叶状,活检弹性可;退镜至距肛门2cm可见一直径约2.5cm息肉,活检弹性可。
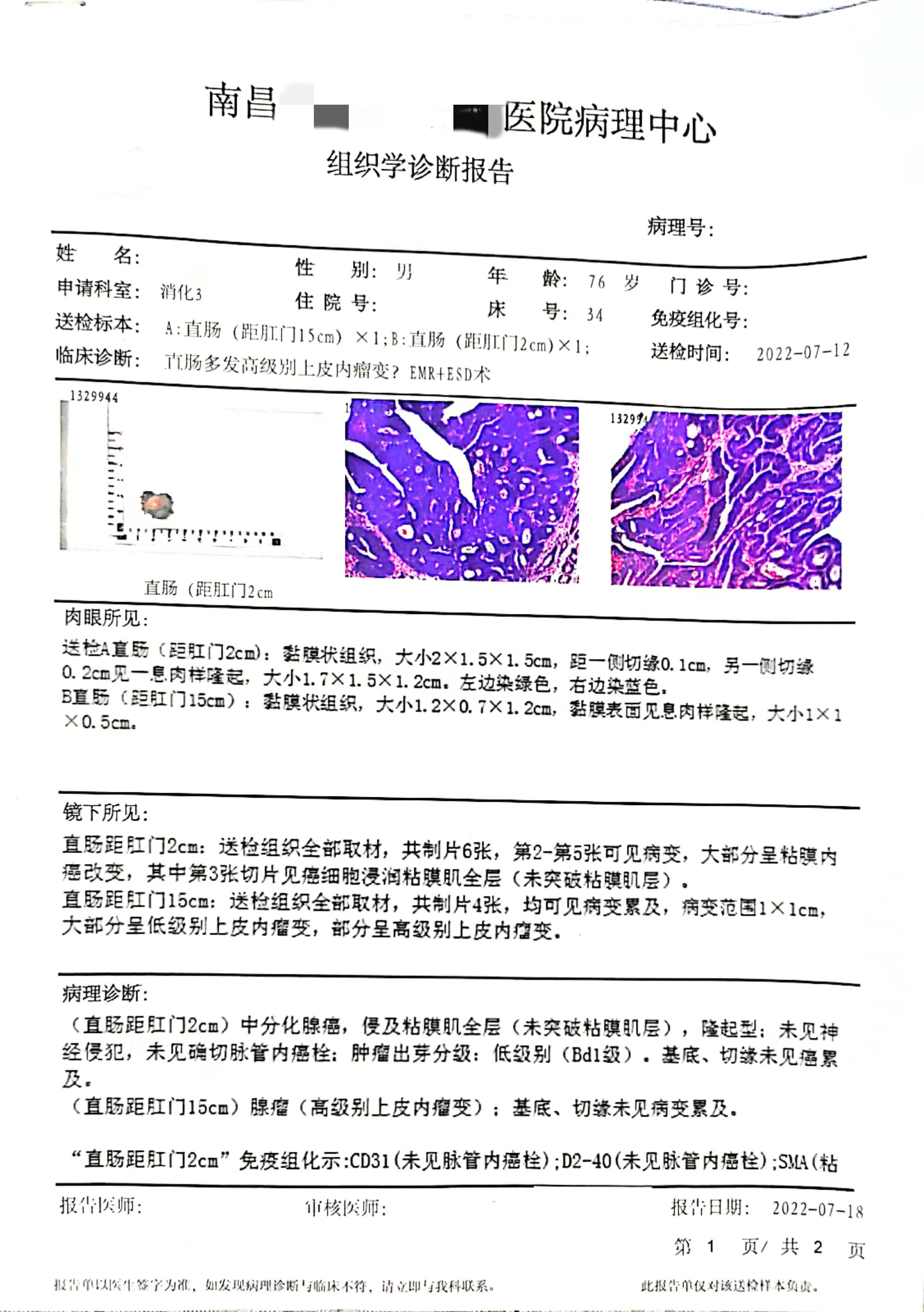
(直肠距肛门2cm)中分化腺癌,侵及粘膜肌全层(未突破粘膜肌层),隆起型:未见神经侵犯,未见确切脉管内癌栓;肿瘤出芽分级:低级别(Bd1级) .基底、切缘未见癌累及。(直肠距肛门15cm)腺瘤 (高级别上皮内瘤变) ,基底、切缘未见病变累及。

检测报告
肠镜报告
病理报告
李先生是生活在北京的一名白领人士,长期有久坐习惯,但日常作息时间和饮食都很规律,个人比较有健康意识。前段时间李先生跟朋友聊到近来偶尔有大便不规律,不成型的情况,朋友大力推荐李先生使用粪便DNA检测。李先生经过一番了解,考虑到自身年龄和长期久坐的情况,便在网上自行下单购买了一份,居家采样后寄送到检测所检测。几天后李先生接到来电解读报告,细心地告知李先生的样本检测结果为【阳性】,出现肠道肿瘤的风险较高,并建议其尽快到医院做肠镜检查。李先生听从了客服建议,马上请假安排了到医院进一步做检查。
检测时间:2022年7月19日结果:阳性(+);CT值:37.67
插镜至回肠末段,通过顺利,回盲瓣呈唇型,乙状结肠距肛门约20cm见0.9cm亚蒂息肉,电子染色内镜观察pitpattern分型IIIL型,局部可疑Vi型,JNET分型2A型,圈套器套扎息肉高频电凝电切除,创面未见活动性出血,4枚钛夹夹闭创面。
管状腺瘤,低级别伴局灶高级别上皮内瘤变,病变范围0.6x0.4cm。

检测报告

肠镜报告

病理报告
莫女士是一名退休职工,约十年前确诊患有2型糖尿病、胆囊结石、脂肪肝等慢性疾病。在上月中,莫女士在家人安排下到湛江某二甲医院体检中心做健康查体。除了检查了基础体检项目外,体检医生也根据莫女士的身体情况做评估,安排她做了粪便DNA检测,结果【阳性】。得知检测结果后,莫女士与家属都非常重视,随后转到当地某三甲医院消化科就诊,主诊医生了解到阳性结果后便安排莫女士进一步做肠镜检查。
检测时间:2022年7月15日结果:阳性(+);CT值:33.31
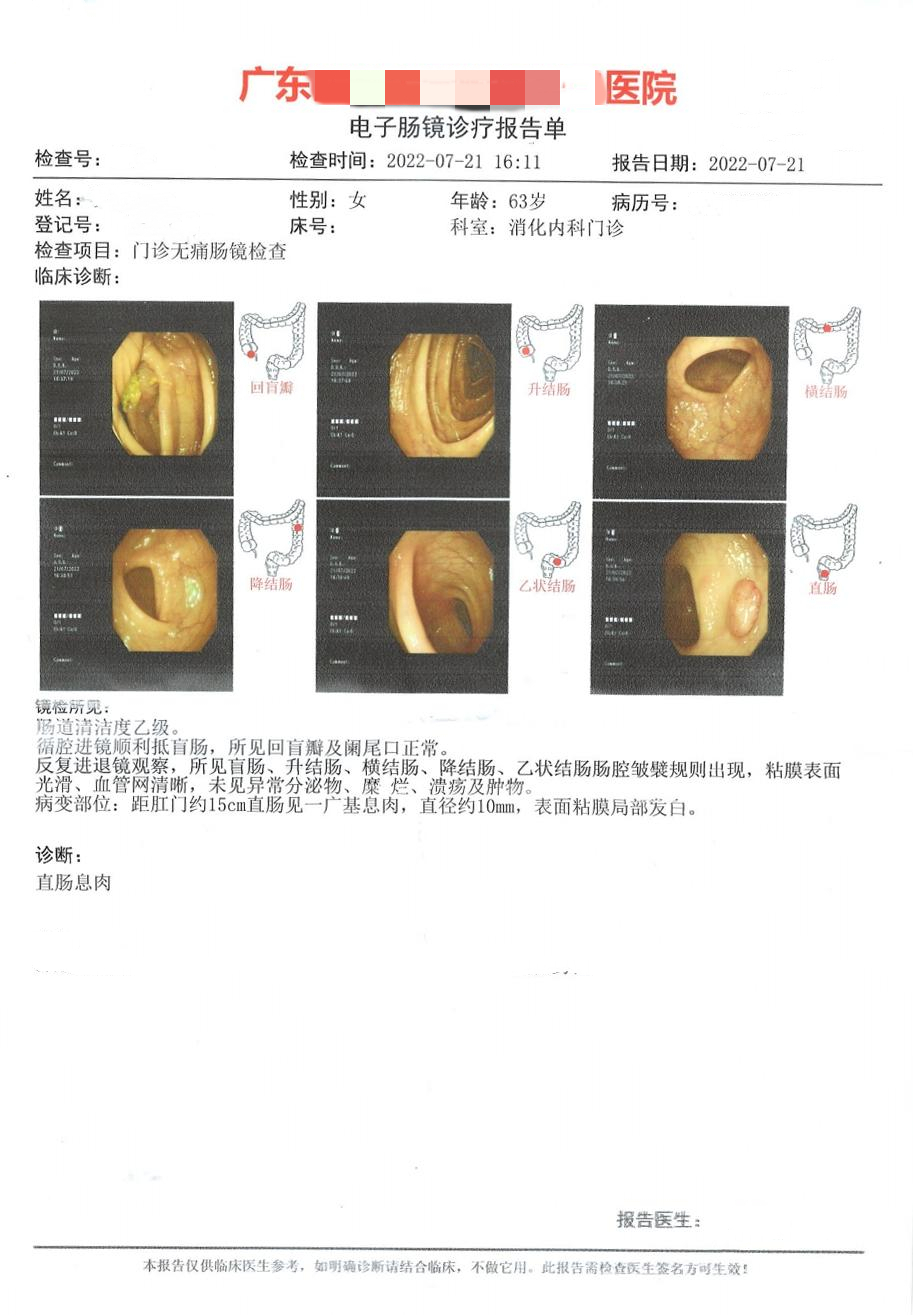
反复进退镜观察,所见盲肠、升结肠、横结肠、降结肠、乙状结肠肠腔皱襞规则出现,粘膜表面光滑、血管网清晰,未见异常分泌物、糜烂、溃疡及肿物。
病变部位:距肛门约15cm直肠见一广基息肉,直径约10mm,
表面粘膜局部发白。
(直肠)管状腺瘤伴低级别上皮内瘤变(中度异型增生)。

检测报告
肠镜报告

病理报告
王先生是南京本地的一名退休职工,自一年多前开始出现下腹部不适的症状,自觉消化不良,有间断性腹胀,便秘的情况,因症状较轻,一直也没有引起重视。前段时间王先生腹部不适感加重,到当地三甲医院消化科就诊。因自身患有高血压,医生建议他做了粪便DNA检测,结果【阳性】。医生让王先生通过降压药物稳定控制血压一周后再行肠镜检查。
检测时间:2022年7月19日结果:阳性(+);CT值:31.25
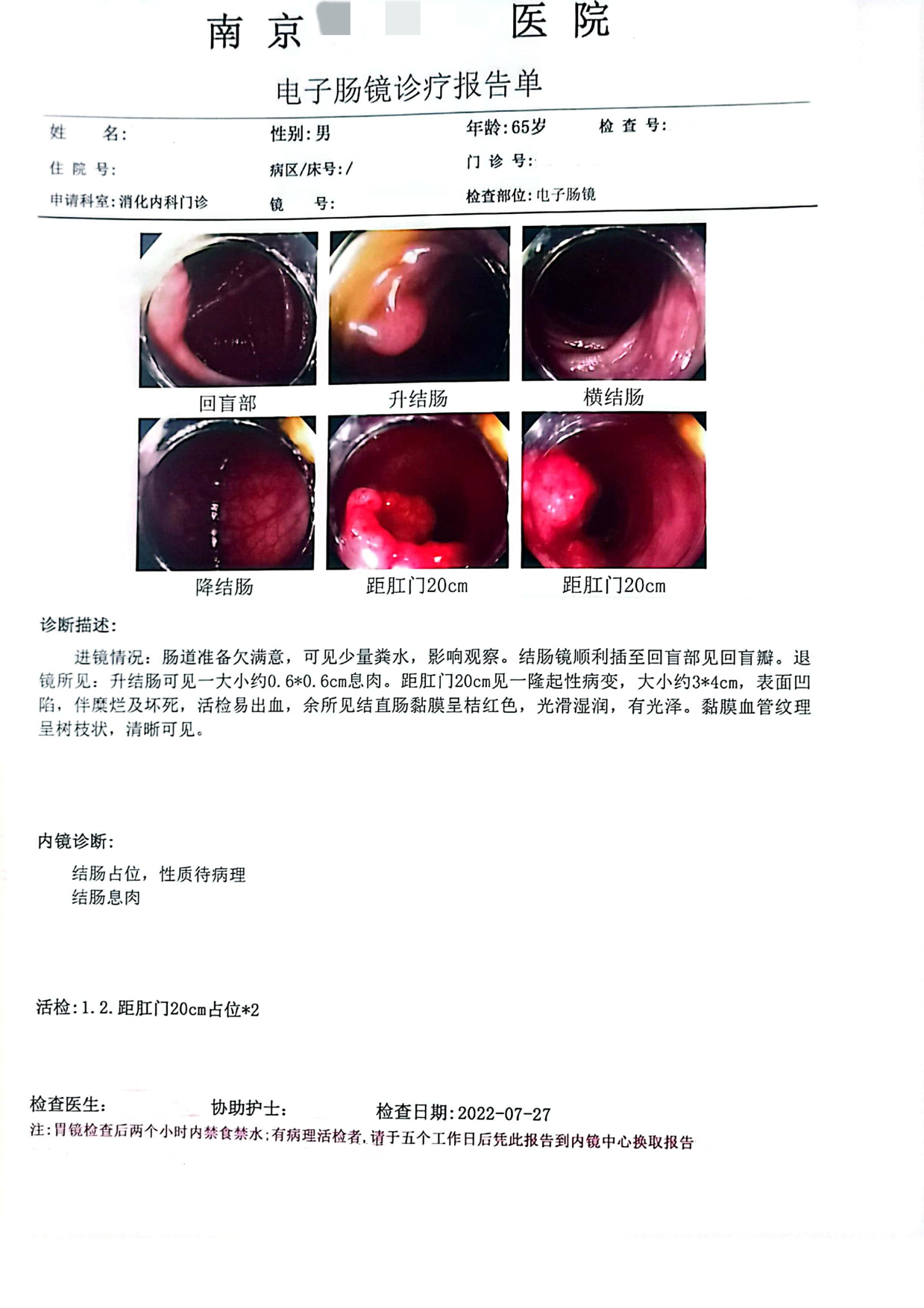
退镜所见:升结肠可见一大小约0. 6*0. 6cm息肉。距肛门20cm见一隆起性病变,大小约3*4cm, 表面凹陷,伴糜烂及坏死,活检易出血。
“距肛门20cm”腺癌,中分化。
腹腔镜结肠癌根治术,手术顺利,术后恢复可。“乙状结肠”腺癌中分化; 未侵犯脉管和神经,未侵犯环周切缘;肠周淋巴结(0/14) 、 未见癌转移。pT2N0

检测报告
肠镜报告

病理报告
姚先生是一名事业单位在职人员,去年在北京某三甲医院体检中查出FIT阳性,当时他觉得来回到医院比较麻烦,加上平时工作忙,也没有其他严重症状,就到网上搜索了些“科普”,自行“诊断”为痔疮。姚先生到药店买了治痔疮的药,用药一段时间后,自觉有改善就没有在意了。在今年7月份,姚先生在体检中再次检测FIT,这次结果是阴性,同时他也做了粪便DNA检测,但结果却显示【阳性】。在体检中心医护人员强烈建议下,姚先生遵照医嘱安排进一步肠镜检查。
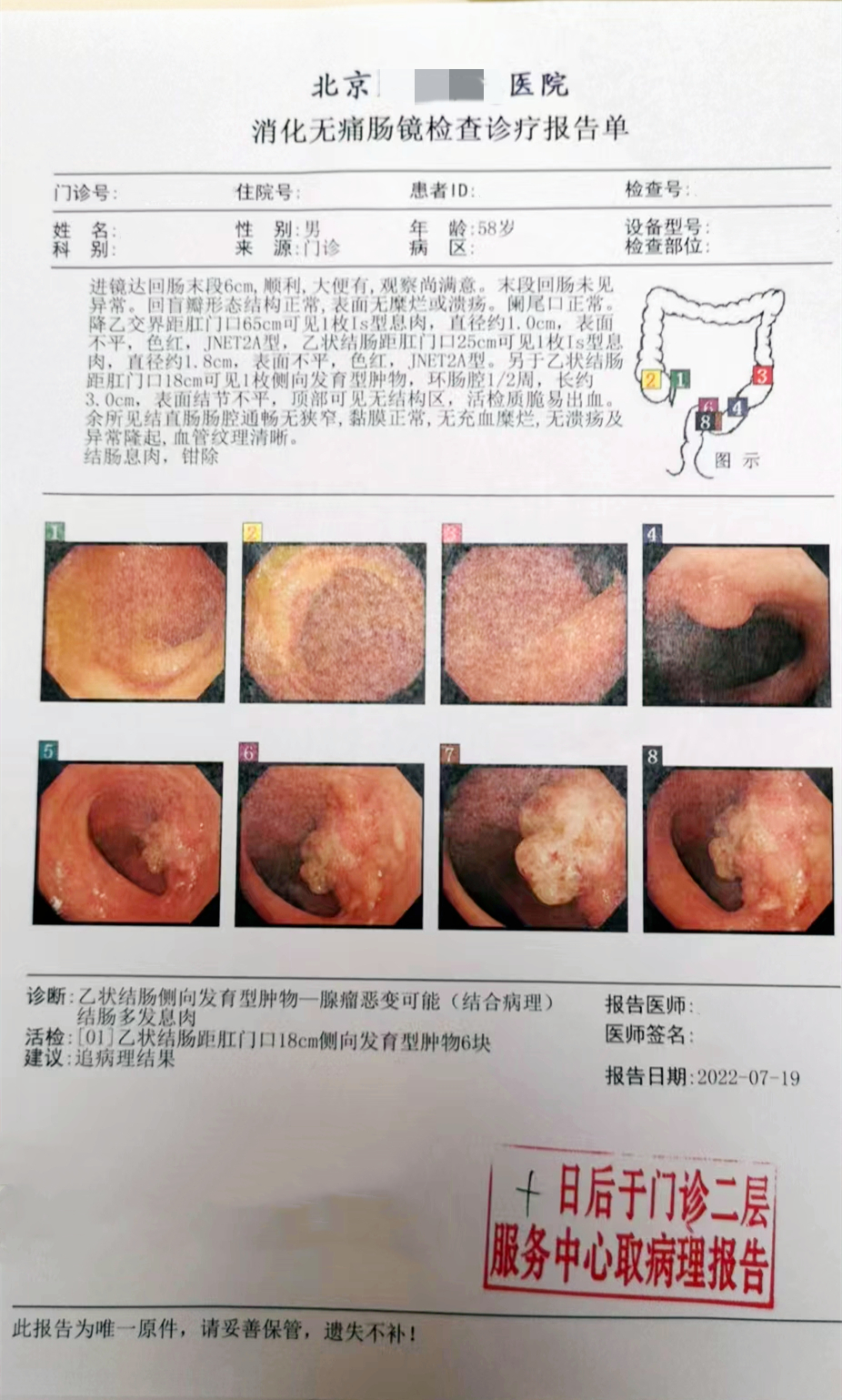
检测时间:2022年7月8日结果:阳性(+);CT值:32.74
降乙交界距肛门口65cm可见1枚Is型息肉,直径约1.0cm,表面不平,色红,JNET2A型,乙状结肠距肛门口25cm可见1枚Is型息肉,直径约1.8cm,表面不平,色红,JNET2A型。另于乙状结肠距肛门口18cm可见1枚侧向发育型肿物,环肠腔1/2周,长约3.0cm,表面结节不平,顶部可见无结构区,活检质脆易出血。
诊断:乙状结肠侧向发育型肿物- 腺瘤恶变可能(结合病理);结肠多发息肉。
(乙状结肠距肛门18cm隆起)高级别上皮内瘤变,符合粘膜内癌。

检测报告
肠镜报告

病理报告
张先生平素身体比较好,但长期有抽烟喝酒的习惯。前年,家人给张先生寄送了一份粪便DNA检测。几天后,家属查询到结果是阴性(CT=38.82),表示检测到轻度与结直肠肿瘤发生相关的基因变异,结合临床,建议进一步肠镜检查。但张先生自觉无肠道不适,加上对做肠镜检查比较抗拒,久而久之也没有在意了。今年张先生家属再次给他寄送了粪便DNA检测,此次报告结果显示【阳性】。连续两次的提醒让张先生以及家属都重视起来了。家属长期在广州生活,为了让张先生能接受更好的肠道检查,专门把他从甘肃老家接到广州就医。
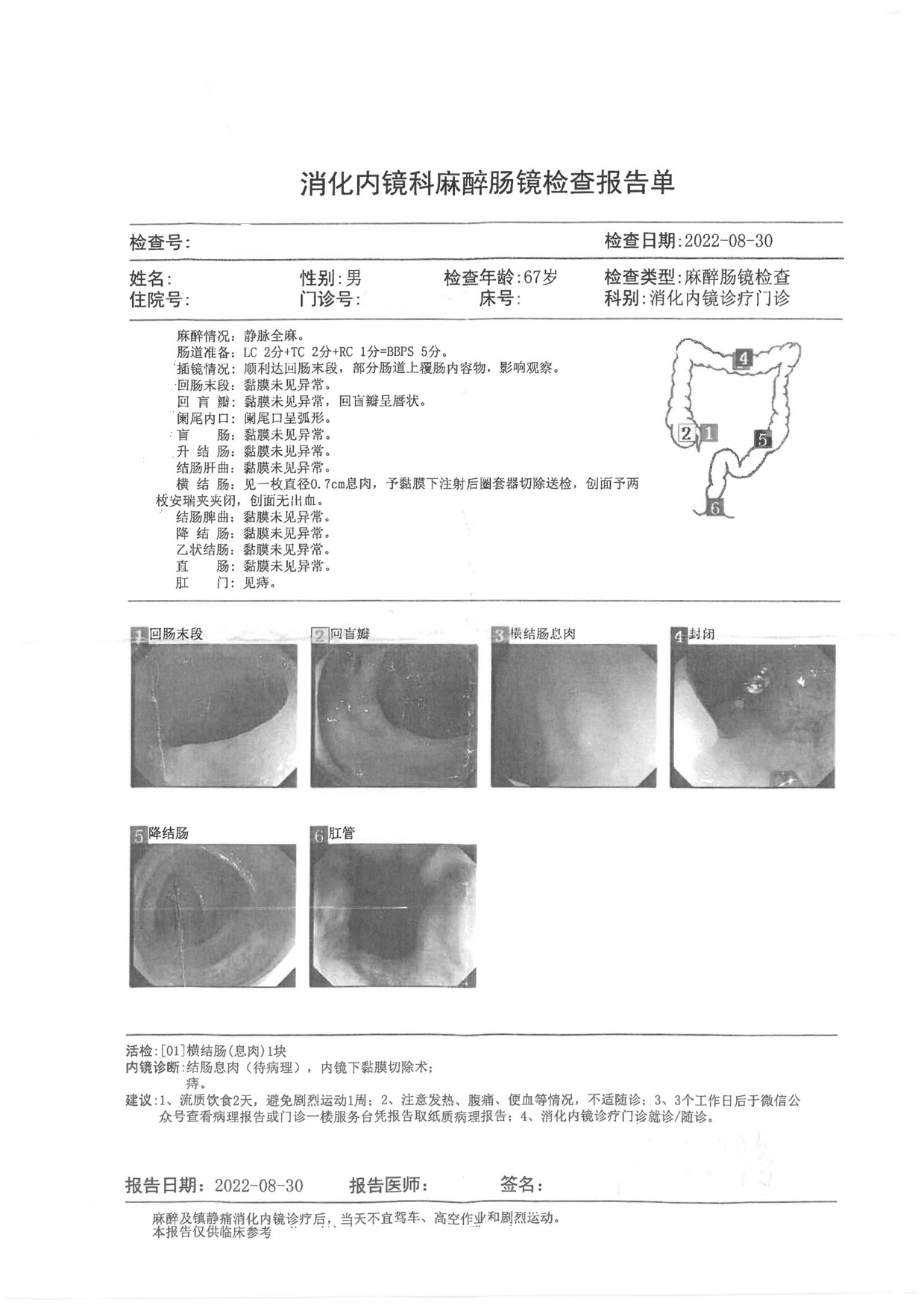
检测时间:2022年3月16日结果:阳性(+);CT值:37.17
横结肠:见一枚直径0.7cm息肉, 予黏膜下注射后圈套器切除送检,创面予两枚安瑞夹夹闭,创面无出血。
(横结肠)管状腺瘤,基底部切缘未见腺瘤。

检测报告
肠镜报告

病理报告
张女士的职业是一名医生,因日常工作繁忙,生活也不太规律,经常需要熬夜值班,嗜食辛辣食物,平日无运动习惯,体重偏胖。前段时间,张女士自觉有大便习惯改变,次数增多,大便偏稀等症状。在其同事建议下使用粪便DNA检测进行检测,结果为阳性。作为医务工作者,张女士平素健康意识较强,且十分了解SDC2粪便DNA检测与金标准(肠镜+病理)的总符合率达到93.65%。张女士便安排到南昌当地的消化科权威医院做进一步肠镜检查及诊疗。
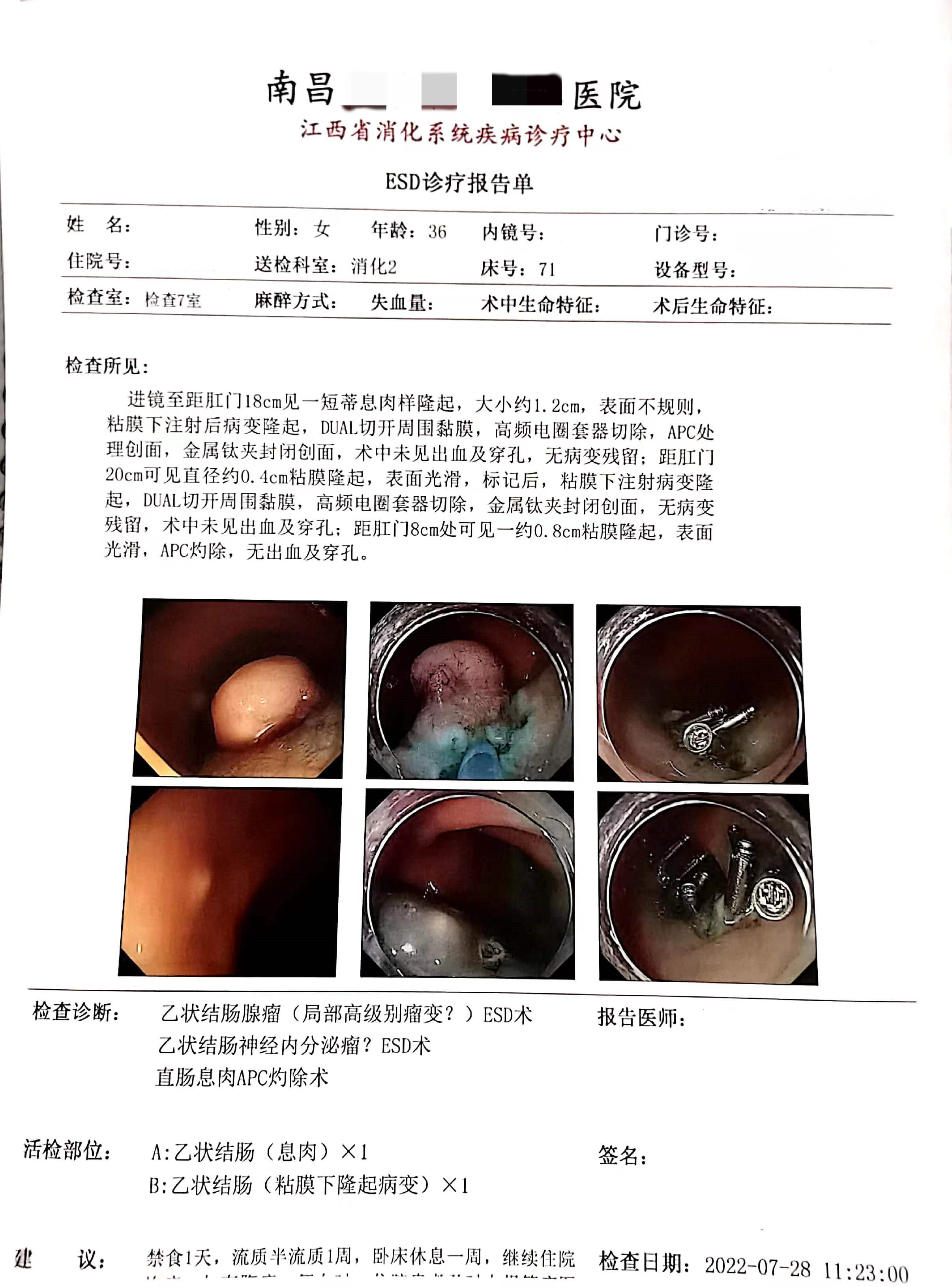
检测时间:2022年7月2日结果:阳性(+);CT值:34.57
进镜至距肛门18cm见一短蒂息肉样隆起,大小约1.2cm,表面不规则,距肛门20cm可见直径约0.4cm粘膜隆起,表面光滑;粘膜下注射后病变隆起,DUAL切开周围黏膜,高频电圈套器切除,APC处理创面,金属钛夹封闭创面,无出血及穿孔,无病变残留;距肛门8cm处可见一约0.8cm粘膜隆起,APC灼除,无出血及穿孔。
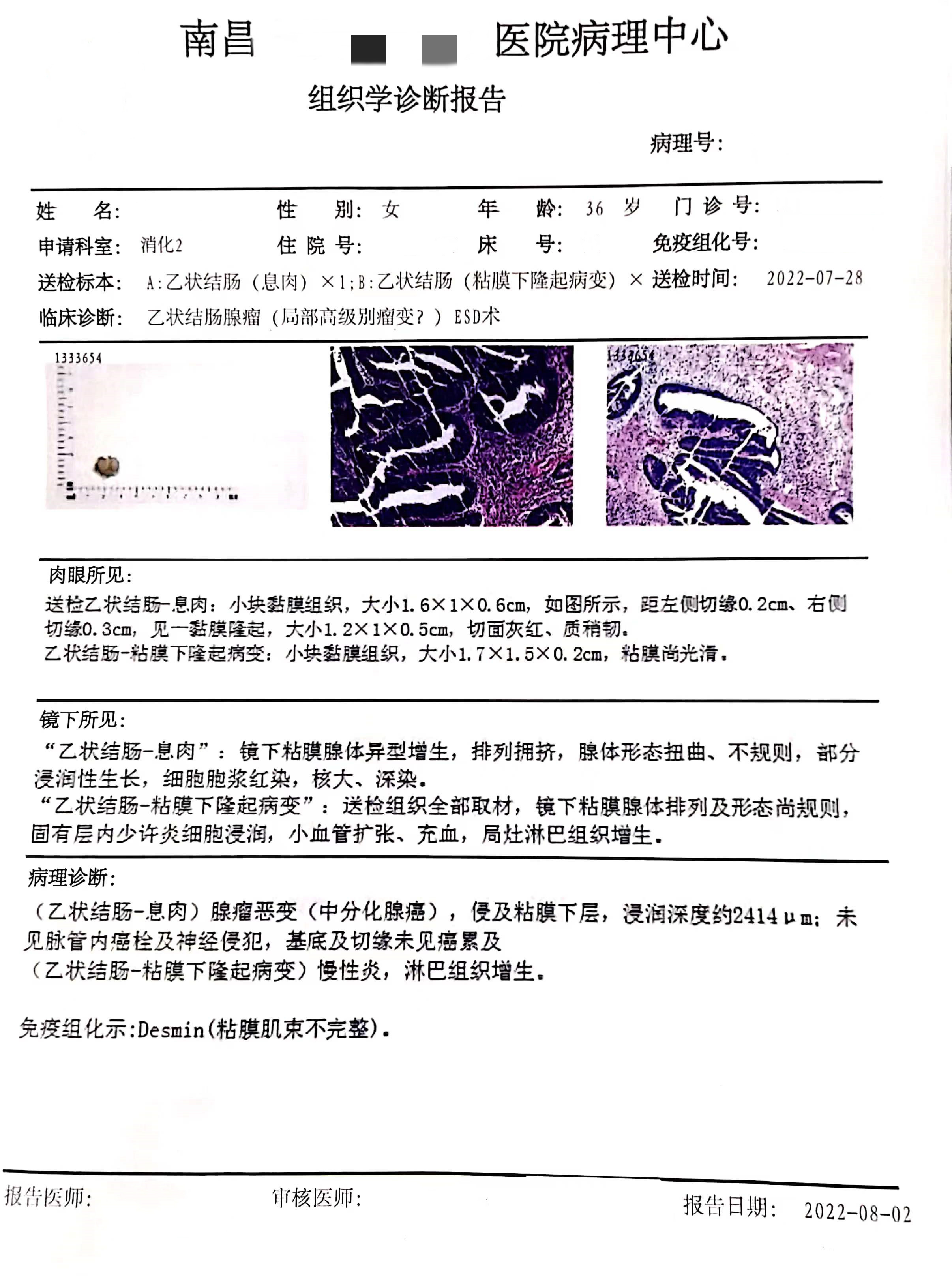
(乙状结肠-息肉) 腺瘤恶变 (中分化腺癌),侵及粘膜下层,浸润深度约2414μm;未见脉管内癌栓及神经侵犯,基底及切缘未见癌累及;
(乙状结肠-粘膜下隆起病变)慢性炎,淋巴组织增生。

检测报告
肠镜报告
病理报告
李先生多年前曾确诊过肺癌,因发现得早,经过手术治疗预后良好,有定期到院随访和观察。两年前李先生开始出现间歇性便血情况,时好时坏,但日常排便比较规律,每天1次,无便秘、大便干硬等情况。近期李先生自觉便血情况有加重,便血色鲜红,大便表面附血及手纸擦血,有时甚至成喷血状,遂到医院肛肠科就诊。李先生肛门指检阴性,指套无染血,直肠无肿块;粪便DNA检测【阳性】,医生随即安排他进一步做肠镜检查。
检测时间:2022年7月16日结果:阳性(+);CT值:30.93
所见:距肛门约12-15cm见菜花样肿物,表面溃烂,质硬脆,易出血,活检5块。 距肛缘约20cm乙状结肠可见一枚半球形息肉,表面光滑,直径约6mm。
(直肠活检)中分化腺癌。
直肠癌(中分化腺癌,pT2N0M0,Ⅰ期)

检测报告

肠镜报告

病理报告
郭女士是一名企业白领,长期有久坐习惯,日常三餐饮食规律,个人也比较有健康意识。郭女士了解到国内大肠癌发病率不断提高,因此对肠道筛查也非常重视,虽然自身无肠道不适,但在2018年她就做了肠镜检查,当时肠镜结果并无发现异常。今年8月份体检时,郭女士做了肿瘤标志物及便潜血检验,均为阴性;同时她也做了粪便DNA检测,结果却显示为【阳性】。郭女士经过了解,的综合符合率达到了93.65%,考虑过后还是决定进一步做肠镜检查。
检测时间:2022年8月23日结果:阳性(+);CT值:36.06
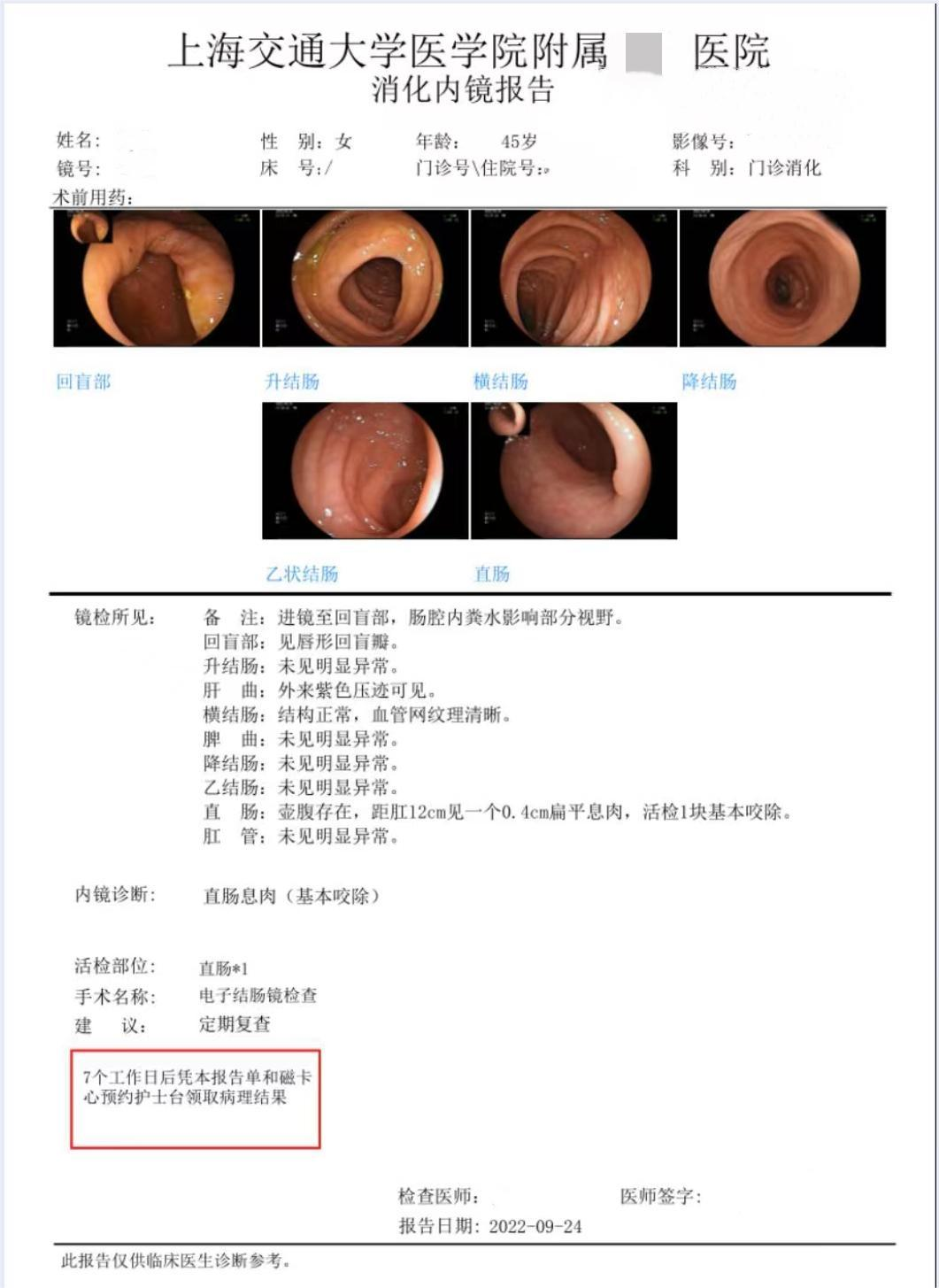
直肠:壶腹存在,距肛12cm见一个0. 4cm扁平息肉。 内镜诊断:直肠息肉。
“直肠息肉活检标本”管状腺瘤(低级别上皮内瘤变)。

检测报告
肠镜报告

病理报告
黄先生日常工作强度大,作息时间不规律,但自觉身体比较健康,日常肠道也无明显不适,无腹痛、腹胀,黑便、便血等症状,以往体检也未做过肠镜检查。今年9月单位组织健康体检,粪便DNA检测【阳性】,医生随即安排他进一步肠镜检查。
检测时间:2022年9月21日结果:阳性(+);CT值:36.67
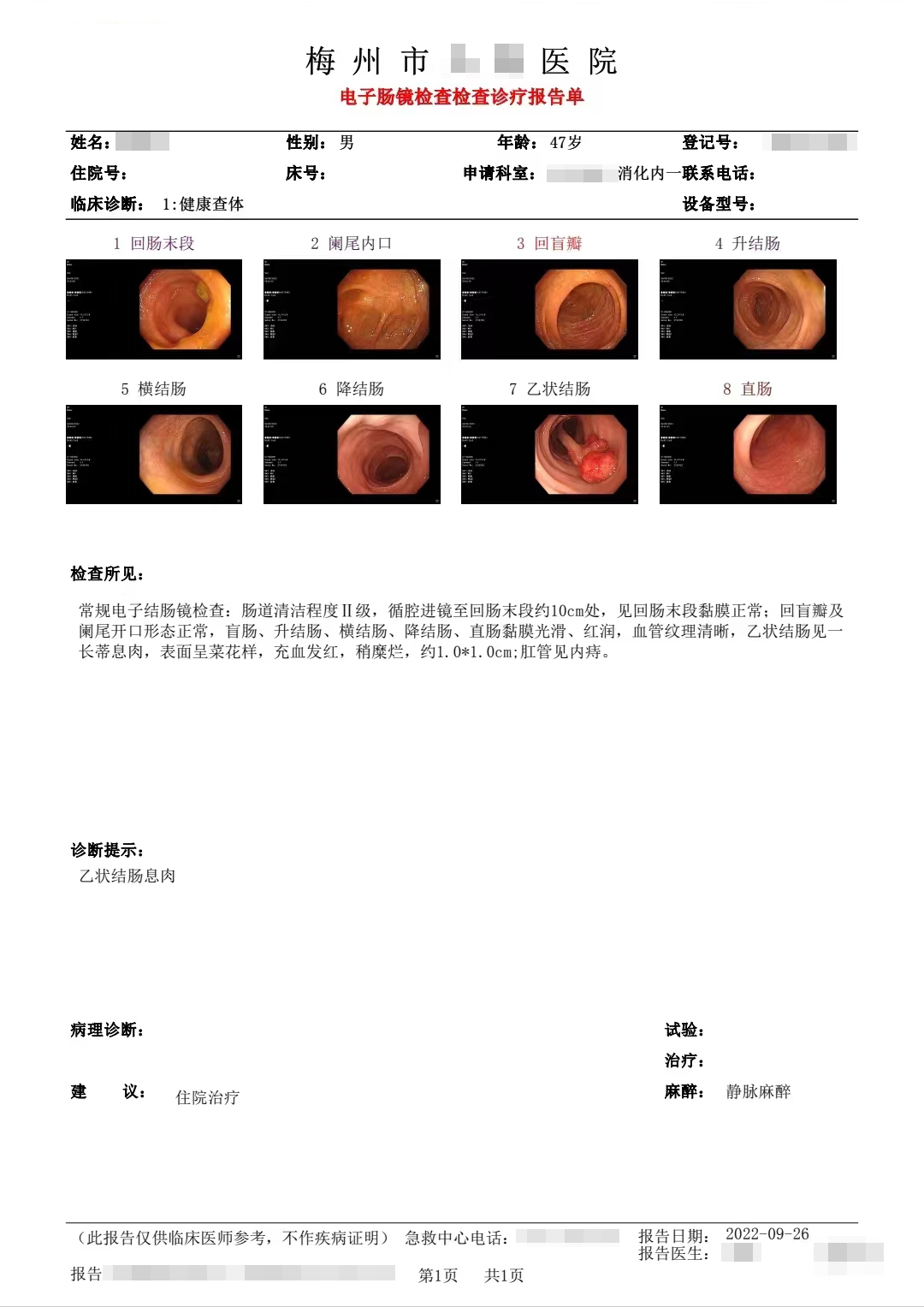
检查所见:乙状结肠见一长蒂息肉,表面呈菜花样,充血发红,稍糜烂,约1.0*1.0cm,肛管见内痔。
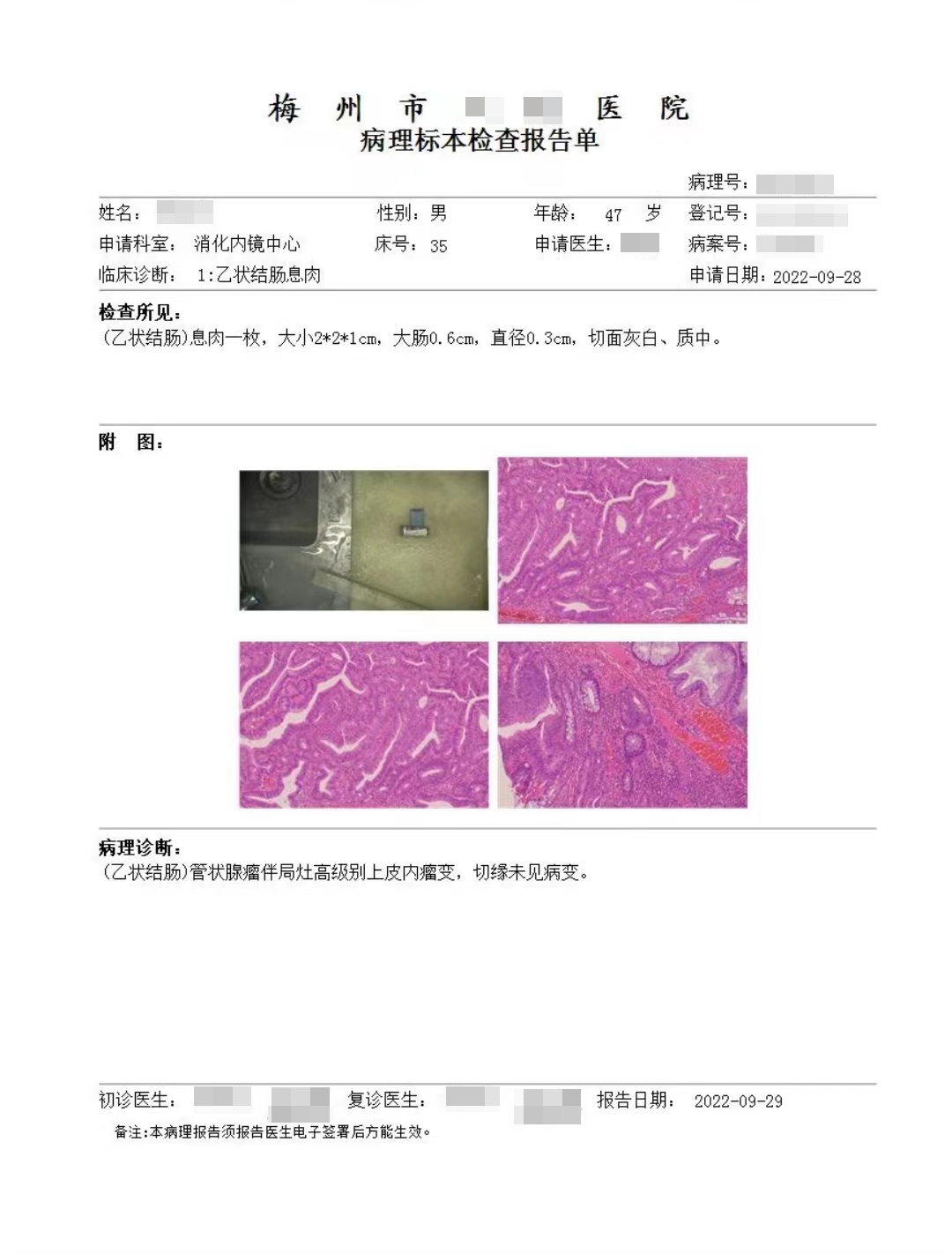
(乙状结肠)管状腺瘤伴局灶高级别上皮内瘤变

检测报告
肠镜报告
病理报告
徐女士在10年前做过肠镜检查,当时结果正常,后来每年都有做体检,但是一直没有安排相关的肠道检查。徐女士自觉身体比较健康,肠道也无明显不适,今年7月份在偶然间了解到,得知粪便DNA检测方便,准确率高,便安排做了粪便DNA检测。结果显示阳性,徐女士看到结果比较担心,立刻安排进一步做肠镜检查。
检测时间:2022年7月16日结果:阳性(+);CT值:37.70
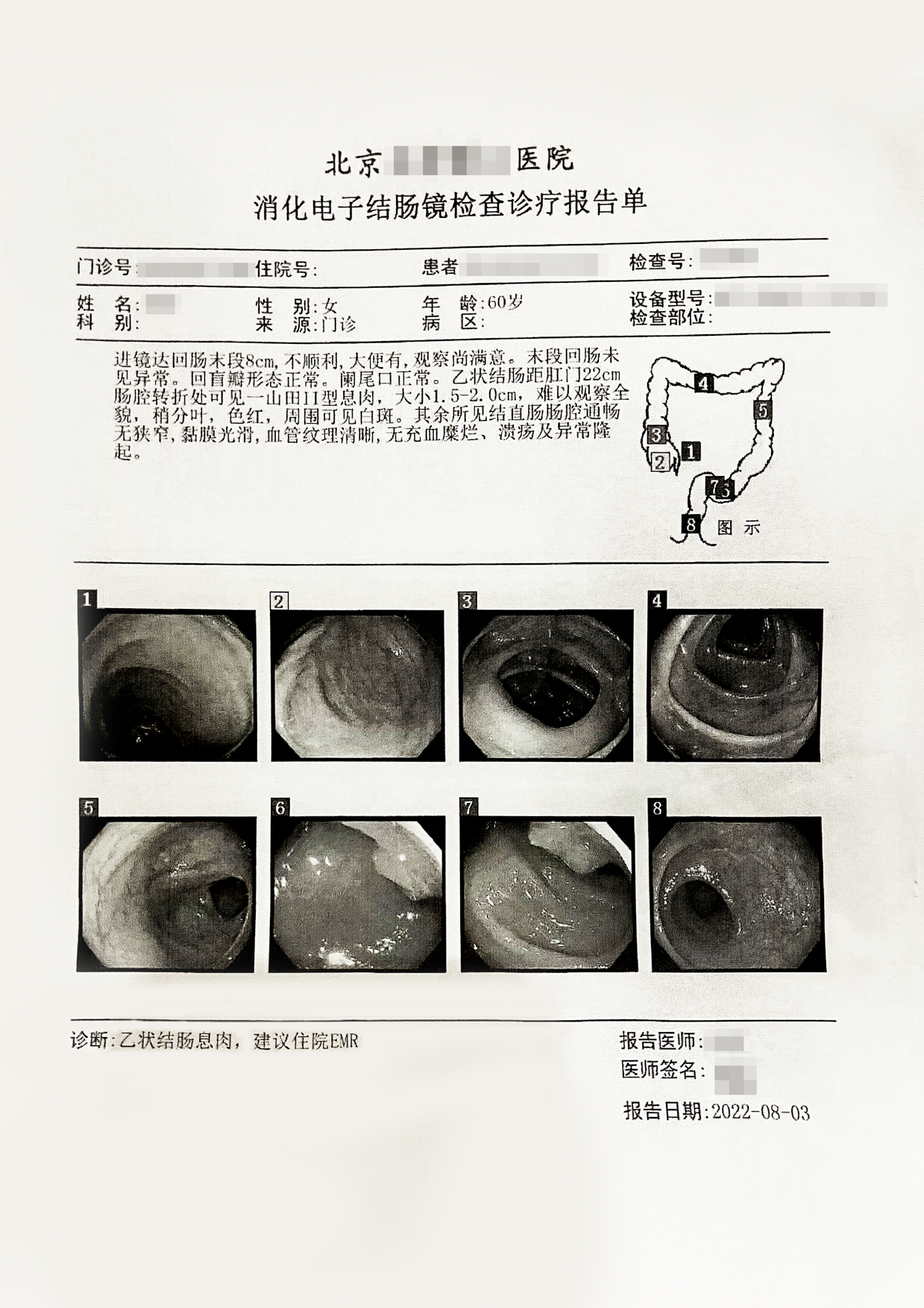
检查所见:乙状结肠距肛门22cm肠腔转折处可见一山田II型息肉,大小1.5-2.0cm,稍分叶,色红,周围可见白斑。
乙状结肠息肉:管状腺瘤II-Ⅲ级,镜下所见标本切缘呈轻度慢性炎。

检测报告
肠镜报告

病理报告
吴先生日常嗜食辛辣,偏爱肉食,经常饮酒、熬夜,以往体检中也显示甘油三脂偏高,自诉平日无腹痛腹泻,无便血等症状。今年8月份到医院做体检,在体检项目中增加了粪便DNA检测。结果显示阳性,医生为其立刻安排进一步做肠镜检查。
检测时间:2022年8月16日结果:阳性(+);CT值:30.53
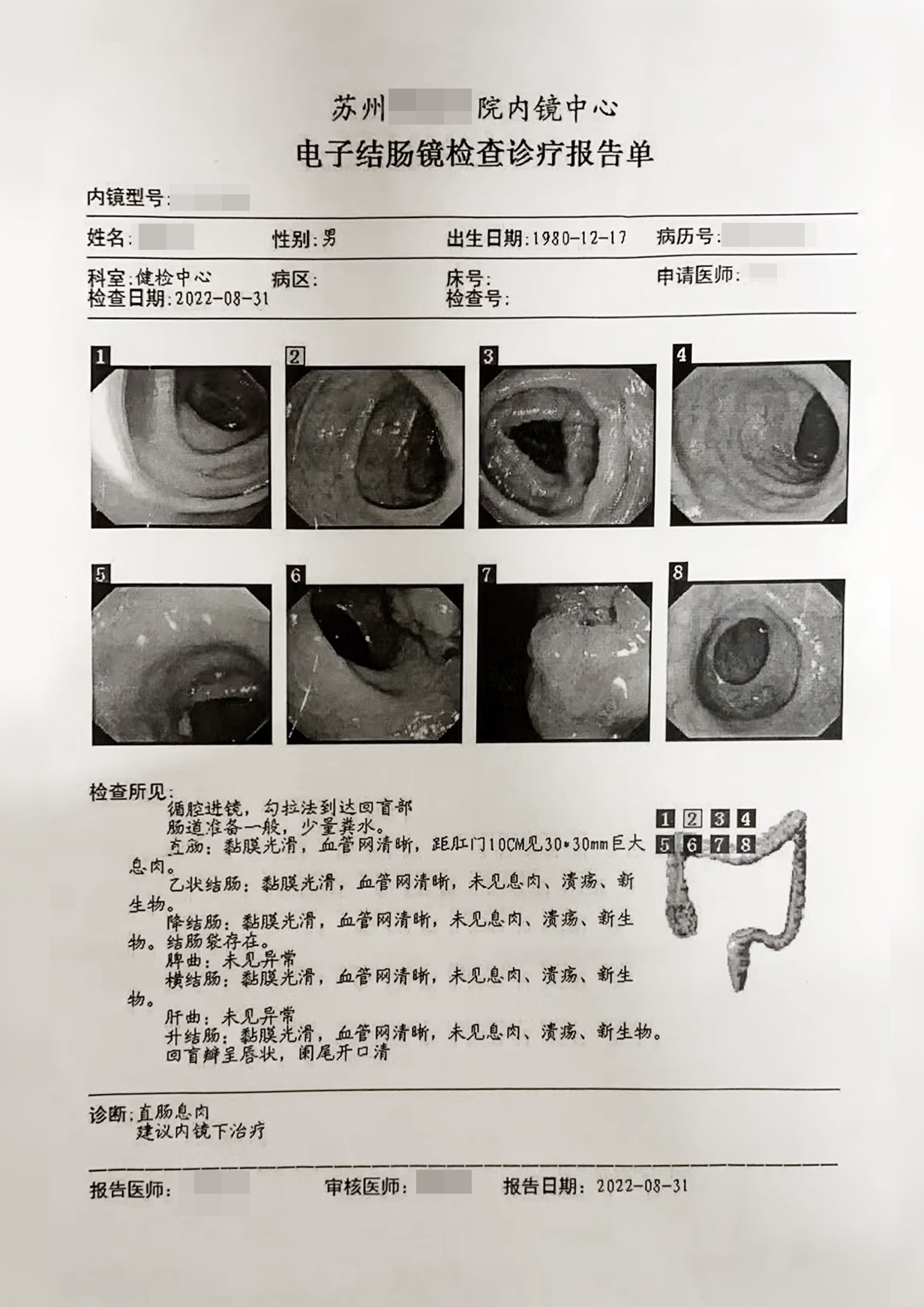
检查所见:直肠黏膜光滑,血管网清晰,距肛门10CM见30*30mm巨大息肉。
(直肠)绒毛管状腺瘤伴低-高级别上皮内瘤变,部分近表面腺体癌变,基底切缘已净。

检测报告
肠镜报告

病理报告
胡先生大便形状改变4余年,但自觉肠道无明显不适,一直也未做过肠镜检查。今年8月主动到医院要求做全面检查,一开始医生要求其行肠镜检查,但是胡先生很抗拒,不愿意做肠镜,于是医生安排粪便DNA检测,结果显示【阳性】,胡先生家属考虑到他年龄大,以往有基础病,为安全起见最后胡先生到三甲医院住院做肠镜并完善其他检查。
检测时间:2022年8月3日结果:阳性(+);CT值:31.74
检查所见:降结肠、乙状结肠:距肛缘30cm降乙交界见肿物隆起,占据大部分管腔,内镜未能通过,肿物质脆,活检5块送检,肿物旁见一直径约1cm的带蒂息肉,表面粗糙不平,未处理。
降结肠镜检:中分化腺癌。
1、直肠癌伴出血(pT2NOMO I期); 2、结肠肝曲腺癌(pT3NOMO IIA期)

检测报告

肠镜报告

病理报告
卢先生是普通退休职员,既往身体无明显不适,自述2月前无明显诱因出现便频,每日3-4次,伴有暗红色粘液便,反复发作,以为是痔疮,于是到医院肛肠科就诊,一开始医生建议其行肠镜检查,但是卢先生不愿意做肠镜,于是医生安排粪便DNA检测,结果显示【阳性】,医生立刻为其安排进一步做肠镜检查。
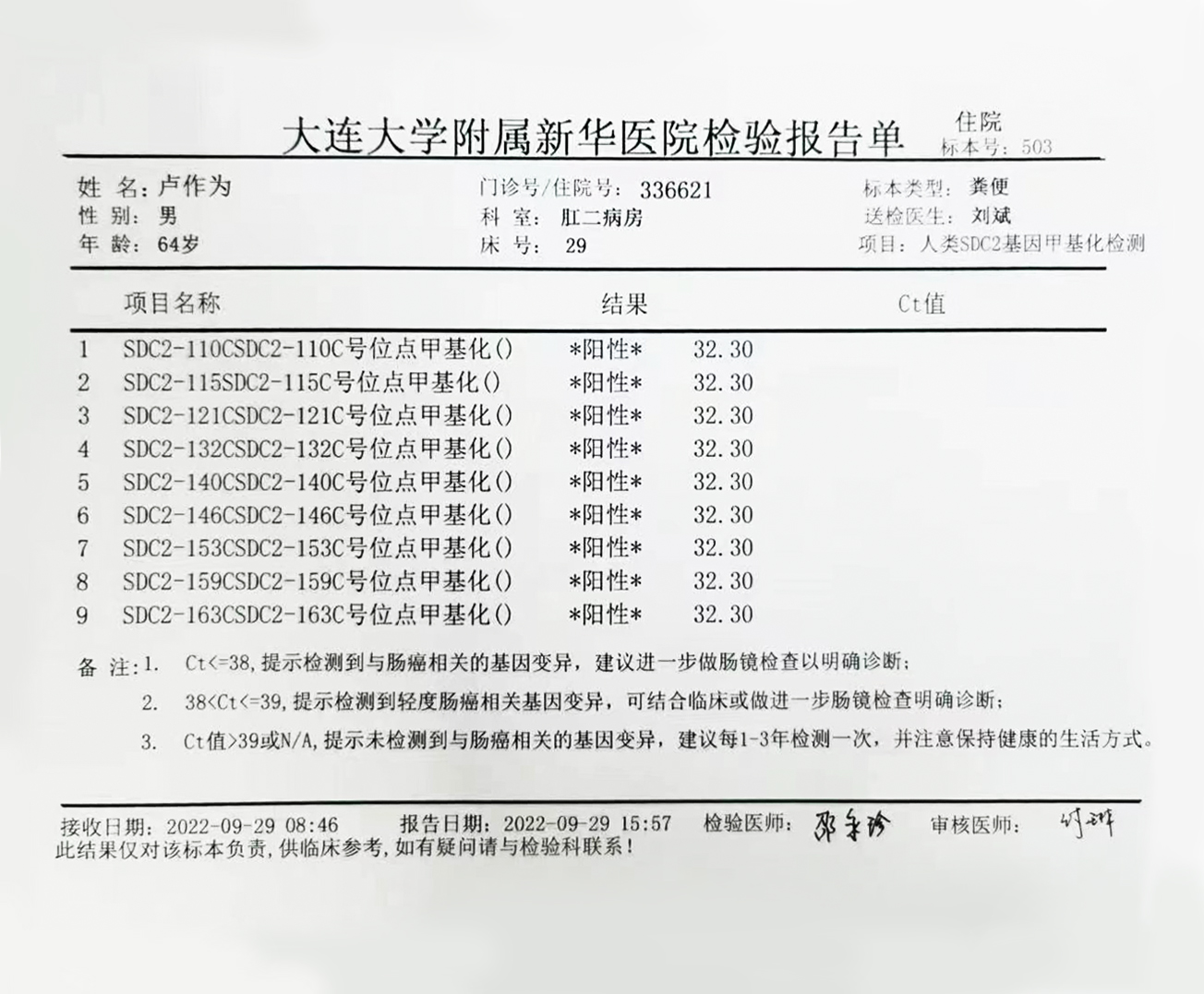
检测时间:2022年9月29日结果:阳性(+);CT值:32.30
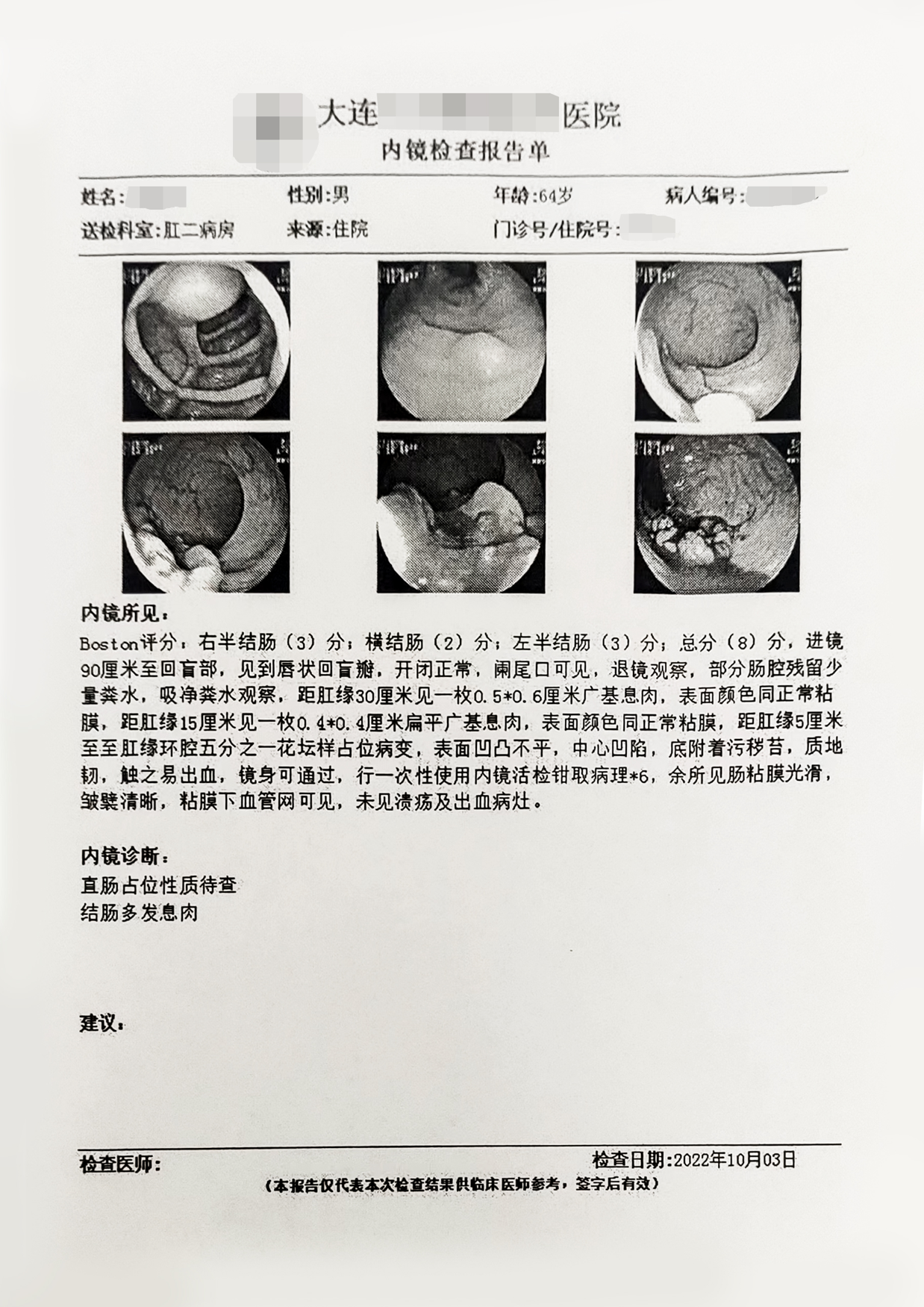
检查所见:距肛缘30厘米见一枚0.5*0.6厘米广基息肉,距肛缘15厘米见一枚0.4*0.4厘米扁平广基息肉,表面颜色同正常粘膜,距肛缘5厘米至至肛缘环腔五分之一花坛样占位病变,表面凹凸不平,中心凹陷,底附着污秽苔,质地韧,触之易出血,镜身可通过,行一次性使用内镜活检钳取病理*6。
直肠粘膜溃疡型中-低分化管状腺癌,大小4×3×1cm,侵及肌层,可见低分化肿瘤细胞簇及高度肿瘤出芽,未见明确脉管、神经侵犯,未累及齿状线鳞状上皮粘膜,自检直肠切缘、肛切缘及环周切缘均未见癌。自检肠周淋巴结未见转移癌(0/10)。pTNM:pT2N0
检测报告
肠镜报告

病理报告
张先生是退休人员,饮食规律,烟酒已戒多年,但近5年出现间断性大便带血,食辣的食物较为明显(1-2天会自动好转),未治疗。因张先生有痔疮史,自认为是痔疮问题造成出血,未引起重视,另有高血压、2型糖尿病、冠状动脉支架植入史。今年10月份张先生到体检中心做检查,主任综合评估其需要做肠镜,但是因基础病多,主任便让他使用做粪便DNA检测,结果为阳性,立刻安排住院进一步做肠镜。
检测时间:2022年10月15日结果:阳性(+);CT值:28.67
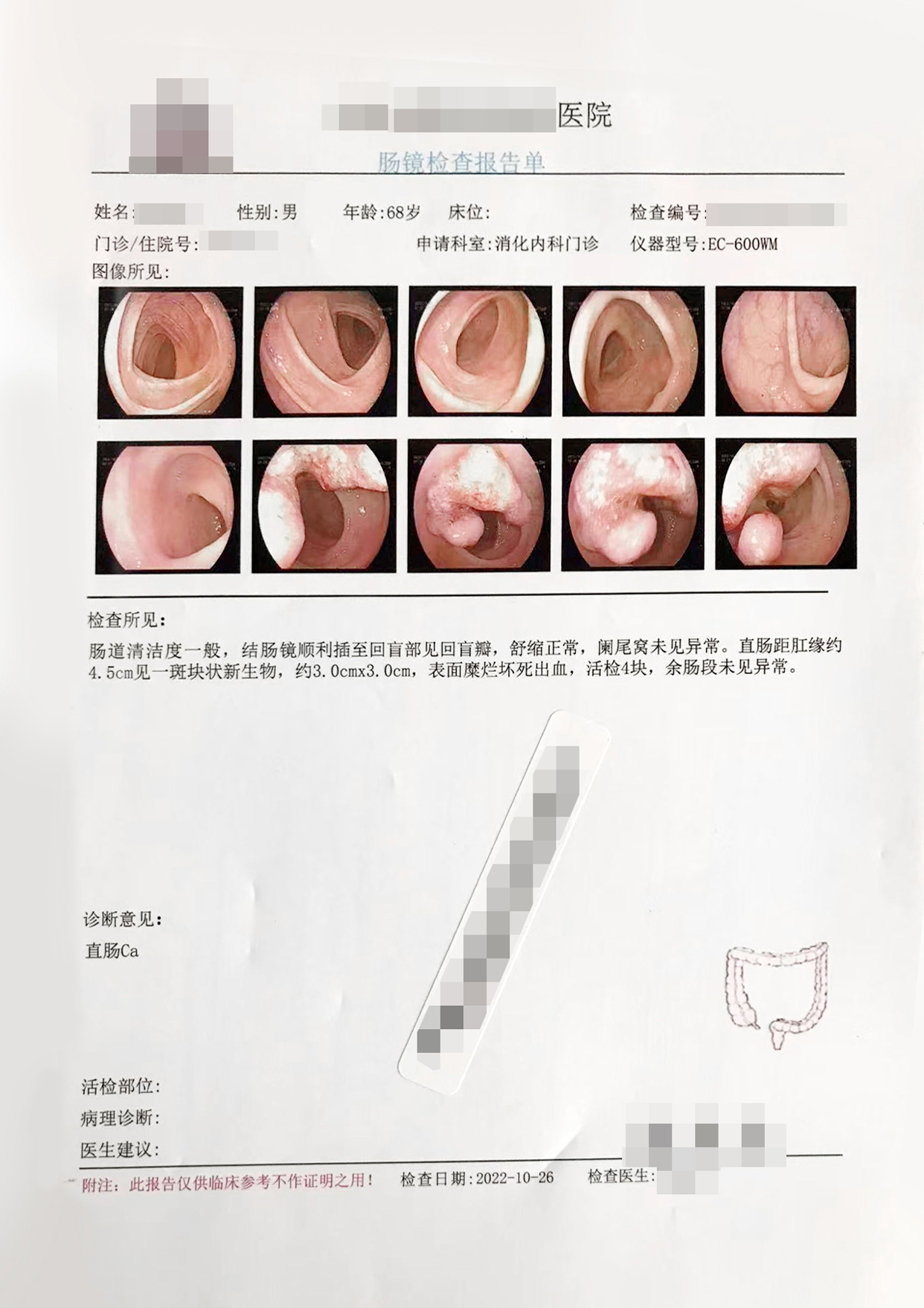
直肠距肛缘约4.5cm处见一斑块状新生物,约3.0x3.0cm,表面糜烂坏死出血,活检4块,余肠段未见异常。诊断意见:直肠ca
直肠:浅表腺癌组织。分期:T2N0M0。

检测报告
肠镜报告

病理报告
詹先生年纪虽大但自觉整体身体情况不错,三年前詹先生做肠镜检查时发现有肠道息肉,但未做息肉切除。女儿是医院的医生,平时也很关注父亲的身体,也担心肠道息肉会癌变,今年10月份了解到粪便DNA检测能发现早期肠癌,也考虑到父亲年纪大并且对于肠镜比较抗拒,便在电商平台订购一份,检测结果为阳性。詹先生在女儿的安排下在医院住院进—步做了肠镜检查。
检测时间:2022年10月9日结果:阳性(+);CT值:35.69
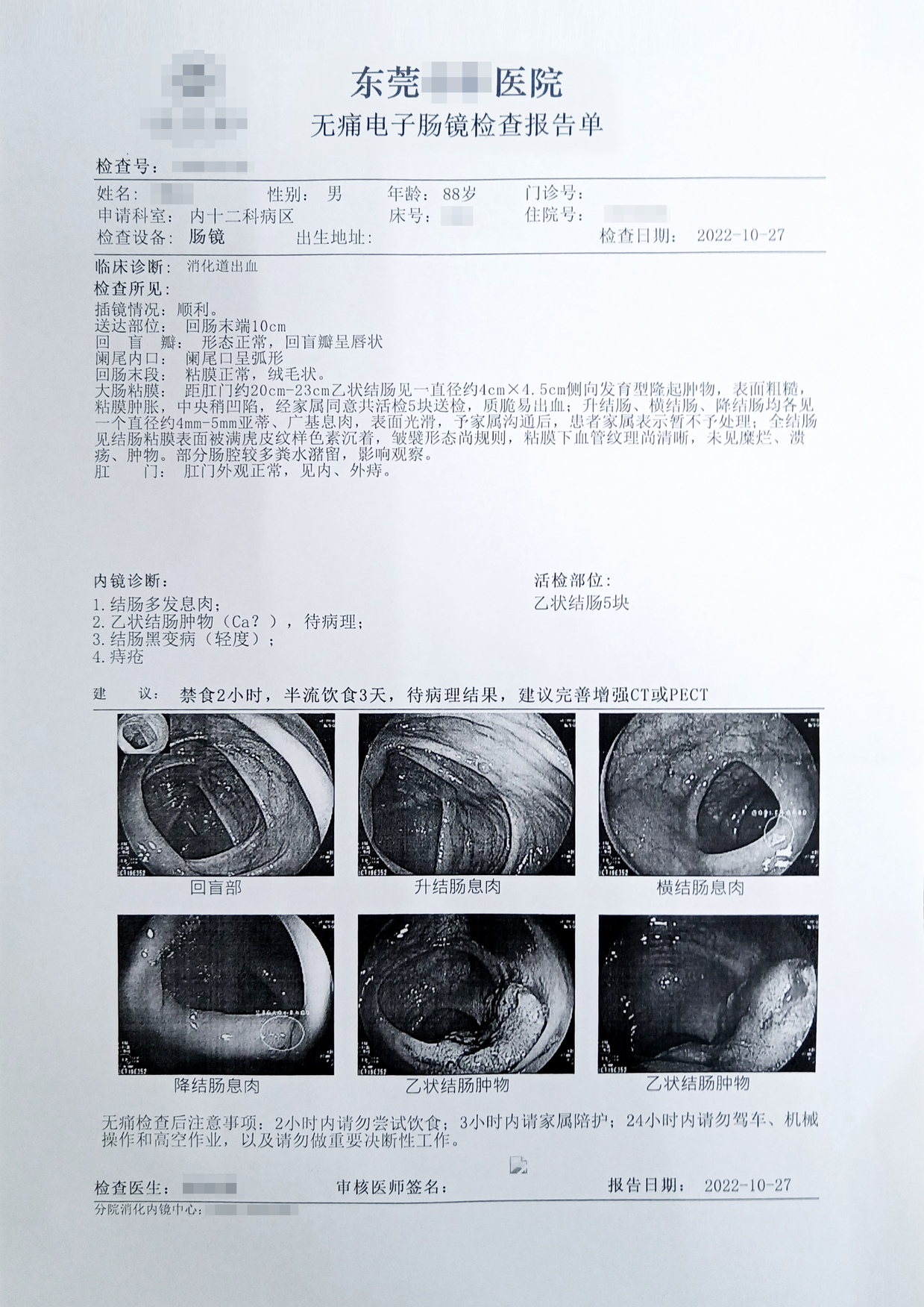
检查所见:距肛门约20cm-23cm乙状结肠见一直径约4cm×4.5cm侧向发育型隆起肿物,表面粗糙,粘膜肿胀,中央稍凹陷,经家属同意共活检5块送检,质脆易出血。
升结肠、横结肠、降结肠均各见一个直径约4mm-5mm亚蒂、广基息肉,表面光滑,予家属沟通后,患者家属表示暂不予处理。
内镜诊断:1、结肠多发息肉2、乙状结肠肿物(CA?)
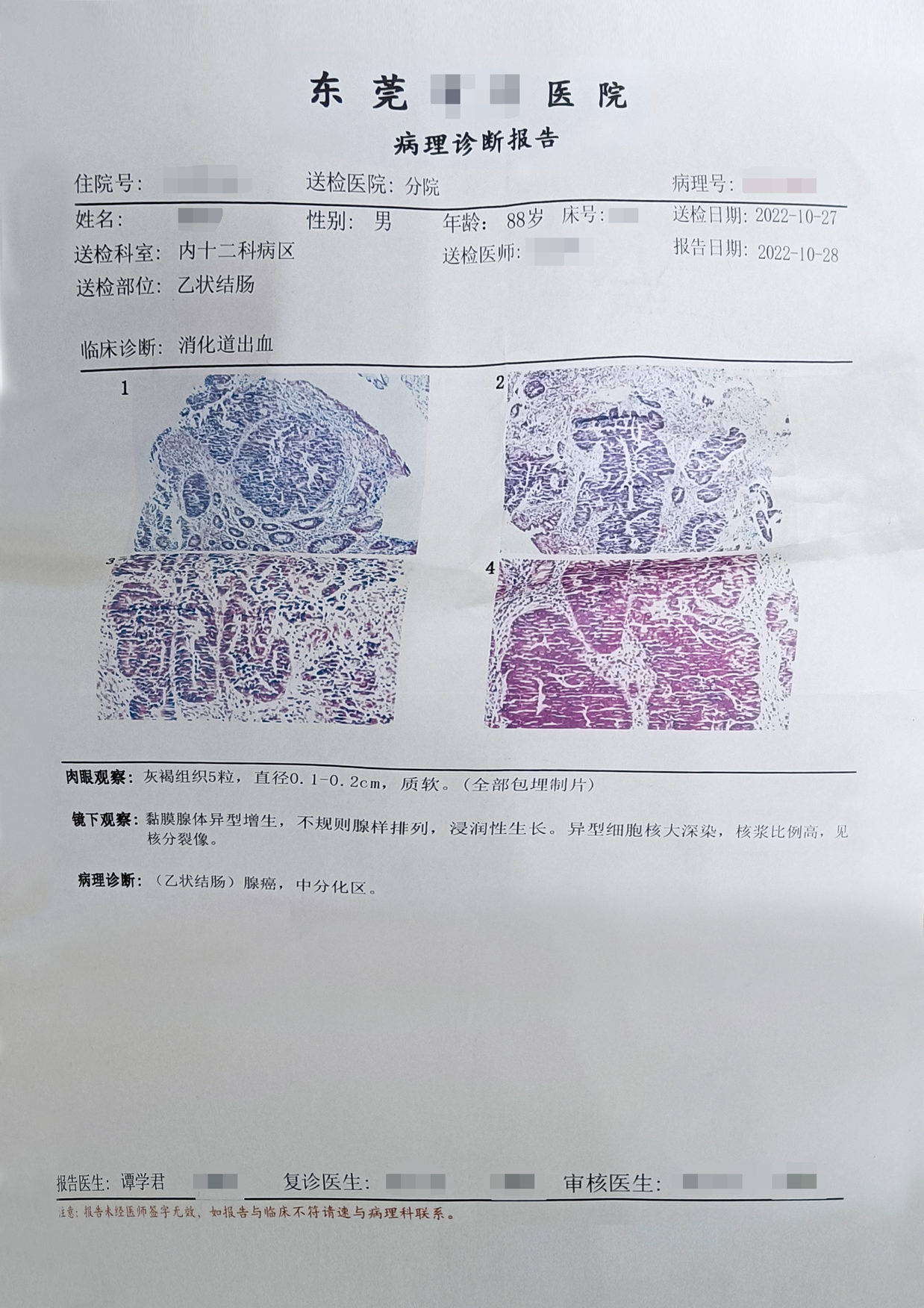
病理诊断:(乙状结肠)腺癌,中分化区。 pTNM/ypTNM分期:pT2N1a

检测报告
肠镜报告
病理报告
